Глава
94. Нетрадиционные средства и народная медицина
Alan R. Enckson, M.D.
Глава
95. История, искусство и ревматические заболевания
James S. Louie,
M.D.
Глава
96. Сэр Вильям Ослер, я полагаю
Sterling West, M.D.
XVI. Заключительные
секреты
Повторение — это ключ к хорошей
педагогике. Прочитайте эту книгу еще раз.
Томас Бровер, M.D.
Старший врач-резидент, который был
наставником редактора в первый месяц интернатуры (июнь, 1976 г.)
ГЛАВА 94. НЕТРАДИЦИОННЫЕ
СРЕДСТВА И НАРОДНАЯ МЕДИЦИНА
Alan P. Erickson, M.D.
1. Что такое нетрадиционные,
или неодобренные, средства?
Термин "нетрадиционные, или
неодобренные, средства" относится к лекарственным препаратам и методам
лечения, относительно пользы которых нет убедительных научных доказательств.
Их не следует смешивать со знахарством или мошенничеством, являющимся фальшивым
утверждением, умышленно сделанным для содействия распространению продукта
или метода лечения.
2. Насколько широко используются
нетрадиционные средства?
Масштаб использования нетрадиционных
средств во всех областях здравоохранения поразителен. В 1990 г. американцы
нанесли около 425 млн визитов к провайдерам нетрадиционных средств, что
превышает количество визитов к врачам, оказывающим первичную медицинскую
помощь (388 млн). Расходы на эти нетрадиционные средства достигают приблизительно
13,7 млрд долл., из которых3/4 были выплачены наличными
(10,3 млрд долл.). Эта цифра сравнима с суммой, оплаченной наличными за
все госпитализации в США (12,8 млрд долл.). Пациенты, страдающие артритами,
ежегодно тратят на нетрадиционные средства более 3 млрд долл. Вероятно,
до 90 % пациентов пользовались нетрадиционными средствами лечения артритов.
3. Кто лечится нетрадиционными
средствами и почему?
Трудно охарактеризовать "типичного
пациента", соблазняющегося обещаниями нетрадиционной терапии. Несмотря
на научные успехи в понимании сути и лечения ревматических заболеваний,
многие из наших методов являются эмпирическими. Кроме того, при ревматических
болезнях всегда имеется значительный болевой синдром. Все это, в комбинации
с недостаточной осведомленностью у непрофессионального населения, психосоциальными
факторами и культурными обычаями, позволяет процветать огромному рынку
нетрадиционной терапии.
4. Почему врачи должны
соблюдать осторожность, если пациенты применяют нетрадиционные средства?
Ревматические болезни нередко
сложны и приводят в замешательство как медицинский персонал, так и самих
пациентов, а использование нетрадиционных средств часто создает у пациента
ощущение понимания, ответственности за исход лечения и надежду на выздоровление.
К сожалению, не все нетрадиционные средства безопасны. Кроме того, расходы
на нетрадиционную терапию истощают и без того недостаточные ресурсы здравоохранения.
5. Назовите 7 категорий
нетрадиционных средств и подходов к лечению.
|
|
|
|
|
Нетрадиционные
подходы к лечению
|
|
|
|
Холистическая
(целостная) медицина
|
Гомеопатия
|
|
|
Натуропатия
|
Омолаживающая
терапия
|
|
|
Диетотерапия
|
|
|
|
Диета
"по звонку" (Dong diet)
|
Элиминационная
диета
|
|
|
Низкожировая
диета
|
Диета
долгожителей (макробиотика)
|
|
|
Непастеризованное
молоко
|
Вегетарианство
|
|
|
Пищевые
добавки
|
|
|
|
Аминокислоты
|
Мегавитамины
и добавки
|
|
|
Жир
печени трески
|
Антиоксиданты
|
|
|
Рыбий
жир
|
Масло
примулы вечерней
|
|
|
Прополис,
королевское желе,
|
Зеленогубая
мидия
|
|
|
пчелиная
пыльца
|
|
|
|
Травяные
средства
|
|
|
|
Люцерна
|
Китайские
травы
|
|
|
Чеснок
|
Ламинария
(бурые водоросли)
|
|
|
Процедуры
|
|
|
|
Акупунктура
|
Очищение
толстого кишечника
|
|
|
Хиропрактика
|
Массаж
|
|
|
Гипнотерапия
|
Гидротерапия
|
|
|
Минеральные
ванны
|
|
|
|
Диагностические
тесты
|
|
|
|
Цитотоксическое
тестирование
|
Анализ
волос
|
|
|
Иридодиагностика
|
Кинезиология
|
|
|
Смешанные
|
|
|
|
Медные
браслеты
|
Диметилсульфоксид
|
|
|
Змеиное
масло
|
Яды
|
|
|
Антимикробные
средства
|
Упражнения
|
|
|
|
|
|
6. Дайте определение холистической
медицине, гомеопатии и натуропатии. Холистическая медицина утверждает,
что человек должен пытаться поддерживать баланс между физическими и эмоциональными
процессами, находя гармонию с окружающей средой. Если этот баланс нарушается,
возникает болезнь.
Принципы гомеопатии были
провозглашены в 1800-х гг. немецким врачом Саму-элем Ганеманном (Samuel
Hahnemann). Гомеопатия использует разбавленные растворы веществ, вызывающих
те же симптомы, которые наблюдаются у пациента, с целью стимуляции естественной
защитной системы организма против болезни.
Натуропатия утверждает,
что болезнь — это дисбаланс в организме, приводящий к накоплению в нем
шлаков. Натуротерапия направлена на удаление "ядов" из организма.
7. Имеются ли доказательства
того, что диета влияет на течение артрита?
Попытки лечения с помощью
диеты вызвали появление большого количества разнообразных методов. Интерес
к использованию диетотерапии определяется рядом известных фактов. (1) Аутоиммунные
заболевания являются относительно современными (болезни цивилизации) и,
по-видимому, связаны с изменением характера диеты. В позднем палеолите
пища человека была богата белками в отличие от современной, содержащей
много жиров. Увеличение количества жиров в пище может влиять на состав
жирных кислот клеточной мембраны, которые, в свою очередь, являются источником
производных арахидоновой кислоты — простагландинов и лейкотрие-нов, принимающих
активное участие в воспалительном процессе. (2) У некоторых пациентов с
воспалительным артритом наблюдается недостаток цинка, селена, витаминов
А и С, задействованных в удалении или инактивации свободных радикалов кислорода.
Научно обоснованных доказательств того, что диета способствует возникновению
или излечению артрита нет, но с помощью диеты можно модулировать состояние
иммунной системы.
8. Может ли употребление
жирных кислот с пищей изменять воспалительный ответ при ревматическом заболевании?
Да. Жирные кислоты — обязательный
компонент пищи человека. Двумя основными группами являются ш-3 и ш-6 жирные
кислоты. Жирные кислоты отвечают за состав фосфолипидов клеточной мембраны,
состояние которой может изменяться в зависимости от их поступления с пищей.
Кроме того, жирные кислоты являются предшественниками лейкотриенов и
простагландинов, которые (вместе со многими другими агентами) отвечают
за воспалительные реакции, ш-3 жирные кислоты — предшественники простагландина
Е3 и лейкотриена В5, обладающих меньшей воспалительной
активностью, чем простагландин Е2 и лейкотриен В4,
и образующихся из ш-6 жирных кислот.
9. Как рыбьи жиры и масло
примулы вечерней влияют на течение ревматических заболеваний?
Известно, что у народностей,
традиционно использующих диету, богатую рыбьими жирами, в основном
содержащими ш-3 жирные кислоты, аутоиммунные заболевания встречаются реже.
Такая диета снижает содержание арахидоновой кислоты на 33 % и увеличивает
содержание эйкозапентаеноевой кислоты в клеточных мембранах в 20 раз. Это
приводит к образованию простагландина Е3 и лейкотриена В5,
имеющих меньший воспалительный потенциал, чем производные ш-6 жирных кислот.
Масло
примулы вечерней — это у-линоленовая кислота, относящаяся к ш-6 жирным
кислотам. В экспериментах на животных назначение диеты с увеличенным содержанием
у-линоленовой кислоты приводило к возрастанию продукции простагландина
EI и уменьшению образования лейкотриена. Это сопровождалось снижением активности
воспалительного процесса. Однако в исследованиях на людях подобные результаты
не получены.
10. Обосновано ли теоретически
использование антиоксидантов?
Антиоксиданты препятствуют
продукции свободных радикалов — соединений, имеющих непарный свободный
электрон, которые захватывают электроны у других соединений, повреждая
тем самым иммунную систему и клеточные мембраны. Одним из хорошо известных
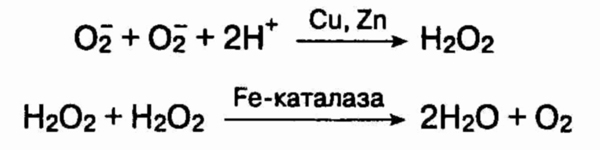
свободных радикалов является супероксид (О2), образующийся при
участии НАДФН:
НАДФН + 02 ——> НАДФ+
+ 02 + Н+
Супероксид — это как восстанавливающий,
так и окисляющий агент. Он спонтанно вступает в реакцию с наработкой перекиси
водорода (Н2О2) и кислорода (О2):
2Н+ + ОГ + О2 ——>
Н202
+ О2
Перекись водорода также способна
реагировать с супероксидом, продуцируя гидроксильный радикал (наиболее
реакционноспособный из производных кислорода) или хлоридные ионы, образующие
гипохлорную кислоту (активный ингредиент хлорной извести).
Существует целый ряд антиоксидантов
(включая витамины А, С, D, Е и химические элементы медь, цинк, железо,
селен), которые связывают или удаляют свободные радикалы и защищают клетки
от окисления:
11. Основой некоторых
популярных диет является предположение, что артрит обусловлен аллергией
на определенную пищу. Какие научные исследования поддерживают это утверждение?
Имеется несколько сообщений
о случаях артрита или обострении, вызванных определенными пищевыми продуктами.
Пищевая аллергия
|
|
|
|
|
Ревматоидный
артрит
Болезнь Бехчета Волчанка у обезьян
Рецидивирующий ревматизм
|
Молочные-
продукты Пшеница и кукуруза Говядина Черные грецкие орехи Люцерна Натрия
нитрат
|
|
|
|
|
|
В экспериментах на животных
хронический синовит вызывался изменениями диеты. Кроме того, тщательно
выполненные исследования в небольших группах пациентов зафиксировали возникновение
воспалительного артрита, связанное с употреблением определенных пищевых
продуктов. Лучшая рекомендация пациентам с аутоиммунной патологией — использование
качественной и сбалансированной диеты.
12. Американские индейцы
много лет использовали природные средства и народную медицину для лечения
всех болезней. Назовите их рецепты для лечения "ревматизма".
1. Возьмите 1 унцию (28 г)
кайенского перца, 4 унции (113 г) имбиря, 2 унции (57 г) гвоздики, 1 унцию
(28 г) гваяковой смолы, 1 унцию (28 г) смолы мирры и 1 галлон (3,8 л) "спиртного".
Выстоять эту смесь около огня в течение 10 дней, затем разлить в закупоривающиеся
сосуды. Пить по 1 полному стакану 3 раза в день перед едой.
2. Вскипятить на огне стакан
мочи заболевшего человека и обмыть больную часть тела. Затем погрузить
в мочу сложенный вдвое кусок льняной материи, наложить на больное место
и привязать. Это средство полностью "пожирает" и разгоняет болезнетворное
начало.
Хотя нет особых рекомендаций,
но лучше первое средство использовать перед вторым, поскольку первый рецепт
включает достаточно алкоголя, чтобы согласиться на применение второго.
13. Прополис, королевское
желе и пчелиный яд использовались в лечении артрита.
Каково научное обоснование
такой терапии?
Прополис является
смолой, продуцируемой пчелами для запечатывания ульев, и, как сообщается,
содержит много биоактивных веществ. Королевское желе — клейкая масса,
секретируемая рабочими медоносными пчелами и идущая на питание личинок.
По общему мнению, она очень богата пантотеновой кислотой. Эти биоактивные
вещества и пантотеновая кислота относятся к витаминам группы В, которые,
вероятно, могут тормозить развитие и/или лечить артрит.
Пчелиный яд упоминался
в отдельных сообщениях как средство лечения артрита. Пациенты получали
пчелиный яд посредством пчелиных укусов или локальных инъекций в пораженный
сустав. Для такого лечения ревматоидного артрита может потребоваться 2000
или 3000 пчелиных укусов в течение года. В пчелином яде много фосфолипазы
и других противовоспалительных агентов.
Как и ожидалось, эти средства
способны вызывать сильные аллергические реакции. Убедительные научные доказательства
их эффективности отсутствуют.
14. Одно из популярных
нетрадиционных средств включает изюм и джин. Каков его рецепт и происхождение?
Рецепт
1. Одна коробка золотистого изюма.
2. Залить изюм джином.
3. Оставить в незакрытой посуде до
исчезновения жидкости.
4. Принимать по 9 изюмин в день.
Лечебные свойства ягод можжевельника
известны еще с библейских времен, а джин изготавливается именно из ягод
можжевельника. Некоторые из моих пациентов с артритом (ревматоидным и остеоартритом)
пытались применять данное средство, но результаты такого лечения неоднозначны.
15. Многие пациенты с
ревматоидным артритом носят медные браслеты. Зачем?
Медные браслеты использовались
еще античными греками из-за их лечебной силы. Соли меди применялись для
лечения ревматоидного артрита с довольно благоприятным эффектом, но, к
сожалению, и со значительным побочным действием. Медь абсорбируется из
браслетов через кожу, придавая ей зеленый цвет. Некоторые пациенты утверждали,
что такие браслеты уменьшали выраженность симптомов артрита, возможно,
путем связывания свободных кислородных радикалов. Интересно, что D-пеницилламин,
общепринятый в терапии ревматоидного артрита, связывает медь. Вероятно,
медь все же не является эффективным средством.
16. Почему проявляется
большой интерес к использованию антимикробных средств для лечения ревматических
заболеваний?
В течение многих лет считалось,
что артриты, особенно ревматоидный артрит, обусловлены инфекционными причинами.
Тетрациклин ранее назначался для лечения ревматоидного артрита, так как
полагали, что его вызывает микоплазма. Позднее показано, что миноциклин
может быть полезен для терапии ревматоидного артрита не из-за своих антимикробных
свойств, а из-за наличия у него антипролиферативного и противовоспалительного
эффектов. То есть вчерашнее нетрадиционное средство вполне может завтра
стать новым признанным методом лечения. Для терапии ревматоидного артрита
использовались следующие антимикробные препараты: метронида-зол, клотримазол,
рифампин, тетрациклин, миноциклин, цефтриаксон, ампициллин.
17. Расскажите о двух
популярных китайских средствах лечения артрита. Китайские травы использовались
в терапии артрита и других заболеваний. Китайская медицинская теория утверждает,
что план лечения строится индивидуально для каждого пациента на основе
его жалоб. Типичные травяные компоненты такой терапии включают:
Chuifong Toukuwan;
женьшень (Ginseng);
рехманию (Rehmannia);
клематис (Clematis);
стефанию (Stephania);
Ma-huang;
Tang-kuei;
Ho-shou-wu.
Проведено много исследований
по изучению лечения травами в Китае и еще больше — в США и других странах.
Некоторые из этих средств имеют действие, подобное нестероидным и стероидным
противовоспалительным препаратам, что может частично объяснить их эффективность.
Акупунктура, как полагают,
облегчает боль и корригирует патологические изменения, восстанавливая баланс
жизненной энергии в организме. Согласно китайской медицине, жизненная энергия
проходит через организм по 12 каналам. Адекватный баланс восстанавливается
посредством стимуляции акупунктурных точек. Показано, что акупунктура стимулирует
выброс серотонина и эндорфинов, являющихся естественными модуляторами боли.
Контролируемые исследования акупунктуры были весьма впечатляющими в одних
работах, в других — неубедительными. В целом, научные исследования акупунктуры
были, как правило, довольно низкого качества. Роль акупунктурной терапии
при артрите остается неясной, и лучше всего ее рассматривать как добавление
к стандартной обезболивающей терапии.
18. Куда можно сообщить
о потенциальной небезопасности нетрадиционного средства?
Комитет по делам потребителей
(Office of Consumer Affairs) публикует специальный "Справочник потребительских
ресурсов" (Consumer's Resource Handbook), объясняющий, как можно послать
жалобу в редакцию. Публикации в справочнике бесплатные, достаточно просто
послать информацию по следующему адресу: Consumer's Resource Handbook,
Pueblo, CO 81009.
19. Так как же следует
относиться к нетрадиционным средствам лечения?
Нетрадиционные средства широко
используются пациентами с ревматическими заболеваниями. Одни из них безопасны
и безвредны, другие могут быть смертельно опасными. Некоторые нетрадиционные
средства обладают терапевтическим потенциалом и способствуют повышению
эффективности последующего лечения ревматического заболевания; такие средства
заслуживают внимания медицинских работников.
Избранная литература
Eisenberg D. M., Kessler
R. С., Foster С. et al. Unconventional medicine in the United States: Prevalence,
cost and patterns of use. N. Engl.J. Med., 328: 246-252,1993.
Cronan T. A., Kaplan R. M.,
Posner L. et al. Prevalence of the use of unconventional remedies for arthritis
in a metropolitan community. Arthritis Rheum., 32:1604-1607, 1989.
Gertner E., Marshall P. S.,
Filandrinos D., Smith Т. М. Complications resulting from the use of Chinese
herbal medications containing undeclared prescription drugs. Arthritis
Rheum., 38:614-617,1995.
Panush R. S. Reflections
on unproven remedies. Rheum. Dis. Clin. North Am., 19:201-206,1993.
Panush R. S. Nontraditional
remedies. In: Schumacher H. R. (ed.). Primer on the Rheumatic Diseases,
10th ed. Atlanta, Arthritis Foundation, 1993, 323-327.
Kremer J. M. Nutrition and
rheumatic disease. In: Kelley W. K., Harris E. D., Ruddy S., Sledge С.
В. (eds). Textbook of Rheumatology, 4th ed. Philadelphia, W. B. Saunders,
1993, 484-498.
DoanneN. L. Indian Doctor
Book. Aerial Photography Services, Inc., 1985.
Tilley B. C., Alarcon G.
S., Heyse S. P. et al. Minocycline in rheumatoid arthritis: A 48-week,
double-blind, placebo-controlled trial. Am. Intern. Med., 122: 81-89,1995.
Zurier R. B. Prostaglandins,
leukotrienes and related compounds. In: Kelley W. K., Harris E. D., Ruddy
S., Sledge C. B. (eds). Textbook of Rheumatology, 4th ed. Philadelphia,
W. B. Saunders, 1993,201-212.
Unproven Remedies Resource
Manual. Atlanta, Arthritis Foundation.
ГЛАВА 95. ИСТОРИЯ,
ИСКУССТВО И РЕВМАТИЧЕСКИЕ
ЗАБОЛЕВАНИЯ
James S. Louie, M. D.
1. Каково происхождение
слова "ревма" ("rheuma")?
Это слово из греческого языка
и означает "вещество, которое течет", то есть жидкость, образующаяся в
головном мозге и вызывающая различные болезни. Гвилом Белло (Guillaume
Baillou) утверждал, что "артрит в суставе — это ревматизм во всем организме",
высказывая тем самым идею, что артрит является только одним из проявлений
системного процесса. В 1940 г. Бернар Комро (Bernard Comroe) предложил
термин "ревматолог", а в 1949 г. Холландер (Hollander) использовал термин
"ревматология" в своем учебнике по артритам и болезненным состояниям (Arthritis
and Allied Conditions). Большинство непрофессионалов, в том числе пять
из семи матерей самих ревматологов, не знают, что такое ревматолог.
2. Кто описал и назвал
так ревматоидный артрит?
Первое клиническое описание
этой патологии в 1800 г. приписывают Августин-Якобу Ландре-Бовэ (Augustin-Jacob
Landre-Beauvais). Сам автор назвал болезнь вариантом подагры — "простая
астеническая подагра" (goutte asthenique primitif). Бенджамин Броди (Benjamin
Brodie) описал медленное прогрессирование синовита путем вовлечения суставной
сумки и влагалища сухожилия. А. Б. Гарро (А. В. Garrod) предложил термин
"ревматоидный артрит" в 1858 г. и дифференцировал его от подагры в 1892
г.
3. Кто из знаменитых французских
художников страдал ревматоидный артритом?
Пьер Огюст Ренуар (Pierre
Auguste Renoir) (1841-1919), популярный французский импрессионист, заболел
тяжелой формой ревматоидного артрита примерно в 1890 г.
Несмотря на возрастающее
нарушение функциональных способностей, он продолжать писать, содержал свою
семью и сам придумал для себя упражнения и вспомогательные устройства.
К 1912 г. он уже был прикован к постели и не мог передвигаться (класс 4В).
Непосредственно перед смертью у него развился васкулит, поэтому сейчас
можно полагать, что его генотип был HLA-DRB 1*0401, гомозиготный.
Рауль Дюфи (Raoul Dufy) (1877-1943),
талантливый художник, исследовавший "чудо воображения в цвете" в живописи,
акварели, керамике, гобеленах и фресках, подвергся первой атаке ревматического
артрита в возрасте 60 лет. Через 13 лет, когда он уже полностью зависел
от костылей и инвалидной коляски, художник был приглашен в Бостон для участия
в одном из первых исследований лекарственных препаратов (различных форм
стероидов) для терапии ревматоидного артрита. На фоне лечения наблюдалось
существенное улучшение состояния, что позволило ему вернуться к активным
занятиям живописью. Однако возникли осложнения стероидной терапии в виде
абсцесса ягодицы и желудочно-кишечного кровотечения перед смертью.
4. Какие другие известные
люди болели ревматоидным артритом?
Ревматоидным артритом страдали
также французская певица Эдит Пиаф (Edith Piaf), киноактрисы Розалин Расселл
(Rosalind Russell) и Катрин Хэпберн (Katherine Hepburn), кардиохирург Кристиан
Бернар (Christian Barnard), президенты США Томас Джефферсон (Thomas Jefferson),
Джэймс Мэдисон (James Madison) и Теодор Рузвельт (Theodore Roosevelt).
5. Кому принадлежат самые
ранние описания СКВ?
1845 г. Фердинанд фон Хебра
(Ferdinand von Hebra) описал сыпь по типу "бабочки" на носу и щеках.
1895 г. Уильям Ослер (William
Osier) описал системные симптомы, назвав их "экссудативной эритемой".
1948 г. Уильям Харгрэйвс
(William Hargraves) описал LE-клетки в аспиратах костного мозга.
1956 г. Питер Мишер (Peter
Miescher) описал абсорбцию LE-фактора клеточными ядрами.
1958 г. Жорж Фриу (George
Friou) описал метод идентификации антиядерных антител путем их метки флуоресцентным
антигаммаглобулином.
6. Назовите некоторых
известных людей, страдавших СКВ.
От осложнений СКВ умерли
южно-американская писательница Флэннери О'Кон-нор (Flannery O'Connor) и
бывший президент Филиппин Фердинанд Маркое (Ferdinand Marcos).
7. Кто первым описал склеродермию?
400 г. до н. э. Гиппократ
описал "людей, у которых кожа натянутая, сухая и плотная; болезнь заканчивается
без выделения пота."
1842 г. Английский врач В.
Д. Чаун (W. D. Chowne) описал ребенка с клиническими симптомами этого заболевания.
1846 г. Английский врач Джэймс
Стартин (James Startin) описал взрослого с клинической симптоматикой заболевания.
1860 г. Французский клиницист
Эли Жинтрак (Elie Gintrac) использовала термин "склеродермия".
1862 г. Морис Рейно (Maurice
Raynaud) описал вазоспастический феномен болезненного, индуцированного
простудой акроцианоза.
1964 г. Ричард Винтербауер
(Richard Winterbauer), будучи студентом-медиком, описал так называемый
синдром CRST в виде кальциноза (calcinosis), склеродактилии Рейно (Raynaud's
sclerodactyly) и те-леангиэктазии (teleangiectasia). В последующем к этому
симпто-мокомплексу была добавлена пищеводная дискинезия (esophageal dysmotility)
— синдром CREST.
8. Кто из известных швейцарских
художников и печатников страдал склеродермией?
Поль Кли (Paul Klee) (1879-1940)
— разносторонний и невероятно талантливый швейцарский художник, завершивший
более 9000 работ в различных oблacтяxJ заболел склеродермией в возрасте
56 лет. К его последним картинам относятся "Созидатель" ("Ein Gestalter"),
выразившая его желание писать и энергию; "Суровое лицо" ("Stern Visage"),
изобразившая кожные изменения; "Смерть и огонь" ("Death and Fire"), реквием
художника; и "Терпение" ("Durchhalten") в виде переплетения линий, внушенная
автору дисфагией во время его последнего пребывания в лечебнице.
9. Кто впервые описал
спондилоартропатии?
В конце 1890-х гг. русский
врач Владимир Бехтерев и французские врачи Адольф Штрюмпель (Adolf Strumpell)
и Пьер Мари (Pierre Marie) описали анкилозирующий спондилит. Установление
связи заболевания с геном класса I HLA-B27 принадлежит американцам Ли Шлосстейну
(Lee Schlosstein), Родни Блюстоуну (Rodney Bluestone) и Полю Терасаки (Paul
Terasaki), а также англичанам Дэрику Брувертону (Derrick Brewerton), Кафри
(Caffrey) и Николсу (Nicholls). В начале 1900-х гг. немецкий врач Ганс
Рейтер (Hans Reiter) и французские врачи Фьессинжер (Fiessinger) и Лерой
(Leroy) описали клинические характеристики реактивного артрита, или синдрома
Рейтера.
10. Какие известные личности
страдали анкилозирующим спондилитом?
Олимпийский золотой медалист
по плаванию Брюс Фурнис (Bruce Furniss) Телевизионный ведущий Эд Салливан
(Ed Sullivan) Прославленный виолончелист Грегор Пятигорский (Gregor Piatigorsky)
Киноактер Борис Карлофф (Boris Karloff) (всех его скованных движений при
ходьбе во время исполнения роли Франкенштейна могло бы и не быть!)
11. Кто первым описал
подагру?
V в. до н. э. Хотя подагра
называлась в средневековой медицинской литературе термином "gutta", латинским
эквивалентом слова "капля" яда (поха), Гиппократ впервые описал клинические
симптомы подагрического артрита вследствие переедания и неправильной диеты
у сексуально активных мужчин и женщин в постменопаузе.
Конец 1600-х гг. Томас Сиденхем
(Thomas Sydenham) описал клинические симптомы, а Антон ван Левенгук (Anton
van Leeuwenhoek) — микроскопическую картину мочевой кислоты, взятой из
тофуса.
1814г. Джон Вонт (John Want)
сообщил об эффективности колхицина в лечении 40 пациентов с подагрой.
1857 г. А. Б. Гарро (А. В.
Garrod) разработал метод анализа для обнаружения мочевой кислоты при гиперурикемических
состояниях, продемонстрировал наличие мочевой кислоты в хрящах пациентов
с подагрой и сформулировал гипотезу о развитии подагрического артрита.
1961 г. Джозеф Холландер.
(Joseph Hollander) и Дэниел Мак-Карти (Daniel McCarty) показали наличие
мононатриевого урата в клетках синовиальной жидкости больных подагрой.
1964 г. Майкл Леш (Michael
Lesch), будучи студентом-медиком, сделал клиническое описание пациента
с нейроповеденческими изменениями для своего наставника, Уильяма Найхена
(William Nyhan), который описал полное отсутствие гипоксан-тин-гуанинфосфорибозилтрансферазы
— фермента, катализирующего реакции утилизации пуринов (синдром Леша-Найхе-на,
Lesch-Nyhan).
12. Кто из знаменитых
фламандских живописцев страдал подагрой?
Питер Поль Рубенс (Peter
Paul Rubens) (1577-1640), портретист в стиле барокко, страдал от приступов
лихорадки и артрита, которые приковали его к постели в возрасте 49 лет.
В течение 10 лет эти приступы постоянно повторялись, затрудняя творчество
и передвижения. Он умер от "лихорадки и подагры" в возрасте 63 лет. Некоторые
расценивают изображения его рук как деформации, сходные с ревматоидным
артритом.
13. Кто из американских
президентов болел подагрой?
Джэймс Бучанан (James Buchanan)
(1791-1868) и Мартин ван Бюрен (Martin van Buren) (1782-1862).
14. Чем болел Бетховен?
Людвиг ван Бетховен (Ludwig
von Beethoven) (1770-1827) начал терять слух в возрасте 26 лет, к 49 годам
был "глух, как камень", и умер 57-летним. Его глухота обычно расценивалась
как следствие отосклероза или компрессии VIII пары нервов в результате
болезни Педжета (Paget). Более глубокие исследования включали записи о
ревматических атаках. Вагнер (Wagner) и Рокитанский (Rokitansky) описали
посмертные изменения: "плотный свод черепа толщиной полдюйма, сморщенные
слуховые нервы, истощенные конечности с кожными петехиями, цирроз печени
с асцитом, большая селезенка и меловые отложения в почках". Эти находки
требуют дифференциальной диагностики между менинговаскулярным сифилисом,
саркои-дозом и болезнью Уиппла.
15. Какие ревматические
болезни встречались во время гражданской войны в Америке?
Медицинские архивы времен
гражданской войны в Америке насчитывают описания 160 000 случаев "острого
ревматизма", в основном острой ревматической лихорадки, которые могли быть
инфекционным артритом или подагрой. Отмечено также более 260 000 случаев
"хронического ревматизма", который мог быть хронической ревматической лихорадкой
или реактивным артритом. 12 000 из этих пациентов были выписаны. Правильность
клинических диагнозов установленных во время военных действий может подвергаться
сомнению.
В 1863 г. генерал Ли (Robert
E. Lee) описал приступы болей в груди, иррадииру-ющие в левое плечо и спину,
диагностированные как ревматический перикардит. Ему назначили хинин. К
1870 г. эти боли появлялись в покое и, возможно, были следствием прогрессирования
коронарного атеросклероза.
16. Имел ли Авраам Линкольн
генетическое заболевание?
Дискуссия о том, страдал
ли американский президент Авраам Линкольн синдром Марфана, аутосомно-доминантной
патологией соединительной ткани, достигла национальных размеров, когда
консультативный комитет провел молекулярно-генети-ческое тестирование его
тканей, хранящихся в Национальном музее здоровья и медицины Военного института
патологии. Фактически, ген FBN1 на хромосоме 15, несущий код для фибриллина,
основного компонента внеклеточных фибрилл, является местом мутаций, приводящих
к разнообразной патологии соединительной ткани, включая классический синдром
Марфана. Так как описаны более 20 различных мутаций гена FBN1 или аномалий
метаболизма фибриллина у пациентов с синдромом Марфана и даже у здоровых
родственников и в контрольной группе, генетическое тестирование не является
окончательным для уточнения этого диагноза.
Избранная литература
Appelboom Т., de Boelpaepe
С., Ehrlich G., Famaey J. P. Rubens and the question of antiquity of rheumatoid
arthritis. JAMA, 245: 483-486,1981.
Ball G. V. The world and
Flannery O'Connor. In: Appelboom T. (ed.). Art, History and Antiquity of
Rheumatic Diseases. Brussels, Elsevier Librico, 1987, 82-83.
Benedek T. History of the
rheumatic diseases. In: Schumacher H. R. (ed.). Primer on the Rheumatic
Diseases, 10th ed. Atlanta, Arthritis Foundation, 1993, 1-4.
Bollet A. J. Rheumatic diseases
among Civil War troops. Arthritis Rheum., 34:1197-1203,1991.
Brewerton D., Caffrey M.,
Nicholls A. Ankylosing spondylitis and HLA-27. Lancet, 1: 904-907, 1973.
Francke U., Furthmayr H.
Marfan's syndrome and other disorders of fibrillin. N. Eng. J. Med., 330:1384-1385,1995.
Homburger F., Bonner C. D.
The treatment of Paoul Dufy's arthritis. N. Engl. J. Med., 301: 669-673,1979.
Louie J. S. Renoir — His
art and his arthritis. In: Appelboom T. (ed.). Art, History and Antiquity
of Rheumatic Diseases. Brussels, Elsevier Librico, 1987, 43-45.
Mainwaring R. D. The cardiac
illness of General Robert E. Lee. Surg. Gynecol. Obstet., 174:237-244,1992.
Marx R. The Health of the
Presidents. New York, G. P. Putnam's Sons, 1960.
Palferman T. G. Beethoven:
Medicine, music, and myths. Int. J. Dermatol., 33: 664-671,1994.
Parish L. C. An historical
approach to the nomenclature of rheumatoid arthritis. Arthritis Rheum.,
6:138-158,1963.
Schlosstein L., Terasaki
P., Bluestone R. High association of an HLA antigen, w27, with ankylosing
spondylitis. N. Engl. J. Med., 288: 704-706,1973.
Sharma O. P. Beethoven's
illness: Whipple's disease rather than sarcoidosis? Int. J. Dermatol.,
87: 283-286,1994.
Shearer P. D. The deafness
of Beethoven: An audiologic and medical overview. Am. J. Otol., 11: 370-374,1990.
ГЛАВА 96. СЭР ВИЛЬЯМ
ОСЛЕР, Я ПОЛАГАЮ
Sterling West, M.D.
1. Пациент с остеоартритом
суставов кистей рук хочет знать, могло ли то, что он в молодости "хрустел"
суставами, вызвать у него артрит. Каков Ваш ответ?
Суставная полость является
пространством с отрицательным давлением по сравнению с окружающей атмосферой.
Суставная синовиальная жидкость действует как адгезивный герметизатор,
обеспечивающий скользящее движение хрящевых суставных поверхностей и эффективно
противодействующий силам растяжения. При хрусте или треске в суставе происходит
нарушение этой адгезивной связи. Внутри сустава возникает газовый пузырь,
который и приводит к возникновению треска, с высвобождением энергии в виде
тепла и звука. Для рассасывания этого рентгенологически различимого газового
пузыря может потребоваться до 30 мин, пока не восстановится адгезивная
связь посредством синовиальной жидкости, после чего сустав может снова
"хрустеть". Хотя такой хруст в суставах и неприятен, но в настоящее время
не имеется данных, указывающих, что он может приводить к остеоартриту суставов
пальцев рук.
2. Мужчина 39 лет поступил
с болью в правом плече, длящейся в течение 3 дней. Эта боль появилась после
того, как он красил свой дом. Лихорадки нет. Объем движений в правом плечевом
суставе полный, но движения болезненны. Нет местного повышения температуры,
эритемы или опухоли. Пальпация сухожилия на передней поверхности плеча
вызывает боль. Тест Спида (Speed) и проба Ергасона (Yergason) положительны.
Каков диагноз? Какие тесты необходимы для подтверждения диагноза?
У этого пациента развился
тендинит бицепса вследствие перенапряжения. Не нарушенный полный двигательный
объем сустава, отсутствие признаков воспаления при физикальном обследовании
и усиление симптоматики при напряжении подтверждают диагноз. Дополнительные
лабораторные или рентгенографические исследования не нужны. (См. главу
66.)
3. Женщина 62 лет обратилась
с жалобами на прогрессирующую в течение 5 лет боль в левой ноге. Прочтите
описание случая и установите диагноз.
Пациентка жалуется на тупую
боль в паху, иррадиирующую в медиальную часть з бедра. Она также отмечает
боли в кистях, стопах, коленях, шее и нижней части спины, хотя и в меньшей
степени, чем в ноге. Эти боли появились около 10 лет t назад.
Опухоли, красноты и местного повышения температуры пациентка не отмечала.
Осмотр суставов выявил наличие костных припухлостей в области дис-тальных
и проксимальных межфаланговых суставов, ограничивающих полное сжатие кулака.
Также имеются костные выступы на основаниях больших пальцев ног. Объем
движений правого бедра в норме, объем сгибания левого бедра меньше :
75°. Оба бедра ретируются кнаружи до 50° без появления боли. Внутренняя
ротация правого бедра до 15° не вызывает боль, левое бедро ретируется внутрь
только на 5-10°, при этом появляется боль. В обоих коленных суставах крепитации,
опухоли и местного повышения температуры нет. Отмечается скрежет надколенника.
На ногах имеется билатеральное увеличение больших пальцев, которые искрив-
лены и накладываются на другие
пальцы. Первое плюснефаланговое сочленение выступает и несколько болезненно,
но покраснения и повышения температуры нет. Хромает при ходьбе. Клинический
анализ крови, электролиты, печеночные трансаминазы в норме, протеинурии
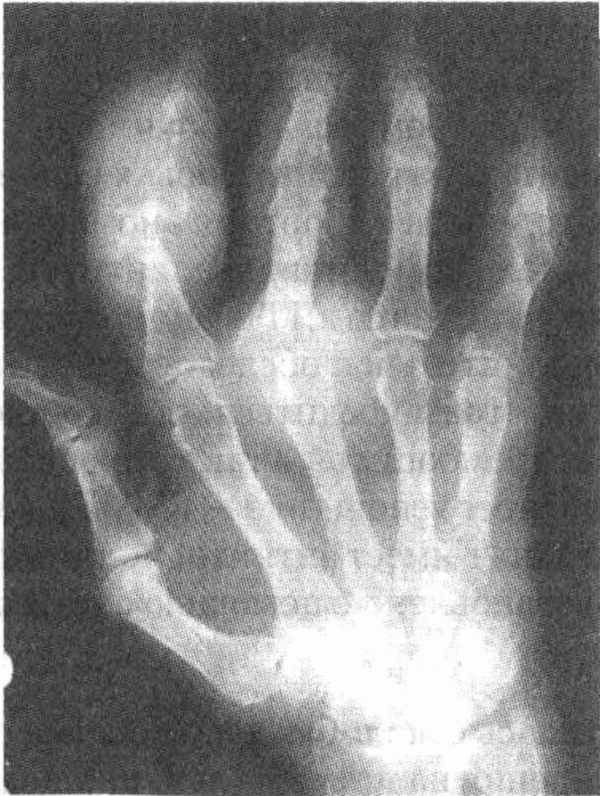
нет. Рентгенограммы кисти и тазобедренного сустава представлены на рисунке.
Каков
диагноз?
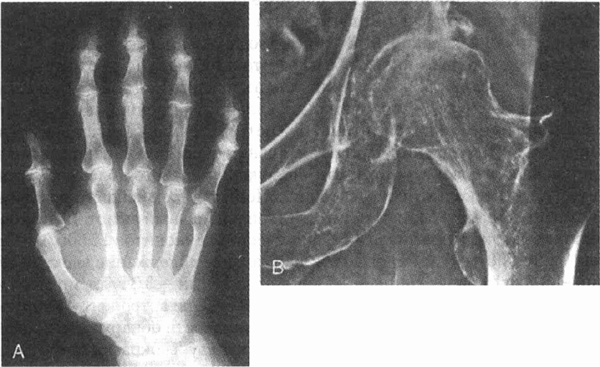
У пациентки первичный генерализованный
остеоартрит. Основным симптомом является дегенеративный тазобедренный артрит.
Отсутствие воспалительной симптоматики, данные физикального обследования,
нормальные лабораторные тесты и рентгенографическая картина подтверждают
диагноз. На рентгенограмме тазобедренного сустава определяются сужение
суставной щели в области максимального напряжения, склероз и образование
остеофитов. Рентгенограмма кисти показывает классический признак "морской
чайки" ("seagull") в проксимальных и дистальных межфаланговых суставах.
Физикальное обследование выявило бы также наличие узлов Гебердена (Heberden)
и Бушара (Bouchard). (См. главу 55.)
4. Женщина 60 лет с длительным
анамнезом ревматоидного артрита поступила для обследования по поводу возникновения
болей и опухоли правого коленного сустава в течение последних двух дней.
Прочитайте описание случая и поставьте диагноз.
Артрит у этой пациентки хорошо
контролировался метотрексатом, преднизоном и напроксеном. При обследовании
выявлены: температура 38,5 °С; хроническая деформация суставов кистей,
запястий и стоп без активного синовита, Правый коленный состав опухший,
горячий и покрасневший. При движениях в суставе отмечается выраженная боль,
сустав находится в положении сгибания на 30°. При анализе аспирированной
синовиальной жидкости количество лейкоцитов 85 000/мм3 с 95
% нейтрофилов. Каков диагноз?
Если у пациента с ревматоидным
артритом один сустав гораздо более изменен ("не синхронизирован") по сравнению
с другими, врач должен думать о септическом артрите. Лихорадка и значительное
повышение количества лейкоцитов в синовиальной жидкости также соответствует
этому диагнозу. Наиболее вероятным возбудителем в данной клинической ситуации
является Staphylococcus aureus. (См. главу 42.)
5. Вас попросили осмотреть
72-летнюю женщину с болями в правом коленном суставе. 3 дня назад она перенесла
резекцию симптоматичной паратиреоидной аденомы. Прочитайте описание случая
и поставьте диагноз.
После операции отмечена транзиторная
гипокальциемия, быстро устраненная соответствующей терапией. В течение
года у пациентки возникали умеренные боли в правом колене при ходьбе на
расстояние более одного квартала. Прошлой ночью у нее возникли боль и припухлость
правого колена. Боль постоянно усиливалась в течение 12 ч и причиняла довольно
выраженный дискомфорт. Травмы в анамнезе и системной симптоматики не было.
В прошлом пациентка никогда не имела подобных явлений. При физикальном
обследовании патологии не определяется, за исключением согнутого положения
правого колена. Сустав горячий, опухший и несколько покрасневший. Попытка
дальнейшего сгибания сустава вызывает усиление боли. Присутствует значительный
выпот. При лабораторных тестах гематокритное число 34 %, количество лейкоцитов
12 300/мм3, тромбоцитов — 256 000/мм3, СОЭ 66 мм/ч,
нормальное содержание электролитов; кальций — 8,7 мг/дл, креатинин — 1,5
мг/дл, альбумин — 3,3 г/дл, мочевая кислота — 8,2 мг/дл. Рентгенограмма
представлена ниже. При артроцентезе получено 48 см3 мутной белой
жидкости. В синовиальной жидкости обнаружено 28 000/мм3 лейкоцитов
с 83 % нейтрофилов. При посеве культуры окраска грамотрицательная. При
микроскопии синовиальной жидкости в поляризованном свете обнаружено наличие
ромбовидных кристаллов с позитивным двойным лучепреломлением. Каков
диагноз?
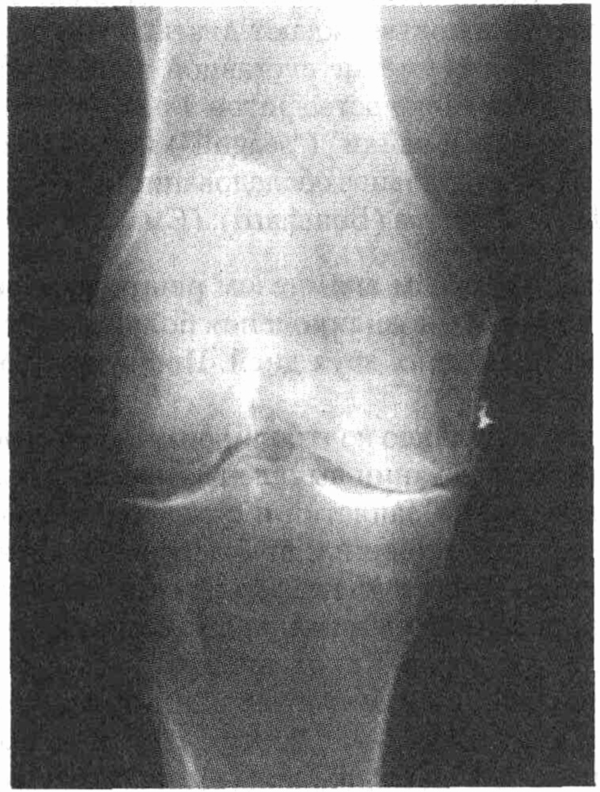
Диагноз — острая псевдоподагра,
вызванная кристаллами кальция пирофосфата ди-гидрата. У пожилой женщины
с постоперационным гиперпаратиреозом имеется хон-дрокальциноз мениска коленного
сустава и острый моноартрит с ромбовидными кристаллами в синовиальной жидкости,
дающими слабо позитивное двойное лучепреломление. Этот случай является
классическим проявлением острой псевдоподагры. (См. главу 50.)
6. Мужчина 50 лет поступил
для обследования по поводу беспокоящей его в течение 1 мес сыпи. Ознакомьтесь
с описанием случая и сформулируйте диагноз.
Сыпь не зудящая, локализуется
на обеих нижних конечностях. Недавно пациент заметил небольшую язву
на медиальной стороне левого мизинца. При осмотре обнаружен феномен Рейно,
артралгии рук и коленей и тяжелые парестезии нижних конечностей. В анамнезе
ИБС с аортокоронарным шунтированием (5 лет назад), осложненным в послеоперационном
периоде эпизодом желтухи. На нижних конечностях определяется пальпируемая
пурпура, распространяющаяся на : бедра, с небольшой язвой на медиальной
стороне левого мизинца. Умеренная гепатоспленомегалия. Кисти рук, пястно-фаланговые,
проксимальные межфаланговые и коленные суставы болезненные, без опухоли
и локального повышения , температуры. Неврологическое обследование показало
снижение чувствительности обеих ступней и лодыжек на уколы иглой и легкое
прикосновение с отсутствием ахилловых рефлексов. Лабораторные анализы показали
нормоклеточную, нормохромную анемию с показателем гематокрита, равным 34
%.Количество нейтрофилов и тромбоцитов нормальное, СОЭ 70 мм/ч. Концентра-,
ция креатинина нормальная (1,4 мг/дл), активность печеночных трансаминаз
Р несколько повышена. Выявлена протеинурия 3+ с содержанием в осадке 5
лейко-0 цитов, 50 эритроцитов и редких скоплений эритроцитов в полях зрения.
Ревматоидный фактор положительный в титре 1 : 2560, антинуклеарные антитела
отру рицательные. Электрофорез белков сыворотки показал поликлональную
,-,. гаммапатию. Обнаружено заметное снижение содержания комплемента С4
i (8 мг/дл) и нормальное содержание комплемента СЗ (85 мг/дл). Биопсия
одного из пораженных кожных участков нижних конечностей показала лейкоцитокластический
васкулит. При тестировании нервной проводимости — диффузная симметричная
сенсорно-моторная полинейропатия.
Каков диагноз? Пальпирующаяся
пурпура, артралгии и полинейропатия с небольшим повышением активности печеночных
трансаминаз и положительным результатом анализа осадка мочи у мужчины соответствуют
диагнозу смешанной криоглобулинемии. Пурпура является наиболее типичным
проявлением криоглобулинемии с подтвержденным при биопсии лейкоцитокластическим
васкулитом. Наличие послеоперационной желтухи в анамнезе и повышенные активности
печеночных трансаминаз подтверждают диагноз гепатита С, который может наблюдаться
более чем у 50 % пациентов со смешанной криоглобулинемией. Положительный
ревматоидный фактор предполагает наличие смешанной (тип II или тип III)
криоглобулинемии. Значительное снижение С4 при нормальном СЗ типично для
криоглобулинемии. (См. главу 35.)
7. Женщина 50 лет жалуется
на утомляемость и слабость. Прочитайте описание случая и поставьте диагноз.
Пациентка считает, что эти
симптомы прогрессируют в течение двух месяцев. ..... Она работает в продуктовом
магазине и ей стало трудно поднимать товары на верхние полки. Еще
больше ее беспокоит то, что в последние несколько недель стало сложно даже
расчесывать волосы и подниматься по лестнице у себя дома. При ходьбе по
ровной поверхности и выполнении ручной работы сложностей не ;i возникало.
Дискомфорт в мышцах или суставах пациентка отрицает. В последние 3 нед
она заметила сыпь над суставами пальцев. Жалобы на чувство усталости, но
лихорадки, озноба или снижения массы тела не отмечает. В анамнезе дли-тельнотекущий
гипотиреоз. Лечение включает прием конъюгированных эстрогенов и тиреоидного
гормона. Пациентка выпивает 2-4 бокала вина в неде-'' лю. Члены семьи не
имели мышечной патологии или ревматических заболеваний. При физикальном
обследовании выявлены симметричная проксимальная мышечная слабость (оцененная
приблизительно на 4-/S+). Сила дистальных '•' мышц нормальная. Мышечной
болезненности нет. Неврологическое обследование показало нормальные симметричные
рефлексы и нормальную функцию че-'; репных нервов. Корешковых
симптомов не обнаружено. Суставы интактны. На коже обнаружена выпуклая
фиолетового цвета сыпь в межфаланговых областях * пальцев рук и околоногтевая
эритема. В остальном физикальных патологических изменений не обнаружено.
Лабораторные тесты: АсАТ 100 ед/л, АлАТ 150 ед/л, " общий билирубин 0,8
мг/дл, нормальное содержание креатинина; анализ мочи без патологии, положительный
тест на антинуклеарные антитела (титр 1 : 256) с " неоднородной формой
(отрицательный профиль антинуклеарных антител к " SSA, SSB, RNP, Sm и азДНК).
СОЭ 25 мм/ч, КФК 1050 ед/л (норма < 200 ед/л).
Каков наиболее вероятный
диагноз?
Жалобы пациентки на симметричную
проксимальную мышечную слабость согласуются с диагнозом воспалительной
миопатии. Физикальное обследование подтверждает наличие слабости, ограниченной
проксимальной мускулатурой, и не обнаруживает признаков, характерных для
невропатической этиологии заболевания. Результаты лабораторных анализов
указывают на повреждение мускулатуры с повышением активности мышечных ферментов
(КФК, АсАТ, АлАТ). Необходимо также обсудить другие возможные причины возникновения
данной симптоматики. Учитывая гипотиреоз в анамнезе, неэффективность терапии
или недостаточная заместительная терапия тиреоидным гормоном могут привести
к возникновению мышечной слабости, а также к подъему КФК. Хотя положительный
тест на антинуклеарные антитела увеличивает вероятность патологии соединительной
ткани, например СКВ, дерматомиозита или системного склероза, анамнестических,
физикальных или серологических подтверждений этому предположению нет. Миопатии,
вызванные лекарственными препаратами, всегда следует предполагать, но пациентка
не принимала препаратов, способных индуцировать миопатии. Наличие сыпи,
характерной для дерматомиозита (папулы Готтрона), делает данный диагноз
наиболее вероятным. Нейродиагностические исследования и/или биопсия мышц
могут понадобиться для окончательного подтверждения диагноза воспалительной
миопатии, хотя для диагностики достаточно характерных проявлений, сыпи
и подъема активности мышечных ферментов. Поскольку дерматомиозит у взрослых
сочетается с наличием рака примерно в 15 % случаев, еще до назначения соответствующей
терапии показано исключение новообразования. (См. главу 24.)
8. Каков диагноз у пациента
с длительным тяжелым артритом, рентгенограмма которого представлена на
рисунке?
Этот пациент страдает хронической
подагрой с тофусами. Рентгенографически определяются классические для данной
патологии признаки: эрозии со склеротическими краями и нависающими кромками
(второй межфаланговый сустав), кистозные изменения, повреждение суставов
с их расширением (третий пястно-фаланговый сустав), опухоли и узлы (тофусы)
мягких тканей. (См. главу 49.)
9. Женщина 38 лет обратилась
по поводу болей и опухоли в икроножной мышце правой ноги. Прочитайте описание
случая и определите диагноз.
Боль появилась два дня назад
в задней части икры, сутки назад присоединилась нарастающая опухоль и отек.
Не было лихорадки, озноба, потливости, изменения физической активности.
Травму ноги пациентка отрицает. Она вспомнила о двух эпизодах появления
подобной опухоли ноги — 7 лет и 3 года назад. Первый эпизод прошел самостоятельно,
но второй сопровождался одышкой и потребовалась госпитализация. Тогда был
диагностирован тромбофлебит, и пациентка получала кумадин в течение 6 мес.
В дальнейшем она чувствовала себя хорошо, и при контрольных медицинских
осмотрах патологии не наблюдалось. Больная отрицает появление сыпи, болей
или опухоли суставов, слабости, выпадения волос и фоточувствительности.
Проблем с почками не было. У членов семьи не наблюдалось артритов, заболеваний
соединительной ткани, кровотечений, патологии свертывающей системы крови.
Пациентка замужем, имеет ребенка 12 лет. Роды были нормальные, но с тех
пор она имела 3 неудачные беременности, закончившиеся спонтанными абортами
на сроках 28, 14 и 30 нед.
При физикальном обследовании
женщина выглядит здоровой, нормального телосложения. Кожа имеет сетчатый,
"подобный кружеву" сосудистый рисунок на бедрах и верхних частях рук. Сыпь
бледнеет при надавливании, не зудящая и безболезненная. Правая икра диффузно
отечная, болезненная и несколько гипе-ремированная. Пальпируется плотный
жгут, переходящий на заднюю дисталь-ную часть бедра. На правой стопе отек
1-2+, при надавливании остаются ямки. В остальном физикальные данные без
изменений. Результаты клинического и биохимического анализов крови и мочи
в норме. Рентгенограмма грудной клетки без изменений. Серологическое тестирование:
тест на антинуклеарные антитела положительный (титр 1 : 40), на ревматоидный
фактор — отрицательный. Коа-гулограммадо начала терапии гепарином: протромбиновое
время 12,9 с (норма
12,8-13,1 с), аЧТВ 47 с (норма
33-35 с), смесь с нормальной плазмой 1 : 1 дает аЧТВ 44,6 с. Тесты на антикардиолипиновые
антитела (метод ELISA) показывают следующие результаты: IgG 48 ед (норма
< 23) и IgM 6 ед (норма < 5). Каков диагноз?
Эта пациентка страдает первичным
синдромом антифосфолипидных антител. В настоящее время она обратилась по
поводу тромбоза глубоких вен правой ноги. Кроме того, в анамнезе имеется
эпизод тромбоза глубоких вен с легочной эмболией и три спонтанных аборта
на относительно поздних сроках беременности. Клиническое сочетание рецидивирующего
тромбоза и абортов с аномалиями коагуляции позволяют диагностировать синдром
антифосфолипидных антител. Эта пациентка имеет люпус-антикоагулянт (судя
по удлинению аЧТВ), не корригируемый разведением нормальной плазмой 1:1.
Дополнительное обследование должно включать процедуру нейтрализации тромбоцитов,
чтобы убедиться, что удлинение аЧТВ корригируется добавлением замороженных
тромбоцитов, а также определение ЧТВ в пробе со змеиным ядом (Рассела)
(Russell viper venom time — RVVT), которое должно быть увеличенным. Данная
пациентка также имеет антикардиолипиновые антитела, преимущественно типа
IgG, как это установлено с помощью соответствующего исследования. (См.
главу 27.)
10. Женщина 69 лет обратилась
с жалобами на сильные головные боли и 30-секун-дные эпизоды потери зрения
на правый глаз, наблюдающиеся в течение 3 нед. Ознакомьтесь с описанием
случая и установите диагноз.
Головная боль характеризуется
пациенткой как сверлящая и локализуется в правой височной области. Кроме
того, больная отмечает боль и судороги в челюстных мышцах при жевании,
артралгии, субфебрилитет, потерю массы тела на 5 фунтов (около 2,3 кг),
боль и скованность в проксимальных мышцах. При обследовании температура
38 °С, болезненность при пальпации головы и обеих височных артерий, слабость
плечевого пояса из-за боли. Глазное дно в норме. Выс-1 лушивается
шум над левой сонной артерией. Лабораторные исследования: гематокритное
число 35 %, количество лейкоцитов 11 500/мм3, тромбоцитов 522
000/мм3, СОЭ 110 мм/ч. Каков диагноз и начальная терапия?
У
пациентки гигантоклеточный артериит. Появление головной боли, судорог челюстных
мышц и симптомов ревматической полимиалгии в сочетании с болезненностью
при пальпации головы и височных артерий, выраженным увеличением СОЭ являются
типичными признаками данного заболевания. Диагноз необходимо подтвердить
биопсией правой височной артерии. Из-за наличия транзиторной потери зрения
следует немедленно начать терапию высокими дозами кортикостероидов (до
получения результатов биопсии). (См. главу 31.)
11. Мужчина 40 лет обратился
по поводу язв на нижней части левой ноги, не поддающихся лечению в течение
1 мес. Прочитайте описание случая и обсудите возможный диагноз.
У пациента хронический синусит
в течение года, который недавно обострился. Пациент также отмечает субфебрилитет,
непродуктивный кашель и отсутствием чувствительности в левой руке. При
обследовании температура 38 "С, артериальное давление 150/90 мм рт. ст.,
язва нижней части левой ноги (см. рисунок), боi лезненность при пальпации
синуса, снижение чувствительности левой руки. Со стороны органов грудной
клетки патологии не выявлено. Рентгенографическое исследование показало
наличие двустороннего хронического верхнечелюстного синусита и двух инфильтратов-узлов
в легких. Лабораторные тесты: гемато-критное число 35 %, лейкоциты 12 000/мм3,
тромбоциты 490 000/мм3, СОЭ 92 мм/ч. Биохимические тесты нормальные,
кроме концентрации креатинина 1,6 мг/дл. Анализ мочи: протеинурия 1+ и
умеренная гематурия. Какие серологические тесты помогли бы подтвердить
диагноз?
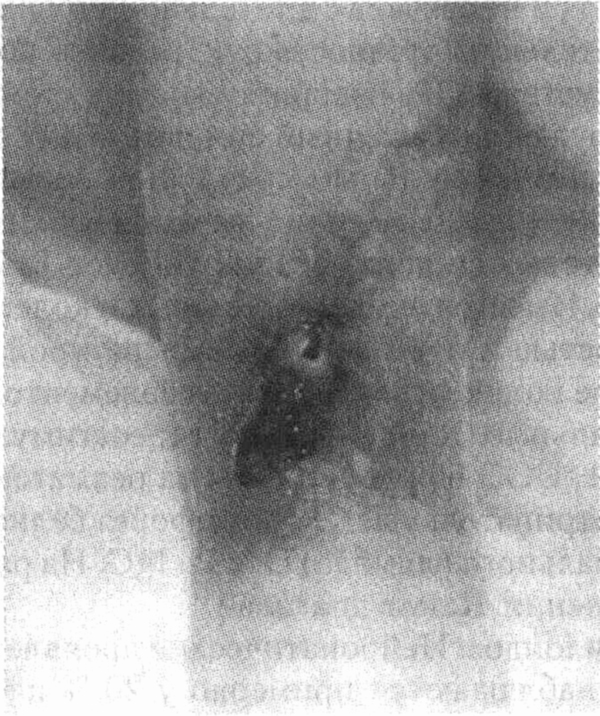
У этого пациента имеется
триада, включающая синусит, инфильтраты в легких и гломерулонефрит. Эта
триада характерна для гранулематоза Вегенера (Wegener). Лихорадка, кожные
язвы, неврологические симптомы и аномальные лабораторные тесты также иногда
наблюдаются при этом заболевании. Серологический тест на ан-тинейтрофильные
цитоплазматические антитела (Ц-АНЦА), вероятно, будет положительным и поможет
подтвердить диагноз. (См. главу 33.)
12. Белый мужчина 26 лет
обратился в клинику по поводу болей в нижней части спины, ягодицах и позвоночнике,
длящихся около 1 года. Он жалуется на утреннюю скованность в течение 2
ч, которая уменьшается к полудню после выполнения различных движений и
упражнений. Шесть месяцев назад перенес эпизод внезапно возникшей боли
в правом глазу, который был расценен как ирит и купирован глазными каплями,
содержащими стероиды. Отец пациента имел похожие боли в спине. При осмотре
суставы не опухшие. Объем движений позвоночника (сгибание, разгибание,
латеральная ротация и латеральный наклон) ограничен. Тест Генслена (Gaenslen)
положительный. Каков диагноз?
У пациента анкилозирующий
спондилит. Стойкие боли в спине с воспалительными проявлениями, длительной
утренней скованностью, уменьшающейся после упражнений; снижение объема
движений в спине характерно для данного заболевания. Острый передний ирит
также может быть проявлением этой серонегативной спондило-патии. Данное
заболевание чаще всего возникает у молодых белых мужчин, может наблюдаться
у нескольких членов семьи и быть сцеплено с геном HLA-B27. (См. главу 38.)
13. У 65-летнего мужчины
на фоне полного благополучия нарушилась чувствительность в обеих руках.
Установлен диагноз туннельного запястного синдро-t. ма, и симптоматика
исчезла после раскрытия туннеля. Через 1 год он снова обратился к врачу
из-за опухоли запястий и рук и повторного нарушения чувствительности рук.
Прочитайте описание случая и поставьте диагноз. Пациент отрицает лихорадку
или анорексию, но жалуется на утомляемость и снижение массы тела на 20
фунтов (9 кг) в течение года. Опухоль запястий постоянная, но безболезненная
и не связана с длительной утренней скованностью. Пациент заметил незначительную
отечность рук, недавно появилась припухлость коленных и плечевых суставов.
По внешнему виду — хронически больной человек. При осмотре обнаружен выраженный
синовит обоих запястий с минимальной болезненностью и незначительным локальным
повышением температуры. Такие же, но менее выраженные изменения имеются
в пястно-фаланговых и про-ксимальных межфаланговых суставах обеих рук.
Тест Тайнела (Tinel) положительный с обеих сторон. Имеется опухоль плечевых
и коленных суставов, также с небольшой болезненностью и повышенной температурой.
Лабораторные тесты показывают нормальное количество форменных элементов
крови. Биохимические тесты также нормальные. Концентрация тиреостимулирующего
гормона в норме. Протеинурия 2+. СОЭ 65 мм/ч. Тесты на ревматоидный фактор
и анти-нуклеарные антитела отрицательные. Электрофорез белков сыворотки
показывает наличие моноклонального (лямбда) спайка IgG. На радиограммах
запястий видны кистозные изменения. Каков диагноз?
Первичный системный амилоидоз.
Нейропатические проявления (обычно туннельный запястный синдром) наблюдаются
примерно у 20 % пациентов с первичным амилоидозом. Появление синдрома у
мужчины старше 40 лет, а также рецидивы после раскрытия туннеля должны
наводить на мысль об амилоидозе. Утомляемость и снижение массы тела, хотя
и являются неспецифическими признаками, часто наблюдаются при амилоидозе.
Клиническая картина, сходная с ревматоидным артритом, наблюдается у 7 %
пациентов. Признаками, позволяющими отличить амилоидную артропатию от ревматоидного
артрита, являются относительно мало выраженные суставные симптомы: умеренные
болезненность и повышение температуры суставов, несмотря на выраженный
синовит, отсутствие ревматоидного фактора и костные кистозные изменения
(не эрозивные) на рентгенограммах. (См. главу 77.)
14. Мужчина 45 лет повторно
обращается после первого визита неделю назад, когда он жаловался на боли
и отечность рук, длящиеся уже в течение 6 мес. Прочитайте описание и поставьте
диагноз.
-, При первом визите пациент
отрицал утреннюю скованность, лихорадку, снижение массы тела и травмы суставов.
В остальном он был здоров, хотя и отмечал, некоторое усиление утомляемости
за последние 6 мес. Он не принимал наркотики, не курил и не потреблял алкоголь.
В семейном анамнезе "ревматоидный артрит" у брата, дядя страдает циррозом
печени. При физикальном осмотре обнару-f. жен плотный синовиальный отек
с умеренной болезненностью 2-5-го , пястно-фаланговых сочленений и суставов
запястья с обеих сторон. Эритема и местное повышение температуры
отсутствовали. В остальном физикальные данные без особенностей, за исключением
умеренной гепатомегалии. Клинический т анализ крови, биохимические тесты
нормальные. СОЭ 10 мм/ч. Активности при повторном исследовании в
норме. Рентгенограммы кистей рук представлены ниже. Каков диагноз?
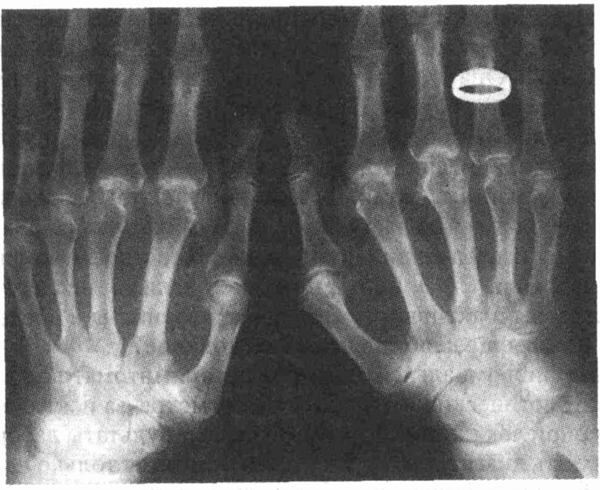
Клинические проявления и
рентгенографические данные характерны для гемохро-матоза. Имеется дегенеративный
артрит 2-5-го пястно-фаланговых суставов с заметным сужением суставных
щелей, образованием субхондральных кист, склерозом и большими крючковидными
остеофитами. В данном случае хондрокальциноз отсутствует, но может быть
выявлен на рентгенограмме в 30-60 % случаев. Не исключается также дегенеративный
артрит лучезапястных суставов.
Гемохроматоз необходимо предполагать
при дифференциальной диагностике се-ронегативного полиартрита, особенно
у мужчин среднего возраста с поражением пястно-фаланговых суставов. В процесс
иногда вовлекаются запястные, коленные суставы, голеностопные и межфаланговые
суставы. Типичными признаками являются плотный отек суставов с умеренной
болезненностью и нормальной местной температурой, без эритемы и утренней
скованности. Диагноз подтверждается сопутствующей гепатомегалией, аномальными
печеночными функциональными тестами и семейным анамнезом артрита и цирроза
печени. Гемохроматоз наследуется по аутосомно-рецес-сивному типу. Исследование
концентрации железа в плазме и биопсия печени для определения содержания
железа подтвердят этот диагноз. (См. главу 61.)
15. Женщина 32 лет обратилась
с жалобами на появление болей и изменение цвета '' кожи пальцев рук при
погружении их в холодную воду. Пальцы сначала стано-"н'
вятся белыми, затем синими и иногда — красными, появляется боль. Такое
со-"*' стояние наблюдается в течение 2 лет. При осмотре на лице — несколько
телеан-а*'' гиэктазий и вокруг ногтевых валиков — расширенные
выступающие "л капилляры. Какой серологический тест может помочь
в диагностике? У пациентки феномен Рейно, характеризующийся классическими
трехцветными изменениями пальцев рук на холоде. Наличие телеангиэктазий
на лице и аномальных капилляров вокруг ногтевых валиков позволяет предположить,
что у пациентки в дальнейшем не исключено развитие ограниченной склеродермии
(симптомокомп-лекс CREST). Положительный анализ на антицентромерные антитела
помогает подтвердить диагноз. (См. главы 22 и 78.)
16. Белая женщина 35 лет
обратилась с жалобами на диффузные, длящиеся в течение, по крайней мере,
5 лет боли, которые постепенно усиливаются. Прочитайте описание случая
и определите диагноз.
Пациентка также жалуется
на утомляемость, скованность, головные боли, непереносимость холода, трудности
при засыпании, проявление синдрома раздраженного кишечника. Она отмечает
наличие стрессовой ситуации дома из-за грубости мужа и хронически не справляется
с работой. Результаты осмотра нормальные, за исключением наличия билатеральных
болезненных точек в затылочной области, трапециевидных мышцах, ромбовидных
мышцах, латеральных надмыщелковых областях локтей, нижней части спины,
ягодицах, области вертельной сумки и медиальных частях коленей. Результаты
лабораторных тестов и радиографических исследований нормальные. В частности,
количество форменных элементов крови, СОЭ, биохимические анализы, исследования
функции щитовидной железы и активность креатинфосфокиназы в пределах нормы.
Каков
диагноз? Какое еще необходимо обследование?
Пациентка страдает фибромиалгией.
Длительность симптоматики, разнообразие жалоб, отсутствие патологических
изменений при осмотре, за исключением болезненных точек характерной локализации,
и нормальные результаты лабораторных тестов помогают подтвердить диагноз,
который устанавливается только на основании клинических данных без специфических
лабораторных тестов. Дальнейшего обследования не требуется. (См. главу
65.)
17. Женщина 45 лет обратилась
с жалобами на припухлость и боли в пястно-фаланговых, проксимальных межфаланговых
сочленениях, запястьях, левом коленном суставе, голеностопных и плюснефаланговых
суставах. Прочитайте описание случая и установите диагноз.
Пациентка жалуется на утреннюю
скованность, длящуюся несколько часов, утомляемость и недомогание. Она
принимала ибупрофен с некоторым улучшением. При физикальном обследовании
определяются мягкие опухоли, местное повышение температуры, болезненность
и ограничение объема движений в перечисленных выше суставах. На разгибательной
поверхности обеих рук в области олекрано-на заметны узелки. Лабораторные
тесты: гематокритное число 35 %, количество лейкоцитов 7200/мм3,
тромбоцитов 480 000/мм3. Биохимические показатели, концентрации
печеночных трансаминаз и мочевой кислоты в норме. Тест на ревмато-идный
фактор положительный (титр 1:640), на антинуклеарные антитела — отрицательный.
СОЭ 45 мм/ч. Рентгенограммы кистей рук выявляют ранние эрозии пястно-фаланговых
и проксимальных межфаланговых суставов. Каков диагноз? У пациентки
— ревматоидный артрит. Постепенное начало симметричного полиартрита, поражающего
мелкие суставы кистей, запястий и стоп в сочетании с пролонгированной утренней
скованностью и ревматоидными узелками, соответствует критериям данного
заболевания. Положительный тест на ревматоидный фактор и эрозии кистей
рук на рентгенограммах подтверждают диагноз. Подъем СОЭ, анемия вследствие
хронического заболевания и повышенное количество тромбоцитов являются отражением
системного воспалительного процесса, вызванного ревматоидным артритом.
(См. главу 19.)
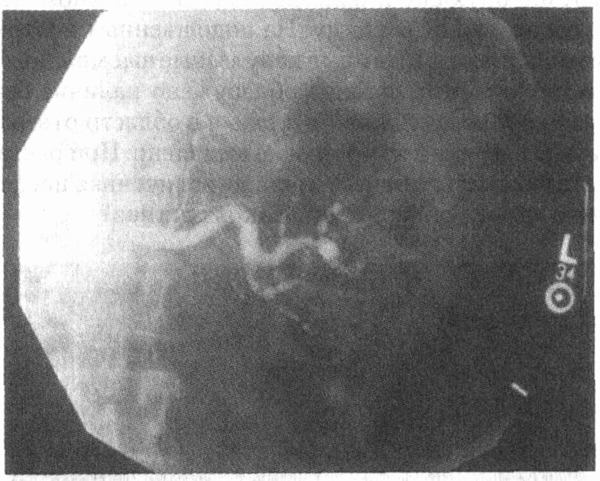
18. Мужчина 44 лет поступил
в больницу с жалобами на боли в животе, снижение массы на 6,8 кг, лихорадку,
утомляемость и неустойчивость при опоре на правую ногу. В анамнезе — частые
внутривенные инъекции наркотических препаратов. Абдоминальная ангиограмма
приведена ниже. Каков диагноз?
Узелковый периартериит. Проявления
мультисистемного заболевания в сочетании с абдоминальной ангиограммой,
показывающей наличие аневризм абдоминальных и
почечных сосудов, характерны
для васкулита. На основании анамнеза (частые внутривенные инъекции) можно
предполагать положительный тест на гепатит В. (См. главу 32.)
19. Женщина 56 лет обратилась
с жалобами на опухоль правой щеки. Ознакомьтесь с описанием случая и сформулируйте
диагноз.
5 лет назад пациентка впервые
испытала ощущения "песка" в глазах и сухости во рту, которые стали прогрессивно
усиливаться. У нее также множественный кариес зубов. За 3 мес до обращения
к врачу появилась болезненная опухоль правой щеки, а также диффузные артралгии.
Осмотр выявил выраженную сухость глаз и слизистой оболочки рта, плохое
состояние зубов и припухлую, безболезненную околоушную слюнную железу справа.
Тест Ширмера (Schirmer) и тест с бенгальским розовым положительные. Лабораторные
тесты: гематокритное число 35 %, количество лейкоцитов 3200/мм3,
СОЭ 107 мм/ч. Анализы крови в пределах нормы. Повышены концентрации IgG
и IgM. Положительные тесты на ревматоидный фактор (титр 1 : 640) и на антинуклеарные
антитела (титр 1 : 256) с неоднородной формой. Каков диагноз?
У пациентки первичный синдром
Шегрена, являющийся самым распространенным аутоиммунным заболеванием у
женщин среднего возраста. Сочетание сухости слизистых оболочек, кариеса
зубов, опухоли околоушных слюнных желез и серологических аномалий характерно
для данной патологии. Можно ожидать наличие у этой пациентки антител к
антигенам SS-A и/или SS-B. (См. главу 26.)
20. Мужчина 24 лет, строительный
рабочий, обратился с жалобами на болезненность и припухлость колена, появление
струпьев на подошвах. Указанные явления появились 2 мес. назад. Прочитайте
описание случая и поставьте диагноз.
В прошлом травм колена не
было. Опрос пациента не дал ничего примечательного кроме двух фактов. Во-первых,
пациент вспомнил о коротком эпизоде появления "розовой окраски глаза" 3
нед назад, что было "едва заметным". Во-вторых, - два раза возникали боли
при мочеиспускании. Пациент сексуально активен, имеет несколько партнерш.
Температура тела 38,2 °С. Внешний вид характерен для работника физического
труда. Обследование глаз не выявило воспалительных изменений. Осмотр горла,
однако, обнаружил шелушение на слизистой оболочке твердого нёба. Колено
явно опухшее, теплое на ощупь, фиксировано на 30°. Полностью разогнуть
колено не удается, надколенник баллотирует. Два пальца правой ноги диффузно
опухшие и болезненные. В остальном мышечно-скелетная система нормальная,
включая спину. На подошвенных поверхностях стоп имеются множественные бессимптомные
папулезные высыпания (см. рисунок). При осмотре наружных половых органов
обнаружено наличие безболезненных поверхностных язв на головке полового
члена и в области отверстия мочеиспускательного канала. Выделений из уретры
не выявлено. При ректальном исследовании определяется несколько болезненная
и увеличенная предстательная железа. Скрытой крови в кале не обнаружено.
Каков диагноз?
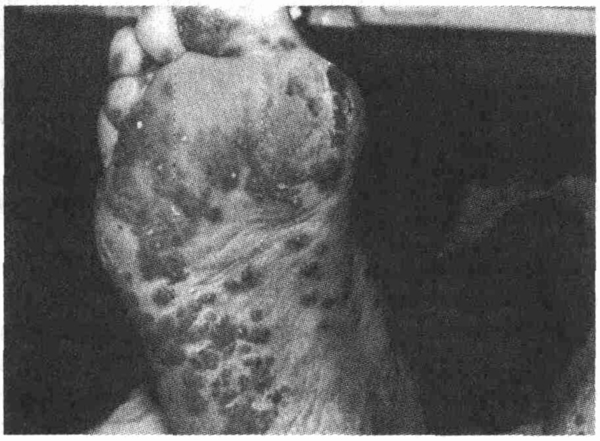
Клиническое сочетание конъюнктивита
("розовая окраска глаза"), уретрита и артрита является классическим проявлением
синдрома Рейтера. У данного пациента дополнительное наличие опухших пальцев,
безболезненных язв ротовой полости, бленноррагической кератодермии (см.
рисунок) и кольцевого баланита подтверждает диагноз. Кроме того, возможна
урогенитальная патология, вызванная хламидия-ми (Chlamydia); при
диагностике необходимо учитывать данные анамнеза, наличие умеренного простатита
и повреждения кожи и слизистых оболочек. (См. главу ^0.)
21. Чернокожая женщина 26
лет обратилась по поводу полиартрита мелких суставов кистей рук, запястий,
коленей и стоп, наблюдающегося в течение 6 мес. Прочитайте описание случая
и установите диагноз.
2 мес назад пациентка заметила,
что начала терять волосы. 4 нед назад она поехала в отпуск на Гавайи, где
у нее после пребывания на солнце появилась эритема-тозная сыпь на лице
и верхней части туловища. Температура тела 38 °С, пульс 120 в мин, артериальное
давление 140/100 мм рт. ст. Имеется эритематозная сыпь на щеках и носе,
а также пятнистая алопеция без следов расчесов. Кроме того, выявлены синовиты
пястно-фаланговых, межфаланговых суставов, запястий, плюснефаланговых суставов.
Лабораторные тесты: гематокритное число XKi32 %, лейкоциты 2400/мм3,
тромбоциты 110 000/мм3, креатинин 1,8 мг/дл. Анализ мочи: протеинурия
3+, 5-10 эритроцитов и лейкоцитов в поле зрения, не-Ш; д сколько
гранулярных цилиндров. Каков диагноз?
Пациентка страдает СКВ. Молодая
черная женщина с мультисистемной патологией, включающей полиартрит, алопецию,
фоточувствительность, сыпь на скулах, нефрит и гематологические аномалии
(лейкопения и тромбоцитопения) — типичная картина данного заболевания.
Можно ожидать наличие положительного теста на антинукле-арные антитела,
повышенной концентрации антител к ДНК и сниженного содержания компонентов
комплемента СЗ и С4.
22. Женщина 28 лет поступила
в больницу с двухдневным анамнезом суставных болей. Прочитайте описание
случая и поставьте диагноз.
Боли первоначально возникли
в правом голеностопном суставе, затем мигрировали к левому колену, далее
к правому запястью, которое стало болезненным, теплым на ощупь и припухшим.
Пациентку лихорадило, она обнаружила несколько безболезненных геморрагических
высыпаний на коже верхних и нижних конечностей. Воспалительных заболеваний
тазовых органов не было. Пациентка сексуально активна. Менструальный цикл
начался 3 дня назад. Температура тела 38,5 "С, сильно опухшее и болезненное
правое запястье с локально повышенной температурой и эритемой вдоль сухожилий
разгибателей, а также над суставом. На руках и ногах — местами рассеянные
геморрагические папулы. Лабораторные тесты: лейкоциты 13 500/мм3
с 93 % нейтрофилов и 5 % палочко-ядерных форм. Рентгенография показывает
наличие опухоли мягких тканей запястья.
Каков диагноз?
Мигрирующий полиартрит, в
конечном итоге фиксирующийся на одном из суставов, сопровождающийся лихорадкой
и кожной сыпью у сексуально активной женщины,— характерная картина диссеминированной
гонококкемии. Начало заболевания в первую неделю менструации также типична.
(См. главу 42.)
23. Кто сказал: "Секрет
надоедливого человека заключается в том, чтобы рассказывать все"?
Вольтер (1694-1778). Эта
книга, несомненно, скрыла некоторые "ревматологические секреты", которые
читатель, быть может, посчитает необходимыми включить в следующее издание.
Пожалуйста, напишите редактору о Ваших предложениях или "секретах".