Глава
64. Клинический подход к пациенту с болями в шее и пояснице
Danny С. Williams, M.D.
Глава
65. Фибромиалгия
MarkMalyak,M.D.
Глава
66. Местные заболевания опорно-двигательного аппарата
Scott Vogelgesang, M.D.
Глава
67. Спортивная медицина и профессиональные повреждения
John A. Reister, M.D.
Глава
68. Нейропатии от сдавления (компрессионные нейропатии)
David R. Finger, M.D.
Глава
69. Синдром рефлекторной симпатической дистрофии
David H. Collier, M.D.
XI. Несуставные ирегионарные
заболевания опорно-двигательного аппарата
Было бы здорово понимать, что такое
боль во всех ее значениях.
Петер Мере Латам (1789-1875)
Поясница — пересечение духа и тела.
Вольтер (1694-1778)
ГЛАВА 64. КЛИНИЧЕСКИЙ
ПОДХОД К ПАЦИЕНТУ С БОЛЯМИ
В ШЕЕ И ПОЯСНИЦЕ
DannyC. Williams, M.D.
1.
При каких ревматических заболеваниях поражается шея?
|
|
|
|
|
ЗАБОЛЕВАНИЕ
|
ПРИЗНАКИ
|
|
|
Ревматоидный
артрит Ювенильный хронический артрит Анкилозирующий спондилит Диффузный
идиопатический скелетный гиперостоз Остеоартрит Полимиозит Ревматическая
полимиалгия Фибромиалгия
|
Подвывих
С|-Сц (атлантоаксиального сустава) Слияние Си-Cm, подвывих С|-Сц Анкилоз,
перелом Cv-Cvi Оссификация передней продольной связки
Спондилез Cv-Cvii Слабость мышц-сгибателей
Боль и тугоподвижность Локальная болезненность С,,, Cv-Cvn
|
|
|
|
|
|
2. Что обозначает "полное"
и "частичное" ограничение при проверке амплитуды движений в суставе?
Полное ограничение
отмечается при тотальном поражении сустава, что является признаком
воспалительного ревматического заболевания (например ревматоидного артрита).
В противоположность этому, механические и дегенеративные нарушения
частично
ограничивают
движения в суставе в нескольких плоскостях. Аналогичный принцип применяют
при описании поражений грудного и поясничного отделов позвоночника.
3. Как дифференцировать "поражение
костей" от "поражения мышц" у пациента, жалующегося на боли в шее?
Сравнивают активные и пассивные
движения в суставе. Проверку пассивных движений в шее лучше всего осуществлять,
поместив руку на затылок пациента и поддерживая его голову в лежачем положении
тела (на спине). Так можно установить объем движения шеи во всех направлениях:
сгибание, разгибание, боковая ротация и боковой наклон. Если во время боковой
ротации и наклона головы пациент отмечает на ипсилатералъной стороне
дискомфорт, то можно предполагать "поражение костей".
Боль или напряжение на контрлатеральной
стороне
чаще свидетельствует о "поражении мышц". Боль при пальпации остистых отростков
и/или фасеточных суставов обычно отмечается при костной
патологии.
Проверку пассивных движений
не
проводят, если предполагается наличие нестабильности шейного отдела
позвоночника!
4. Что такое прием Спурлинга
(Spurling)?
Давление рукой на голову
пациента в положении его сидя при ротации и сгибании головы в сторону предполагаемого
поражения для выявления компрессии нервного корешка в отверстиях шейных
позвонков. Немедленное возникновение боли и парестезии, иррадиирующих в
руку,— признак шейной радикулопатии.
Прием Спурлинга не
проводят, если имеется подозрение на наличие нестабильности или перелома
в шейном отделе позвоночника!
5. Какие признаки помогают
приблизительно определить уровень поражения нервных корешков в шейном отделе
позвоночника?
|
|
|
|
|
|
|
НЕРВНЫЙ КОРЕШОК
|
ПОТЕРЯ ЧУВСТВИТЕЛЬНОСТИ
|
ДВИГАТЕЛЬНЫЕ
НАРУШЕНИЯ
|
РЕФЛЕКС
|
|
|
С5
(5 %)
|
Боковая поверхность
плеча
|
Дельтовидная
мышца, двуглавая мышца
|
С двуглавой
мышцы
|
|
|
С6
(35 %)
|
Боковая поверхность
предплечья, большой и указательный пальцы
|
Разгибатели
кисти, двуглавая мышца
|
Радиальный1
|
|
|
С7
(35 %)
|
Средний палец
|
Сгибатели
кисти, разгибатели пальцев, трехглавая мышца
|
С трехглавой
мышцы
|
|
|
Са
(25 %)
|
Медиальная
поверхность предплечья, безымянный палец, мизинец
|
Сгибатели
пальцев, разгибатель большого пальца
|
Нет
|
|
|
Th, (редко)
|
Медиальная
поверхность плеча
|
Отводящие
мышцы пальцев
|
Нет
|
|
|
|
|
|
|
|
1 Рефлекс плечелучевой мышцы.
6. Сравните признаки миелопатии
и радикулопатии в шейном отделе позвоночника.
|
|
|
|
|
|
ПРИЗНАК
|
МИЕЛОПАТИЯ
|
РАДИКУЛОПАТИЯ
|
|
|
Этиология
|
Сдавление
спинного мозга
|
Сдавление
нервного корешка
|
|
|
Боль в шее
|
Вариабельна
|
Вариабельна
|
|
|
Поражение
черепных нервов
|
Изредка
|
Никогда
|
|
|
Потеря чувствительности
|
Парестезии/онемение
по типу "перчаток и носков" (все конечности)
|
Легкое касание/булавочный
укол (дерматом верхних конечностей)
|
|
|
Мышечная
слабость
|
|
|
|
|
ранняя
|
Все конечности
(диффузная)
|
Миотом верхних
конечностей
|
|
|
поздняя
|
Спастический
парапарез, тетрапарез
|
Миотом верхних
конечностей
|
|
|
Глубокие
сухожильные
|
Верхние конечности
(снижены),
|
Верхние конечности
|
|
|
рефлексы
|
нижние конечности
(повышены)
|
(снижены)
|
|
|
Патологические
рефлексы
|
Симптомы
Бабинского и Хоффманна
|
Нет
|
|
|
Симптом Лермитта
|
Изредка
|
Никогда
|
|
|
Нарушение
функции мочевого пузыря
|
Задержка
мочи, недержание мочи
|
Нет
|
|
|
Спинальный
автоматизм
|
"Прыгающие
ноги"
|
Нет
|
|
|
|
|
|
|
7. Что такое симптом Лермитга
(Lhermitte)?
Это жалобы пациента на чувство
"прохождения тока" по позвоночнику при быстром сгибании шейного отдела
позвоночника. Прием может также вызывать парестезии и слабость мышц в конечностях.
Симптом Лермитта отмечается у некоторых больных с синдромом сдавления спинного
мозга.
8. Каковы основные причины
болей в нижней части спины?
• Воспаление. • Инфекции.
• Дегенеративные процессы.
• Опухоли.
• Травма. • Врожденные заболевания.
• Метаболические расстройства.
• Психогенные причины.
9. Перечислите основные
вопросы, которые следует задать больному с болью в нижней части спины при
сборе анамнеза.
Для лучшего запоминания можно
использовать мнемоник P-Q-R-S-T (названия
зубцов на электрокардиограмме):
Р — (provocative and palliative
factors) провоцирующие и облегчающие боль факторы
Усиливается ли боль при сгибании
или разгибании?
Усиливается или ослабляется
боль в положении лежа? Сидя? Стоя?
Что усиливает и ослабляет
боль?
Усиливается ли симптоматика
при кашле? Чихании? При пробе Вальсальвы? Q — (quality of pain) характер
боли
Боль тупая, острая, жгучая,
связана с покалываниями или онемением? R — (radiation of pain) иррадиация
боли
Иррадиирует ли боль в ноги?
Есть нарушения функции кишечника,
мочеиспускания? S — (severity) тяжесть боли и других системных симптомов
Вынуждает ли боль спокойно
лежать на спине или пациент корчится от боли?
Имеются ли связанные с болью
лихорадка или похудание? Т — (timing of pain) время появления боли
Когда боль началась?
Есть ли боли ночью?
Были ли раньше травмы спины?
10. Как на основе данных
анамнеза распределяются боли в спине по категориям?
|
|
|
|
|
|
|
|
ПРИЗНАК
|
МЕХАНИЧЕСКАЯ
|
ВОСПАЛИТЕЛЬНАЯ
|
МЯГКИХ ТКАНЕЙ
|
ИНФИЛЬТРАТИВНАЯ
|
|
|
Локализация
боли
|
Диффузная
|
Диффузная
|
Диффузная
|
Очаговая
|
|
|
Симметричность
|
Односторонний
процесс
|
Двусторонний
процесс
|
Генерализован-ный
процесс
|
По средней
линии
|
|
|
Начало
|
Вариабельно
|
Подострое
|
Подострое
|
Постепенное
|
|
|
Вероятная
причина
|
Травма, спондилез
|
HLA-B27 ?
|
Плохой сон,
стресс
|
Инфекции,
рак
|
|
|
Утренняя
скованность
|
< 30 мин
|
>1ч
|
Вариабельна
|
Нет
|
|
|
Реакция на
физи-
|
Усиление
|
Ослабление
|
Вариабельна
|
Постоянные
боли
|
|
|
ческую активность
|
|
|
Реакция на
покой
|
Ослабление
|
Усиление
|
Вариабельна
|
Постоянные
боли
|
|
|
Ночные боли
|
Слабые
|
Средние
|
Средние
|
Сильные
|
|
|
Системные
заболевания
|
Нет
|
Да
|
Нет
|
Возможны
|
|
|
|
|
|
|
|
|
Механическая (остеоартрит);
воспалительная (анкилозирующий спондилит); мягких тканей (фибромиалгия);
инфильтративная (инфекции или злокачественные процессы).
11. Какие симптомы характерны
при наличии серьезных причин болей в спине?
Чаще всего боли в нижней
части спины имеют механический характер и проходят в течение от нескольких
дней до 1 -2 мес. Перечисленные признаки свидетельствуют о серьезных причинах
боли.
• Неослабевающая боль при
перемене положения тела, уменьшающаяся в покое или проходящая при положении
пациента на спине с согнутыми ногами (инфекции, опухоли, повреждения костей).
• Лихорадка, озноб, похудание
(инфекции, опухоли).
• Пациент корчится от боли
и не может из-за нее лежать (расслаивающая аневризма аорты, почечная колика,
разрыв органа).
• Боль, усиливающаяся при
ходьбе и разгибании позвоночника, иррадиирую-щая в ноги и уменьшающаяся
при наклоне вперед в положении сидя (сдавле-ние спинного мозга).
• Боль и скованность (длительностью
более 30 мин), усиливающаяся утром у пациента моложе 40 лет (спондилоартропатия).
•Двусторонняя иррадиация
боли (опухоль, грыжа межпозвонкового диска, спондилоартропатия).
• Наличие неврологической
симптоматики: нарушение движений/чувствительности, нарушение функции мочевого
пузыря, анестезия промежности, симптом Бабинского, клонус стопы (сдавление
нервного корешка, опухоль, грыжа межпозвонкового диска).
• Боль, продолжающаяся дольше
2 мес.
12. Что такое ишиас?
Ишиас можно определить
как боль в спине, иррадиирующая по одной ноге ниже колена. Боль,
как правило, острая, стреляющая или жгучая. Иногда возникают чувство онемения
и парестезии в соответствующем дерматоме нижних конечностей. Проба Вальсалъвы
или
сгибание и разгибание позвоночника могут усиливать симптомы. Возникновение
боли обусловлено раздражением нервных корешков и обычно является следствием
спондилеза поясничного отдела.
13. Какие физикальные
признаки используются для приблизительного определения уровня поражения
нервного корешка?
|
|
|
|
|
|
|
СЕГМЕНТ
|
НАРУШЕНИЕ
ЧУВСТВИТЕЛЬНОСТИ
|
ДВИГАТЕЛЬНЫЕ
НАРУШЕНИЯ
|
РЕФЛЕКСЫ
|
|
|
Ц
|
Передняя
поверхность ноги, медиальная поверхность стопы
|
М. tiblalis
anterior (дорсальное сгибание стопы)
|
Рефлекс с
надколенника
|
|
|
Ц
|
Боковая поверхность
ноги, большой палец ноги
|
М. extensor
hallucis longus (разгибание большого пальца)
|
Нет
|
|
|
S,
|
Задняя поверхность
ноги, боковая поверхность стопы
|
Перонеальная
группа мышц (выворачивание стопы)
|
Ахиллов рефлекс
|
|
|
|
|
|
|
|
14. В чем разница между
тестом поднятых выпрямленных ног (проба Ласега) и тестом натяжения бедренного
нерва?
Оба приема используются для
выявления раздражения нервных корешков пояснич-но-крестцового отдела позвоночника.
Проба натяжения бедренного нерва проводится для определения поражения верхних
поясничных корешков (Lj-L^). В положении пациента на боку врач максимально
сгибает его колено и в то же время разгибает ногу в тазобедренном суставе.
Появление боли на передней (L2, LS) или медиальной (L4) поверхности
бедра — признак повреждения поясничных корешков. Проба с поднятыми выпрямленными
ногами проводится для определения поражения корешков седалищного нерва
в положении на спине. Врач поднимает выпрямленные ноги пациента до угла
в 70°. Боль в соответствующем дерматоме возникает при угле подъема между
30° и 70°, что и свидетельствует о раздражении седалищного нерва.
15. Что такое стеноз позвоночного
канала?
Стеноз позвоночного канала
в поясничном отделе — это неврологическое расстройство, которое клинически
может проявляться радикулопатией, ложной хромотой (псевдохромота), синдромом
конского хвоста. Сдавление спинного мозга происходит в результате сужения
просвета позвоночного канала вследствие остеофитоза и спондилеза в поясничном
отделе позвоночника. Обычно у больного отмечается хромота нейрогенной природы
при отсутствии сосудистых заболеваний. Симптомы усиливаются при разгибании
спины и уменьшаются при сгибании, что приводит к формированию классической
позы обезьяны.
16. Что такое тест Шобера
(Schober)?
Измерение движения пояснично-грудного
отдела позвоночника при сгибании и разгибании. Наносят две отметки по средней
линии (через 10 см друг от друга) в положении пациента стоя. Одна точка
находится на уровне между "ямочками Венеры" (верхнезадние ости подвздошной
кости), а другая — выше. Затем повторно измеряют расстояние между точками
при максимальном сгибании позвоночника. Разность величин, полученных в
положении сгибания и разгибания, меньше 5 см свидетельствует о наличии
спондилита. Ограничение бокового сгибания и ротации подтверждает диагноз.
(Глава 38, рисунок.)
17. Как поставить диагноз
сакроилеита по клиническим признакам?
Сакроилеит можно клинически
подтвердить при компрессии таза, проведении пробы Патрика (Patrick)
и по наличию симптома Ганслена (Gaenslen). Двусторонняя компрессия
передних частей гребней подвздошной кости к средней линии тела в положении
пациента на спине может вызывать боль в подвздошно-крестцовом сочленении.
Проба Патрика проводится следующим образом: пациента просят согнуть ногу
в коленном и тазобедренном суставах, отвести ее и ротировать кнаружи так,
чтобы пятка этой ноги касалась колена другой (Flex, ABduct, Externally
Rotate [FABERJ). Затем надавливают на отведенное колено и крыло
подвздошной кости противоположной стороны. Если возникает боль в контрлатеральной
отведенному колену половине таза, это признак сакроилеита. При проведении
пробы Ганслена пациента сначала просят согнуть ноги в коленных и тазобедренных
суставах в положении лежа на спине. Затем — подвинуться на край кушетки
так, чтобы одна ягодица свешивалась, и разогнуть другую ногу. Если данная
манипуляция вызывает дискомфорт в подвздошно-крестцовом отделе, предполагают
сакроилеит. (Глава 38, рисунок.)
18. Что такое синдром
конского хвоста?
Это клинический комплекс,
включающий боли в нижней части спины, двигательные нарушения в нижних конечностях,
анестезию промежности и нарушение функции мочевого пузыря и прямой кишки.
Данный синдром чаще всего обусловлен грыжевым выпячиванием центрального
межпозвонкового диска в направлении крестцовых нервных корешков. Изредка
его причинами могут быть анкилозирую-щий спондилит и опухолевый процесс.
При обнаружении этого синдрома у пациента с болью в спине механического
происхождения необходимо экстренное хирургическое вмешательство.
19. Каковы показания к
рентгенологическому обследованию пациента с болями в нижней части спины?
• Отсутствие улучшения состояния
или снижения симптоматики, особенно если боли длятся больше месяца при
соответствующем лечении.
• Острое начало болей у пациента
моложе 15 и старше 50 лет без данных о травме в анамнезе.
• Боль в спине после тяжелой
травмы.
• Сильная боль.
• Сакроилеит.
• Боль, не уменьшающаяся
в положении лежа.
• Больные с опухолевыми процессами,
способными метастазировать в кости (опухоли предстательной железы, молочной
железы, почек, легких, щитовидной железы).
• Жалобы на лихорадку, похудание.
• Деформации позвоночника.
• Данные о переломах позвонков
и хирургических вмешательствах на позвоночнике в анамнезе.
20. Дайте определения
понятиям "спондилез", "спондилит", "спондилолизис",
"спондилолистез ".
Спондилез — дегенеративный
процесс (например остеоартрит) межпозвонковых дисков и/или апофизеальных
(фасеточных) суставов. Естественный лордоз позвоночника около Cv
и Lni-Lv, как нам кажется, предрасполагает к этим дегенеративным изменениям.
Спондилез шейного отдела позвоночника — наиболее частая причина болей в
шее.
Спондилит характеризуется
наличием воспаления позвоночного столба. Это классический признак спондилоартропатий
(например анкилозирующего спондилита). Воспалительное повреждение встречается
при позвоночном энтезисе.
Спондилолизис — это
дефект (разделение) межсуставной части, костной пластинки, соединяющей
верхний и нижний суставные отростки позвонка. Как правило, данное состояние
обусловлено врожденной дисплазией, дегенеративными заболеваниями и/или
травмой.
Спондилолистез отмечается
при смещении вперед вышележащего позвонка (подвывих) из-за дефекта межсуставной
части позвонка (спондилолизиса). Спондилолизис с спондилолистезом или без
является наиболее частой причиной структурных болей в спине.
21. В каких случаях больному
с болью в нижней части спины необходимо проведение электромиографии?
ЭМГ показана всем больным
с болью в нижней части спины, имеющим признаки и симптомы радикулопатии.
Она проводится не позднее, чем через три недели после появления симптоматики,
и при неясности диагноза, а также при необходимости определить тяжесть
поражения нервов или анатомическое местонахождение диска, ущемляющего нервный
корешок, перед предстоящим хирургическим вмешательством. Результаты ЭМГ
ценны только при сопоставлении с данными анамнеза, осмотра и рентгенологического
исследования. Если при физикальном обследовании, ЭМГ и рентгенографии получены
согласующиеся данные об анатомическом положении диска, в результате смещения
которого происходит ущемление нервного корешка, вероятность улучшения симптоматики
после хирургического удаления диска максимальна.
22. Когда проводят компьютерную
томографию и магнитно-резонансное исследование пациенту с болью в нижней
части спины?
Большинству пациентов с болью
в нижней части спины проводить эти дорогостоящие исследования не нужно.
Они показаны, если диагноз неясен или их результаты необходимы для дальнейшего
наблюдения и лечения. Если у пациента с диагнозом ради-кулопатии отмечается
положительная динамика при консервативном лечении, эти исследования не
проводят. Но больному с поясничной радикулопатией без динамики после лечения
они необходимы для уточнения этиологии процесса (диск, опухоль, ос-теофит)
и его локализации перед возможной хирургической операцией. Результаты КТ
и МРИ интерпретируются в соответствии с данными анамнеза, физикального
обследования, лабораторных и электрофизиологических исследований.
23. Какова чувствительность
и специфичность различных диагностических тестов, используемых для подтверждения
грыжи позвоночного диска? Как часто отмечаются патологические результаты
у людей, не страдающих болью в поясничной области?
У больных с доказанными в
ходе хурургического вмешательства грыжами поясничных дисков, вызвавшими
компрессионную радикулопатию, чувствительность и специфичность следующие:
|
|
|
|
|
|
|
ЧУВСТВИТЕЛЬНОСТЬ
(%)
|
СПЕЦИФИЧНОСТЬ
(%)
|
|
|
Электромиография
Компьютерная томография Миелография Магнитно-резонансное исследование
|
92 92 90
93
|
38 88 87
92
|
|
|
|
|
|
|
Важно отметить, что у 30-40
% людей, не жалующихся на боли в нижней части спины, при компьютерной
томографии и миелографии определяются аномалии. Данные МРИ свидетельствуют,
что 25-50 % таких пациентов имеют выпячивания или выступание межпозвонковых
дисков на одном или более уровнях в поясничном отделе позвоночника. Следовательно,
обнаружение выпячивания/выступание диска при МРИ у пациентов с болью в
нижней части спины обычно случайны, в то же время грыжа диска, особенно
с клиническими симптомами ущемления поясничных корешков, является основной
причиной болей в спине.
24. Какие упражнения рекомендуется
выполнять пациентам с механической болью в пояснице?
Физические упражнения играют
важную роль в любой реабилитационной программе для больных с механической
болью в нижней части спины. Лучше всего они подходят больным с редкими
эпизодами болей и тем, у кого они быстро проходят. Физические упражнения
важны для поддержания упругости отделов позвоночника.
Упражнения на сгибание (упражнения
Вильямса [Williams]) показаны для снижения нагрузки на задние фасеточные
суставы и для раскрытия межпозвонковых отверстий. Упражнения на разгибание
(упражнения Мак-Кензи [MacKenzie]) снижают компрессионную нагрузку на межпозвонковые
диски и, следовательно, показаны больным с радикулопатиями из-за грыжи
межпозвонкового диска или дегенеративных процессов в нем Упражнения, направленные
на улучшение сгибания нижних конечностей и их силы, важны для нормальных
движений пояснично-тазового отдела при приседаниях на корточки, наклонах
и подъеме тяжестей
25. Каков прогноз у больных
с механической болью в пояснице?
Установлено, что 80 % людей
в течение жизни жалуются на боли в спине Несмотря на потенциально большое
число страдающих, общий прогноз хороший В течение 1 нед от эпизода болей
50 % больных отмечают улучшение, 75 % — в течение 1 мес, 87 % — в течение
3 мес, 93 % — после полугода У остальных (7 %) боли продолжаются и развивается
хроническая боль в пояснице
Избранная литература
BorenstemD G , Wiesel S W
Low Back Pain Philadelphia, W В Saunders, 1989
Chang D J , Paget S A Neurologic
complications of rheumatoid arthritis Rheum Dis Chn North Am, 19 955,1993
Deyo R A , Loeser J D , Bigos
S J Hermated lumbar mtervertebral disc Ann Intern Med ,112 598,1990
Doherty M , Doherty J Clinical
Examination in Rheumatology London, Wolfe Publishing Ltd, 1992
Doherty M , Hazelman В L,
Hutton С W et al Rheumatology Examination and Injection Techniques London,
W В Saunders, 1992
FrymoyerJ W Back pain and
sciatica N Engl J Med, 318 291,1988
Hoppenfeld S Physical Examination
of the Spine and Extremities Norwalk, Appleton-Century-Crofts, 1976
Kelly W N , Harris E D ,
Ruddy S , Sledge С В (eds) Textbook of Rheumatology, 4th ed Philadelphia,
W В Saunders, 1993
Khppel J H , Dieppe P A (eds)
Rheumatology London, Mosby-Year Book Europe Limited, 1994
McCartyD J (ed) Arthritis
and Allied Conditions, llth ed Philadelphia, Lea & Febiger,
1989
Jensen M С , Brandt-Zawadzki
M N , Obuchowski N et al Magnetic resonance imaging of the lumbar spine
in people without back pain N Engl J Med, 331 69-73,1994
ГЛАВА 65. ФИБРОМИАЛГИЯ
Mark Malyak, M.D.
1. Дайте определение
ревматизма мягких тканей.
Ревматизмом мягких тканей
называют группу болевых синдромов опорно-двигательного аппарата, которые
развиваются вследствие патологических процессов во внесуставных и внекостных
периартикулярных тканях Эти "мягкотканные" структуры включают в себя синовиальные
сумки, сухожилия и их синовиальные влагалища, энтезы, мышцы и фасции Общим
для синдромов является то, что боль при ревматизме мягких тканей не обусловлена
патологией структурных элементов, входящих в истинный сустав (как при артрите)
Ревматизм мягких тканей может проявляться как точно определяемое поражение
какой-либо одной периартикуляр-ной структуры, синдромом местной миофасциальной
боли или фибромиалгией
Примером поражения одной
периартикулярной структуры могут быть бурсит, тендинит, теносиновиит
и энтезит, или энтезопатия (фасциит стопы) Хотя диффузные процессы соединительной
ткани, такие как ревматоидный артрит и серонегатив-ная спондилоартропатия,
могут поражать эти мягкотканные структуры, вовлечение одного или нескольких
периартикулярных образований при отсутствии болезни сустава свидетельствует
о синдроме хронической повторной малой травмы или острого перерастяжения
(болезнь "воина на отдыхе")
Синдром местной миофасциальной
боли — это характеризующийся наличием триггерного участка в мышце,
при пальпации которого появляется выраженная локальная болезненность с
иррадиацией боли в конкретную область Хотя чувство дискомфорта при синдроме
местной миофасциальной боли локально, поражение обширнее, чем при бурейте
или тендините Он чаще затрагивает шею, нижнюю часть спины, плечо или область
таза Иногда его определяют как локализованную фибромиалгию
2. Дайте определение фибромиалгии.
Критерии диагностики фибромиалгии
|
|
|
|
|
ПОСТОЯННЫЕ
|
ЧАСТО ПРИСУТСТВУЮЩИЕ
|
|
|
Анамнез
Хроническая диффузная боль Физикальное обследование Характерные болевые
точки Иногда — без особенностей Лабораторные тесты Все в норме
|
Анамнез
Утренняя скованность Усталость Нарушение сна Депрессия Беспокойство Головная
боль Парестезии Феномен Рейно
|
|
|
|
|
|
Фибромиалгия — это синдром
хронической (> 3 мес) невоспалительной и неаутоиммунной диффузной боли
неизвестной этиологии с характерными болевыми точками, выявляемыми
при физикальном обследовании Кроме того, пациенты жалуются на утреннюю
скованность, сильную усталость, сон, не восстанавливающий силы, парестезии
и проявление феномена Рейно Физикальное обследование и лабораторные пробы
не выявляют признаков воспаления или дегенеративных процессов в суcтавах,
костях и мягких тканях. Фибромиалгия протекает самостоятельно или сочетается
со многими другими заболеваниями; иногда ее определяют как генерализованную
фибромиалгию, или фиброзит.
3. Что такое болевые точки?
Где они расположены при фибромиалгии?
По классификационным критериям
фибромиалгии необходимо обнаружить 11 из 18 болевых точек, которые должны
располагаться и выше и ниже талии и быть выявляемы в течение по крайней
мере 3 мес. Болевые точки — это специфические области поверхности тела,
которым присуща значительная болезненность в момент оказания на них точечного
давления (4 кг/см2, или давления, при котором отмечается поблед-нение
большого пальца у специалиста, выполняющего пробу). Болевые точки у пациента
с фибромиалгией более чувствительны к давлению, чем точки в тех же местах
у лиц контрольной группы и безболезненные точки (контрольные точки) этого
же пациента. Пальпация болевых точек, как правило, не вызывает иррадиации
боли, что позволяет отличать их от триггерных точек, характерных для синдрома
миофасци-альной боли.
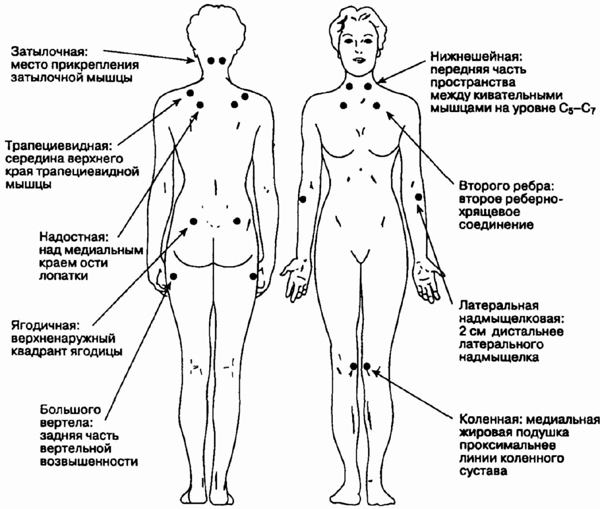
Расположение 18 (9 пар) специфических
болевых точек при фибромиалгии. (Freundlich В., Leven-thal L. The fibromyalgia
syndrome. In: Schumacher H. R. Jr., Klippel J. H., Koopman W. J. (eds).
Primer of the Rheumatic Diseases, 10th ed. Atlanta, Arthritis Foundation,
1993, 247-249; с разрешения.)
4. Что такое контрольные
точки?
Контрольные точки — участки
тела, которые при надавливании безболезненны. Они расположены на средней
части лба; велярной поверхности средней части предплечья; передней поверхности
средней части бедра и ногте первого пальца кисти. Контрольные точки безболезненны
у пациентов с фибромиалгией, в отличие от страдающих соматическими расстройствами.
5. У кого чаще всего развивается
фибромиалгия? В каком возрасте?
Популяционные исследования
не проводились, но считается, что частота фиброми-алгии у взрослых примерно
равна 0,5-5 %. 70-90 % больных — женщины. Тот факт, что представители
белой расы составляют более 90 % больных, свидетельствует об избирательности
процесса. Средний возраст лиц к началу заболевания — приблизительно
35-40 лет, но разброс значительный — чаще процесс начинается с 10 до 50
лет (т. е. от менархе до менопаузы). Симптомы фибромиалгии, встречающиеся
впервые у больных старше 55-60 лет,— признаки других заболеваний (инфекции,
опухоли, артрита), а не фибромиалгии.
6. Как отличить боль при
фибромиалгии от боли при распространенном артрите?
У пациентов с фибромиалгией
обычно боль диффузная, она может восприниматься как боль внутри сустава
и/или мышц, поэтому ее иногда путают с болью при синдроме диффузного артрита
(ревматоидный артрит или анкилозирующий спондилит). Боль, затрагивающая
осевой
скелет, всегда присутствует при фибромиалгии. Пациенты жалуются на
боли в пояснице, шейном и/или грудном отделе позвоночника и описывают ее
как двустороннюю в верхних или в нижних конечностях. Истинный артрит
можно часто исключить при физикальном обследовании, поскольку при фибромиалгии
отсутствует
выпот в полости сустава, пролиферация синовии, деформации и местное
повышение температуры. Наличие множества болевых точек при фибромиалгии
также помогает отличить ее от диффузного артрита. Данные лабораторных и
рентгенологических исследований при фибромиалгии в норме.
Фибромиалгия может быть самостоятельным
заболеванием, а иногда сопутствует различным другим синдромам, включая
артрит. Поэтому наличие артрита не исключает фибромиалгию, и наоборот.
В связи с этим диагноз сопутствующей фибромиалгии можно поставить, если
субъективные боль и системные симптомы преобладают над ожидаемой выраженностью
объективных признаков артрита, выявляемых при физикальном осмотре, рентгенологическом
и лабораторном исследованиях. Наличие диффузно расположенных болевых точек
также свидетельствует в пользу сопутствующей фибромиалгии.
7. Расскажите о нарушениях
сна, связанных с фибромиалгией.
Продолжительность МДГ-сна
увеличена, по данным электроэнцефалографии, в четыре раза. Спокойное бодрствование
с закрытыми глазами характеризуется альфа-волнами (8-13 Гц), в то же время
бодрствование с открытыми глазами — бета-волнами (14-25 Гц). МДГ-сон I
стадии — это переход от бодрствования, он в основном связан с тета-волновой
активностью (4-7 Гц). Чем глубже сон, тем частота мозговых волн ниже (при
IV стадии МДГ-сна дельта-волны (< 4 Гц) составляют 50 % волновой активности
мозга). Именно дельта-волновой, или МДГ-сон IV стадии, отвечает за спокойный,
освежающий и восстанавливающий силы сон.
Нарушения сна при фибромиалгии,
называемые альфа-дельта-сон, характеризуются дезинтеграцией дельта-волнового
сна частыми вторжениями альфа-активности. Поэтому продолжительность IV
стадии МДГ-сна существенно сокращается. Такой характер сна неспецифичен
для фибромиалгии и может наблюдаться в периоды эмоционального стресса,
при состояниях, сопровождающихся хронической болью (ревматоидный артрит
и остеоартрит), при синдроме сонного апноэ и у некоторых людей в норме.
Альфа-дельта-сон не обеспечивает восстановление сил и отдых.
8. Фибромиалгия — невоспалительное
заболевание, при котором больные часто жалуются на утреннюю скованность
и другие субъективные проявления, характерные для воспалительного процесса,
что затрудняет постановку диагноза при первом посещении пациента. Опишите
другие субъективные признаки фибромиалгии, которые, как считают, чаще свидетельствуют
о наличии воспалительного заболевания, чем невоспалительного.
Большинство пациентов с фибромиалгией
страдают от выраженного, часто изнуряющего утомления. Чувство усталости
более выражено по утрам и усиливается при минимальной физической нагрузке.
Оно возникает как общий симптом при системных воспалительных процессах
(ревматоидный артрит), и его наличие не характерно для невоспалительных
заболеваний, например для остеоартрита. Утомление или слабость при хронических
воспалительных заболеваниях, вероятно, обусловлены циркулирующими провоспалительными
цитокинами. При фибромиалгии же утомление и слабость вызваны не циркулирующими
цитокинами, а нарушениями сна (альфа-дельта-сон).
Приблизительно 50 % больных
субъективно ощущают припухлость мягких тканей вокруг сустава — признак
истинного артрита, но при осмотре явления припухлости или другие признаки
артрита не выявляются.
Парестезии, которые
относятся к признакам воспалительного процесса, сдавле-ния структур нервной
системы или нейропатии, отмечаются примерно у 50 % больных фибромиалгией.
Они могут быть локализованными или диффузными, распределяться по дерматомам.
Больные часто субъективно отмечают мышечную слабость. Неврологическое обследование
и определение скорости проведения по нервам/элек-тромиография отклонений
от нормы не выявляют.
Феномен Рейно встречается
приблизительно у 10 % больных фибромиалгией, он может быть и у относительно
здоровых людей, но более характерен для лиц, страдающих системным склерозом
и другими диффузными заболеваниями соединительной ткани, включая ревматоидный
артрит и системную красную волчанку.
Сухость конъюнктивы и
слизистой оболочки полости рта встречается в 15 % случаев. Жалобы на
сухость типичны для первичного и вторичного синдромов Шег-рена, что осложняет
диагностику фибромиалгии. Кроме того, пациенты, страдающие фибромиалгией,
жалуются на тянущего характера головные боли, мигрень, симптомы раздражения
кишечника, первичную дисменорею, депрессию или беспокойство.
9. Фибромиалгия часто
встречается как самостоятельная болезнь, однако известно, что она сопутствует
другим заболеваниям. Какие это заболевания?
Фибромиалгия может сочетаться
с синдромами, сопровождающимися болью,
включая ревматоидный артрит
и остеоартрит. Хроническая боль при этих синдромах вызывает нарушение нормальной
структуры сна, что характерно для фибромиалгии. В подобных случаях она
(фибромиалгия) является действительно вторичным заболеванием, как, например,
при синдроме сонного апноэ.
Фибромиалгия связана также
с синдромом раздраженной кишки, головной болью тянущего характера, мигренью,
депрессией и первичной дисменореей. Проявления этих состояний сходны
в том числе и преимущественным распространением среди женщин, мышечными
болями, нормальными лабораторными показателями или отсутствием патологических
симптомов. Таким образом, эти состояния могут быть отнесены к так называемым
расстройствам
эмоциональной сферы, имеющим сходные патофизиологические механизмы.
Отмечена связь между фибромиалгией
и синдромом хронической усталости, и в действительности эти два
синдрома имеют одинаковую клиническую картину. Наконец, фибромиалгия связана
с гипотиреозом и болезнью Лайма.
10. Что такое синдром
хронической усталости (СХУ)? Как он соотносится с фибромиалгией?
СХУ — заболевание с неизвестными
этиологией и патогенезом, при котором отмечается сильная хроническая усталость,
делающая больного неспособным выполнить обычную для него работу. Нередко
присутствуют и другие симптомы: мышечная и суставная боль, головная боль,
нарушения сна. При физикальном обследовании не отмечается признаков конкретной
патологии и, особенно, хронического воспаления. Делались попытки связать
СХУ с хронической активной вирусной инфекцией, в том числе с вирусом Эпштейна-Барр,
но на данный момент отсутствуют убедительные доказательства того, что именно
вирусная инфекция ответственна за возникновение симптоматики у большинства
пациентов. Имеются данные, что при этом заболевании отмечаются многочисленные
и тонкие нарушения в иммунологическом статусе больных: повышение концентрации
определенных антител к вирусу Эпштейна-Барр, аномальное соотношение субпопуляций
Т-лимфоцитов, снижение функции нормальных клеток-киллеров, снижение количества
в субпопуляциях иммуноглобулинов и скорости реакций замедленного типа.
Некоторые из этих аномалий отмечены у больных с фибромиалгией. Также описаны
патологические изменения в гипоталамо-гипофизарно-адреналовом тракте. Предложено
несколько гипотез, объясняющих возникновение симптомов и наблюдаемых иммунологических
изменений при СХУ. Персистирующая вирусная инфекция — возможная, но далеко
не универсальная для большинства случаев причина. Нейро-психо-иммуно-эндокринные
взаимоотношения сейчас хорошо распознаны, и считается, что дисфункция одной
из составляющих этой системы приводит к нарушениям в трех других. Так,
первично при СХУ психическое расстройство предположительно могло бы привести
к возникновению патологии в иммунной и эндокринной сферах. Вероятно, СХУ
и фибромиалгия представляют собой одно и то же заболевание или являются
признаками расстройств эмоциональной сферы.
11. Почему важно выявлять,
сопутствует ли фибромиалгия подлежащему воспалительному заболеванию, например
ревматоидному артриту?
Необходимо предусматривать
у больного ревматоидным артритом наличие фибро-миалгии, что позволит предупредить
использование агрессивного метода лечения этого заболевания. Если суставная
боль, субъективное чувство опухания сустава, утренняя скованность и повышенная
утомляемость являются симптомами активного ревматоидного артрита и антиревматическое
лечение не дает результата, необходимо перейти к более интенсивным методам
лечения с целью устранения симптомов воспаления и предупреждения деструкции
сустава. Если те же симптомы являются проявлением сопутствующей фибромиалгии,
нужно избегать более мощного и токсичного антиревматического лечения.
12. Какие лабораторные
исследования проводят пациенту с предполагаемой фибромиалгией?
Результаты лабораторных тестов
при фибромиалгии, не связанной с другими заболеваниями, нормальные. Лабораторные
исследования проводятся для исключения заболеваний, сходных с фибромиалгией,
и для определения возможных сопутствующих состояний.
• Клинический анализ крови,
СОЭ, креатинин, функциональные печеночные тесты, тиреостимулирующий гормон,
креатинфосфокиназа и общий анализ мочи для всех пациентов.
• Ревматоидный фактор и антинуклеарные
антитела (тест проводится при наличии признаков ревматоидного артрита,
системной красной волчанки и других диффузные заболевания соединительной
ткани).
• Рентгенологическое исследование
(определение подлежащего или случайно обнаруженного артрита или другой
патологии).
• Исследование скорости проведения
по нерву, ЭМГ, компьютерная томография, магнитно-резонансное исследование
обычно не требуются.
• Исследование характера
сна (для определения синдрома сонного апноэ у больных с соответствующими
симптомами и признаками).
13. Какова дифференциальная
диагностика фибромиалгии?
Дифференциальная диагностика фибромиалгии
|
|
|
|
|
|
|
БОЛЕЗНЬ
|
АНАМНЕЗ
|
ДАННЫЕ ФИЗИКАЛЬНОГО
ОБСЛЕДОВАНИЯ
|
ЛАБОРАТОРНЫЕ
ТЕСТЫ
|
|
|
Диффузные
заболевания соединительной ткани
|
|
|
Ревматоидный
артрит
|
Утренняя
скованность Боли в периферических суставах Утомляемость
|
Синовит Деформация
суставов Ревматоидные узелки
|
Ревматоидный
фактор Индикаторы воспаления' Рентгенограмма
|
|
|
Системная
красная волчанка
|
Утомляемость
Боль в периферических суставах, отек
|
Кожные изменения
Синовит Нейропатия
|
AHA dsflHK,
Sm; Ro-антитела СЗ, С4
|
|
|
|
Феномен Рейно
|
|
Общий анализ
мочи
|
|
|
|
Головная
боль
|
|
Индикаторы
воспаления
|
|
|
|
Кожные изменения,
серозит и др.2
|
|
|
|
|
Системный
склероз
|
Феномен Рейно
Утомляемость
|
Склеродермия
Отечность кистей рук
|
AHA, антицентромерные,
Scl-70-антитела
|
|
|
|
Боль в периферических
суставах, отек
|
Патология
околоногтевого валика при микроскопии
|
Исследование
моторики пищевода
|
|
|
|
Симптомы
со стороны пищевода, легких2
|
|
Легочные
функциональные тесты
|
|
|
Синдром Шегрена
|
Боль в периферических
суставах, отек
|
Увеличение
слюнных желез Сухой кератоконъюнктивит
|
AHA, RO-,
La-антитела Тест Шермера и Роуза
|
|
|
|
Утомляемость
|
Синовиит
|
Индикаторы
воспаления
|
|
|
|
Сухость слизистой
оболочки полости рта и конъюнктивы
|
|
|
|
|
|
Феномен Рейно
|
|
|
|
|
Полимиозит
|
Мышечная
слабость
|
Мышечная
слабость
|
КФК, альдолаза,
AHA
|
|
|
|
Боль в мышцах
|
|
ЭМГ/СПНИ
|
|
|
|
Утомляемость
|
|
Биопсия мышц
|
|
|
|
|
|
Индикаторы
воспаления
|
|
|
Ревматическая
поли-миалгия/ ГКА
|
Утренняя
скованность Боли в плече, тазобедренном суставе, конечностях и шее Головная
боль
|
Болезненность
по ходу височной артерии с ГКА
|
Повышенная
СОЭ Индикаторы воспаления Биопсия височной артерии при подозрении на ГКА
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Серонегативная
спондилоартропатия
|
|
|
Анкилозирую-щий
спондилит
|
Утренняя
скованность Боль в периферических суставах, отек
|
Ограничение
движений в шейном и поясничном отделах позвоночника
|
Рентгенограмма
пояснично-крестцового сочленения
|
|
|
|
Боль в нижней
части спины
|
Синовит периферических
суставов
|
Рентгенограмма
позвоночника, периферичес-
|
|
|
|
Боль в шейном
отделе позвоночника
|
Ирит
|
ких суставов
Индикаторы воспаления
|
|
|
Колитичес-кий
артрит
|
Боль в животе,
диарея Осевая костно-мышеч-ная боль
|
Синовит периферических
суставов Ограничение движений
|
Колоноскопия/
рентгено-контрастные исследования
|
|
|
|
Боль в периферических
суставах, отек
|
в шейном
и поясничном отделах позвоночника Мелена/скрытая кровь в стуле
|
Рентгенограммы
позвоночника, периферических суставов Индикаторы воспаления
|
|
|
Другие
|
|
|
|
|
|
Синдром сонного
|
Утомляемость
Неосвежающий сон
|
Без патологии
|
Исследование
структуры сна
|
|
|
апноэ
|
(сон без
отдыха)
|
|
|
|
|
Гипотиреоз
|
Утомляемость
Боль в периферических суставах, отек
|
Увеличение
щитовидной железы
|
Оценка функции
щитовидной железы
|
|
|
|
|
|
|
|
1 Индикаторами воспаления
являются: анемия как следствие хронического воспаления, повышенная СОЭ,
лейкоцитоз, тромбоцитоз, гипоальбуминемия, повышенная концентрация глобулинов
в сыворотке крови.
2 Симптомы не отмечаются
при фибромиалгии, в то же время все остальные указания в анамнезе часто
обнаруживаются при ней; не все перечисленные субъективные и объективные
данные обязательно присутствуют у каждого больного.
AHA — антинуклеарные антитела; КФК
— креатинфосфокиназа (креатинкиназа); ЭМГ — электромио-графия; СПНИ — скорость
нервного проведения; СОЭ — скорость оседания эритроцитов; ГКА — гигантоклеточный
артериит.
Утомляемость и генерализованная
боль при фибромиалгии — неспецифичные симптомы и встречаются при других
состояниях, хотя симптомы, которые имитируют фибромиалгию, данные физикального
обследования и лабораторных анализов облегчают постановку правильного диагноза.
За исключением обязательных тестов (вопрос 12), необходимых в отдельных
случаях.
14. Какие из психологических
расстройств часто путают с фибромиалгией? Почему? Функциональные психические
нарушения — психосоматические расстройства, часто проявляющиеся симптоматикой
фибромиалгии. Термин "функциональные" обозначает, что синдром не имеет
органической основы и развивается исключительно из-за психологических факторов
или конфликтов. Представляется, что у некоторых пациентов фибромиалгия
сначала возникает как функциональное расстройство, но затем проявляются
объективные клинические нарушения, расстройство сна и аномалии нейромышечной
передачи из-за нейро-психо-иммуно-эндокринных взаимодействий. Таким образом,
"функциональные" психические расстройства могут ускорять развитие фибромиалгии,
но в основе симптоматики при ней, вероятно, все-таки лежат "органические"
патопсихологические механизмы. Не исключено, что хроническая боль и утомляемость
при психосоматических расстройствах носят у некоторых больных чисто функциональный
характер. Поэтому не ясно, почему у данных больных выявляются болевые точки
при физикальном обследовании, альфа-дельта-волновой сон и аномалии нейромышечной
передачи.
Органические психические
расстройства, такие как большая депрессия, также связывали с фибромиалгией
у 50 % больных, имеющих или имевших депрессию. С другой стороны, многие
пациенты с диагностированной депрессией отмечают нарушения сна, утомляемость
и диффузную скелетно-мышечную боль. Этому существует три объяснения. (1)
Депрессия и фибромиалгия могут быть клиническими проявлениями расстройства
эмоциональной сферы, и их одновременное наличие у больного является больше
случайным, чем причинно-обусловленным. (2) Депрессия может приводить к
изменениям в нейро-психо-иммуно-эндокринной системе, также как это происходит
при фибромиалгии. Подобным образом фибромиалгия может приводить к развитию
большой депрессии. (3) Фибромиалгия и большая депрессия способны проявляться
единым синдромом.
Наконец, беспокойство
и малая депрессия, часто отмечающиеся при фибромиалгии, могут служить
психологической реакцией на относительное изменение условий финансовой
и личной независимости пациента при возникновении хронической боли и нетрудоспособности.
Эти взаимоотношения присутствуют при любой хронической боли и синдромах,
сопровождающихся психологическим истощением.
15. Установлена ли этиология
фибромиалгии?
Нет. Больные, как правило,
не могут назвать провоцирующий фактор фибромиалгии, но ей изредка предшествуют
острая вирусная инфекция, эмоциональная или механическая травма, синдром
локализованной боли (миофасцикулярный болевой синдром) или отмена некоторых
медицинских препаратов (особенно глюкокорти-коидов). Не исключено, что
эти расстройства способны провоцировать развитие фибромиалгии, хотя маловероятно,
что они играют главную роль в патогенезе болезни.
16. Какие структуры и
процессы, проходящие в ЦНС, нарушаются при фибромиалгии?
• Нисходящая антиноцицептивная
система.
• Альфа-дельта-волновой сон.
• Система эндорфинов/энкефалинов.
• Эмоциональная сфера.
• Психосоматические расстройства.
17. Опишите нисходящую
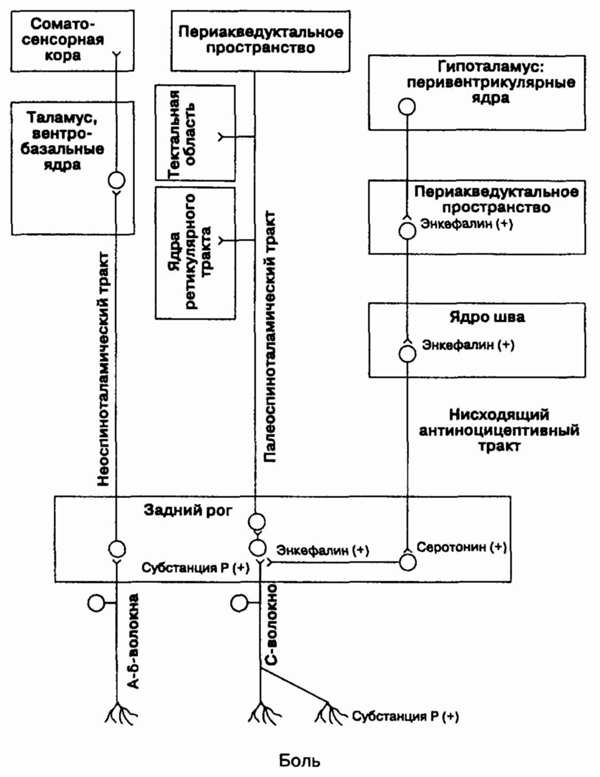
антиноцицептивную систему и ее роль в патогенезе фибромиалгии.
Нисходящая антиноцицептивная
система — это физиологический механизм торможения проведения болевого импульса
в задних рогах спинного мозга и других структурах ЦНС (см. рисунок). Проводящие
пути, начинающиеся в гипоталамусе и использующие энкефалин в качестве нейромедиатора,
достигают raphe magnus nucleus в варолиевом мосту и medulla.
От
raphe
nucleus проводящие пути идут в задний рог спинного мозга (нейромедиатор
— серотонин), где они стимулируют вставочные нейроны, медиатором которых
опять является энкефалин. Аксоны этих нейронов ин-нервируют пресинаптическую
часть входящих чувствительных волокон, что приводит к пресинаптическому
торможению проведения боли по болевым волокнам второго порядка, наиболее
вероятно через блокирование кальциевых каналов. Вовлечение нисходящей антиноцицептивной
системы при фибромиалгии установлено в исследованиях, показавших снижение
концентрации серотонина и его доступности в ЦНС. Не ясно, является наблюдаемое
нарушение метаболизма серотонина первичным или вторичным по отношению к
другому процессу, происходящему в нейропси-хоиммуно-эндокринной системе.
Не понятно, действительно ли нарушение метаболизма серотонина связано с
дисфункцией нисходящей антиноцицептивной системы.
18. Какие структуры и нарушения
периферической скелетно-мышечной системы имеют значение в этиологии и патофизиологии
фибромиалгии?
• Микротравма мышц.
• Нетренированность мышц.
• Субстанция Р.
• а2-Адренергические
рецепторы.
До настоящего времени не
доказано, что больные с фибромиалгией имеют воспалительные или метаболические
нарушения скелетных мышц. В действительности отмечается нетренированность
мышц у пациентов с фибромиалгией в результате ограничения движений из-за
хронической боли. Считается, что эта нетренированность мышц повышает их
чувствительность к микротравмам из-за малой физической активности. Микротравма
может затем вызвать сильную боль, которая, в свою очередь, еще больше снижает
физическую активность и, таким образом, возникает порочный круг: сниженная
активность мышц, их нетренированность, микротравма и боль.
Субстанция Р является нейромедиатором
болевых волокон типа С в заднем роге спинного мозга. В дополнение к проведению
"медленной" боли, стимуляция волокон типа С вызывает секрецию субстанции
Р в периферическом нервном волокне в противоположном движению импульса
направлении, что приводит к местной воспалительной реакции тканей. Повышенное
количество субстанции Р (как первичное, так и вторичное нарушение) может,
вероятно, приводить к формированию синдрома хронической боли. Интересно,
что у некоторых больных фибромиалгией при исследовании спинно-мозговой
жидкости было выявлено повышенное содержание субстанции Р.
У больных, страдающих фибромиалгией
и феноменом Рейно, существует корреляция между возникновением этого феномена
и повышенным числом сс2-адренерги-ческих рецепторов на тромбоцитах.
Это свидетельствует о том, что повышенная концентрация адренергических
рецепторов в мышцах, слезных, слюнных железах и сосудах пальцев может приводить
к повышенной адренергической активности структур даже при нормальной концентрации
катехоламинов, что проявляется мышечной болью из-за относительной ишемии,
сухостью конъюнктив и полости рта, феноменом Рейно.
19. Перечислите шесть
компонентов немедикаментозной терапии фибромиалгии.
• Обучение пациента.
• Аэробные упражнения.
• Коррекция нарушений сна.
• Аналгезия.
• Физиотерапия.
• Лечение связанных с фибромиалгией
нарушений.
Хотя этиология и патофизиология
фибромиалгии остается загадкой и эффект многих терапевтических мероприятий
изучен недостаточно, логичный и мультидисцип-линарный подход к лечению
возможен и необходим, чтобы добиться хороших результатов.
20. Какие три основных
положения относительно патологического процесса должны содержаться в программе
по обучению больного?
1. Фибромиалгия является
"реальным" и объективным заболеванием. Понимание этого приносит облегчение
тем больным, у которых постоянные жалобы считались лишь психологически
обусловленными или выдуманными.
2. Серьезные заболевания,
такие как опухоли и деструктивный артрит, не ответственны за симптомы фибромиалгии
(только если она не возникла вторично по отношению к этим заболеваниям).
3. Хотя фибромиалгия — это
действительно болезнь, пациенты могут самостоятельно справляться со многими
симптомами, изменяя тем самым ее течение. Разъяснение пациенту без использования
сложных терминов сути фибромиалгии поможет ему влиять на течение болезни,
например влиять на сон и нетренированность мышц методом положительной обратной
связи, выражающейся в способах изменения боли (см. рисунок на следующей
странице). Чтение популярной литературы может принести пользу.
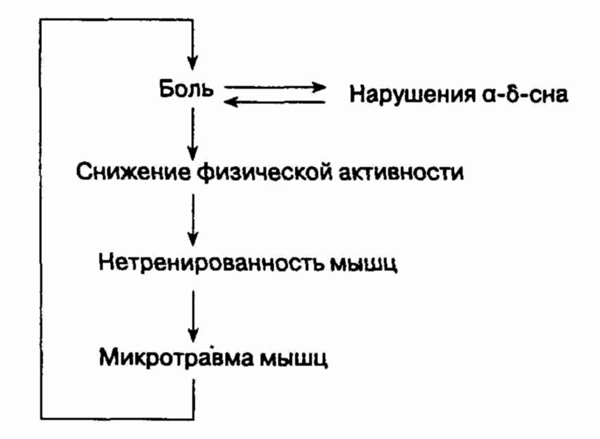
Упрощенная схема фибромиалгии может
помочь больному лучше понять свое заболевание
21. Какова цель выполнения
физических упражнений при фибромиалгии?
Аэробные упражнения улучшают
функцию мышц, что может снизить проявления микротравмы мышц и таким образом
прервать порочный круг заболевания. Более того, эти упражнения улучшают
сон и повышают концентрацию эндогенных эндор-финов в ЦНС. Учитывая, что
после физической нагрузки у больных с фибромиалги-ей возможно развитие
сильной мышечной боли, вначале нагрузка должна быть небольшой и ее увеличивают
постепенно, в зависимости от повышения толерантности к ней. Нагрузка должна
быть постоянной, а не периодической (импульсивной) как при плавании, водной
аэробике, спортивных прогулках или поездках на велосипеде. Пациенты лучше
себя чувствуют при групповых занятиях. Оптимальная программа физиотерапии
для каждого больного разрабатывается специалистом.
22. Какие из приемов физиотерапии
следует иметь в виду при лечении больного с фибромиалгией?
Необходимо использовать безопасные
и относительно недорогостоящие методы, такие как массаж и местные тепловые
аппликации. Эффективность более дорогостоящих приемов — чрескожной электрической
стимуляции нервов, гипнотерапии и акупунктуры, еще недостаточно изучена
и их не следует рекомендовать для обычной терапии, но их можно назначить,
если более простые методы безрезультатны. При необычном течении фибромиалгии,
если локальная болезненность сочетается с сильной болезненностью триггерных
точек и непропорциональным распространением боли, разумно вести больных
как при синдроме миофасциальной боли: инъекции в триггерные точки местных
анестетиков и глюкокортикоидных препаратов после упражнений на растяжение
мышц (если возможно).
23. Расскажите о лекарственной
терапии фибромиалгии.
1. Трициклические антидепрессанты
(ТЦА). У многих пациентов с фибромиалгией ТЦА, принятые в низких дозах
перед отходом ко сну, улучшают сон, снижают боль в мышцах и болезненность
триггерных точек (амитриптилин в дозе 10-25 мгза 1-3 ч до сна). Дозу можно
увеличивать на 10-25 мг каждые две недели; обычная эффективная доза составляет
от 25 до 100 мг ежедневно. Побочные эффекты ТЦА обусловлены их антихолинергическим
и антигистаминным действиями (утренняя сонливость, сухость во рту, запоры).
Если амитриптилин не дает эффекта, можно лечить другими препаратами этой
группы, например циклобензаприном.
Механизм лечебного действия
ТЦА при фибромиалгии остается неясным, однако возможность использования
малых доз и быстрое появление эффекта свидетельствуют, что он не связан
с ликвидацией депрессии ТЦА тормозят возврат серотони-на из синапса, поэтому
не исключено, что повышение количества серотонина может улучшать течение
IV стадии сна в дополнение к центральному аналитическому действию через
усиление активности нисходящего антиноцицептивного проводящего тракта ТЦА
могут воздействовать также на эндорфины ЦНС и на периферические рецепторы
боли
2 Аналгезия. Представляется
логичным рекомендовать прием ацетаминофена больным, которым не помогли
немедикаментозная терапия и ТЦА Если нет эффекта от ацетаминофена и пациент
продолжает жаловаться на боль, то можно попробовать терапию малыми дозами
нестероидных
противовоспалительных средств, помня при этом о возможных побочных
эффектах этих препаратов и недоказанности их положительного действия при
фибромиалгии Если терапия низкими дозами НПВС не дает облегчения, то назначение
противовоспалительных доз нецелесообразно, поскольку возникает опасность
вредного воздействия Наркотические аналгетики применять не следует
24. Каков прогноз при
фибромиалгии?
Катамнестические исследования
свидетельствуют, что у большинства пациентов сохраняются жалобы, несмотря
на специфическое лечение, что свидетельствует о наличии более серьезного
заболевания Есть данные о том, что лишь у 25 % пациентов жалобы проходят
и еще у 25 % отмечается улучшение состояния после обычной терапии И тем
не менее взаимопонимание между пациентом и врачом и хорошо спланированное
лечение могут привести к улучшению состояния у большего числа больных фибромиалгией
Избранная литература
Bennett R M Fibromyalgia
and the facts Sense or nonsense Rheum Dis Clm North Am, 19 45-59,1993
Bennett R M The fibromyalgia
syndrome Myofascial pain and the chronic fatigue syndrome In Kelley W N,
Harris E D Jr, Ruddy S , Sledge С В (eds) Textbook of Rheumatology, 4th
ed Philadelphia, W В Saunders, 1993,471-483
Carette S Fibromyalgia 20
years later What have we really accomplished? J Rheumatol, 22 590-594,1995
Carette S , Bell M J , Reynolds
W J et al Comparison of amitnptylme, cyclobenzapnne and placebo in the
treatment of fibromyalgia A randomized, double-blind clinical trial Arthritis
Rheum , 37 32-40,1994
Freundlich В , Leventhal
L The fibromyalgia syndrome In Schumacher H R Jr,KhppelJ H, Koopman W J
(eds) Primer on the Rheumatic Diseases, 10th ed Atlanta, Arthritis Foundation,
1993,247-249
Goldenberg D L Fibromyalgia
In KhppelJ H, Dieppe P A (eds) Rheumatology St Louis, Mosby, 1994,5 161-12
Goldenberg D L Fibromyalgia,
chronic fatigue syndrome, and myofascial pain syndrome Curr Opm Rheumatol,7
127-135,1995
Goldenberg D L Fibromyalgia
Why such controversy'Ann Rheum Dis , 54 3-5,1995
Granges G , Zilko P , Littlejohn
G О Fibromyalgia syndrome Assessment of the severity of the condition 2
years after diagnosis J Rheumatol, 21 523-529, 1994
Hudson J I, Pope H G Jr Fibromyalgia
and psychopathology Is fibromyalgia a form of "affective spectrum disorder?"
J Rheumatol, 16 (suppl 19) 15-22,1989
ReichlmS Neuroendocrme-immuneinteractions
N Engl J Med,329 1246-1253,1993
WilkeW S Treatment of "resistant"
fibromyalgia Rheum Dis Clm North Am , 21 247-260, 1995
WolfeF When to diagnose fibromyalgia
Rheum Dis Clm North Am, 20 485-501,1994
Yunus M В , Masi A T Fibromyalgia,
restless leg syndrome, periodic limb movement disorder, and psychogenic
pain In McCarty D J, Koopman W J (eds) Arthritis and Allied Conditions,
12th ed Philadelphia, Lea & Febiger, 1993,1383-1405
ГЛАВА 66. МЕСТНЫЕ
ЗАБОЛЕВАНИЯ ОПОРНО-ДВИГАТЕЛЬНОГО
АППАРАТА
Scott Vogelgesang, M.D.
1. Что такое бурсит?
• Бурса — это полое образование,
которое облегчает трение одной поверхности о другую У человека имеется
на каждой стороне тела по 78 синовиальных сумок
• Изредка синовиальная сумка
сообщается с близлежащим суставом
• Основное количество синовиальных
сумок формируется во время развития организма, но могут возникать новые
в ответ на стресс, воспаление или травму
• Бурситом называют воспаление
или инфицирование синовиальной сумки
2. Что такое тендинит?
Многие сухожилия проходят
через футляры, выстланные тканью, напоминающей синовию (внутрисуставная
ткань), но содержащей кровеносные сосуды О тендини-те говорят, когда имеется
хотя бы одно из трех нижеперечисленных состояний
• воспаление синовиального
влагалища сухожилия,
• травма, вызывающая ишемию
и последующее воспаление,
• отложение кристаллов в
сухожилии (особенно основных кристаллов пирофос-фата кальция) вызывает
воспаление, называемое кальцифицирующим тенди-нитом
Большинство этих состояний
рассматриваются как синдромы "перегрузки" ("переутомления") По мере старения
человека снижается прочность сухожилий, что делает их менее устойчивыми
к травмам
3. Что такое синдром ущемления
нерва?
Синдром, при котором отмечаются
боль, парестезии и, возможно, развитие слабости мышц вследствие компрессии
нерва анатомическими структурами (например вали-
ком мягких тканей, выступами
кости или отекшими, окружающими нерв структурами) (глава 68).
4. Назовите четыре внесу
ставные причины боли в плече.
• Тендинит вращающей манжетки
плеча/тендинит надостной мышцы.
• Синдром сдавления.
• Субакромиальный бурсит.
• Тендинит двуглавой мышцы
плеча.
5. Опишите плечевой синдром
сдавления. Каковы причины его возникновения?
Плечевой синдром сдавления
— это состояние хронической боли в плече из-за сдавления сухожилий вращающей
манжеты плеча (чаще сухожилия надостной мышцы лопатки) при движениях в
плечевом суставе. Степень сдавления больше при отведении плечевой кости.
При этом приподнимается большая бугристость плечевой кости, придавливающая
сухожилия вращающей манжеты к клювоакромиальной арке. Клювоакромиальная
арка состоит из акромиона, клювовидного отростка лопатки и соединяющей
их толстой клювоакромиальной связки. Причинами данного состояния могут
быть занятия спортом, профессиональная "перегрузка" плеча и идиопатические
причины (приблизительно по 33 % на каждую причину). Синдром может возникнуть
вследствие единственной травмы, если после нее развивается посттравматическое
воспаление сухожилия.
В плечевом суставе вращающая
манжета служит динамическим стабилизатором движений. Ее функция заключается
в опускании головки плечевой кости. Также она участвует в начальном отведении
плеча от 0° до 30° с наружной или внутренней ротацией. Длинная головка
двуглавой мышцы пересекает плечевой сустав и также служит дополнительным
депрессором головки плечевой кости. При воспалении вращательной манжеты
после повторной хронической микротравмы или в результате острого посттравматического
растяжения сухожилия, ее работа по опусканию головки плечевой кости становится
неэффективной. Данное состояние называется рефлекторным торможением. В
результате происходит смещение головки плеча вверх с сокращением дельтовидной
мышцы (ведущей мышцы, обеспечивающей движение
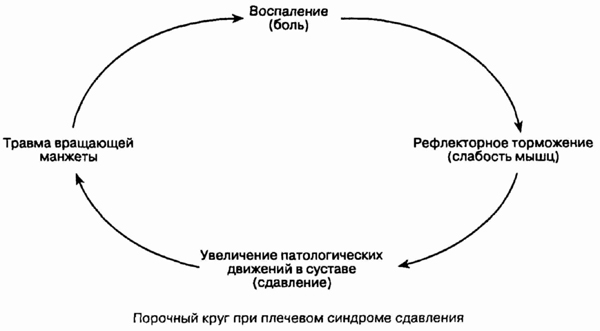
в плечевом суставе), и тем
самым замыкается порочный круг синдрома сдавления. При последующих движениях
в суставе со смещением головки плеча вверх придав-ливание сухожилия бугристостью
плечевой кости к клювоакромиальной арке усиливается, что ведет к еще большему
воспалению сухожилия и усилению рефлекторного торможения. В итоге сухожилие
разрывается, а пациент ограничивает движения в суставе с целью предупреждения
боли, что приводит к формированию адгезивного капсулита ("замороженное
плечо").
6. Назовите стадии плечевого
синдрома сдавления.
Выделяют три стадии в зависимости
от возраста больного и длительности жалоб.
• I стадия наблюдается у
лиц моложе 25 лет и характеризуется воспалением и отеком сухожилия.
• II стадия встречается у
больных в возрасте 25-40 лет, имеет место дегенерация сухожилия.
• III стадия развивается
после 45 лет, характеризуется полным разрывом вращающей манжеты. При соответствующем
лечении стадии I и II обратимы.
7. Как лечить синдром
сдавления?
Основное направление — использование
физиотерапии и противовоспалительных препаратов. Цель лечения — увеличить
объем движений и прочность вращающей манжеты плеча до исходного уровня.
При воспалительных изменениях в сухожилии применяют пероральные нестероидные
противовоспалительные средства и местные инъекции кортикостероидов в поддельтовидную
сумку. Консервативную терапию следует проводить в течение 9-12 мес перед
хирургической декомпрессией, если нет разрыва вращающей манжеты.
8. Назовите мышцы, входящие
в состав вращающей манжеты плеча.
Запомните мнемоник SITS
(сидеть):
S — М. Supraspinatus; I — М. Infraspinatus; Т — М. Teres
minor; S — М. Subscapularis.
9. Как клинически проявляется
синдром сдавления?
• Боль при активных движениях
в плече (пациент двигает рукой сам), особенно при сгибании (между 60°-120")
и внутренней ротации.
• Боль менее выражена или
отсутствует при пассивных движениях (врач двигает рукой пациента).
• Отсутствие отека, покраснения
и повышения местной температуры в области плечевого сустава.
• На рентгенограмме пространство
между головкой плечевой кости и передней поверхностью акромиона может быть
меньше 8 мм.
10. Что такое признак
сдавления?
Прием, провоцирующий возникновение
боли при синдроме сдавления. Осматривающий стоит за пациентом. Одной рукой
он препятствует движению лопатки, а другой сгибает руку в плечевом суставе.
Если отмечается появление боли, которая исчезает после инъекции местных
анестетиков, диагноз подтверждается.
11. Опишите клинические признаки
субакромиального бурсита.
1. Боль при активных движениях
в плечевом суставе, особенно при отведении под углом > 90° (движение как
при причесывании или сцеплении рук над головой).
2. Боль менее выражена или
отсутствует при пассивных движениях.
3. Отсутствие отека, покраснения
и повышения местной температуры в области плечевого сустава.
4. Локальная болезненность
при пальпации области плечевого сустава.
5. Боль усиливается при увеличении
сопротивления отведению руки.
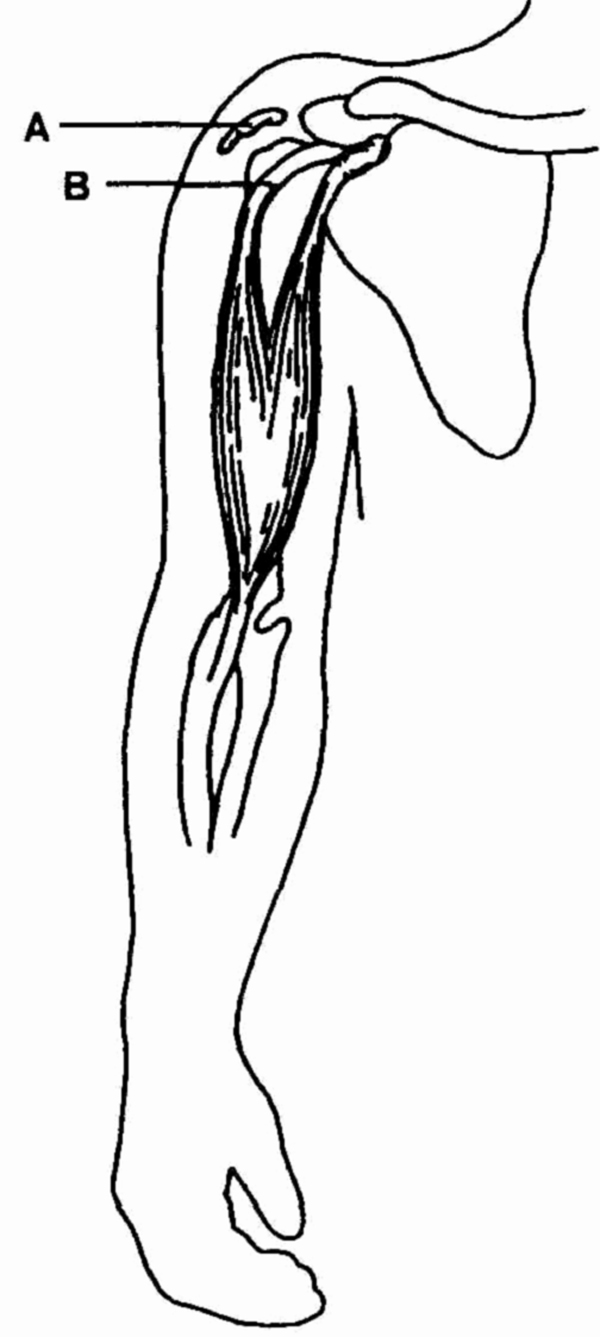
Анатомия области плечевого сустава.
А — субакромиальная сумка; В — длинная головка
сухожилия двуглавой мышцы
12. Каковы клинические признаки
тендинита двуглавой мышцы плеча?
1. Боль в передней части
плечевого сустава.
2. Боль усиливается при активных
движениях в плечевом суставе.
3. Положительный прием Ергасона
(Yergason) и симптом Спида (Speed).
4. Боль менее выражена или
отсутствует при пассивных движениях.
5. Отсутствие отека, покраснения
и повышения местной температуры в области плечевого сустава.
6. Локальная болезненность
при пальпации области над длинной головкой сухожилия двуглавой мышцы (см.
рисунок).
13. Что такое прием Ергасона
и симптом Спида?
Это два признака тендинита
двуглавой мышцы плеча.
Прием Ергасона — появление
боли при сопротивлении супинации предплечья, когда рука согнута на 90 %
в локтевом суставе и при этом локоть отведен от туловища.
Симптом Спида — боль в области
головки бицепса при приложении давления вниз на поднятую до 90° руку с
ладонью, повернутой вверх.
14. Что такое "замороженное
плечо"?
Так называют адгезивный капсулит
или перикапсулит; "замороженное плечо" встречается при болях в плечевом
суставе, возникающих от любой причины и сопровождающихся ограничением движения
в суставе. При небольшой амплитуде движений происходит контрактура капсулы
сустава и окружающих тканей, приводя к физическому ограничению движений
в дополнение к болевому. При артрографии отмечается уменьшение объема суставной
капсулы. Это состояние редко встречается у лиц моложе 40 лет. Если не проводится
лечение, оно становится постоянным.
15. Назовите три причины
несуставной боли в локтевом суставе.
• Наружный эпикондилит ("локоть
теннисиста").
• Внутренний эпикондилит
("локоть игрока в гольф").
• Бурсит локтевого отростка.
16. Перечислите клинические
признаки наружного эпикондилита.
• Боль по наружной поверхности
локтя при вращательных движениях (как при работе с отверткой, рукопожатии).
• Боль усиливается при разгибании
руки, особенно при сопротивлении разгибанию.
• Возникновение боли при
пальпации места прикрепления мышц разгибателей кисти (см. рисунок).
• Могут отмечаться отек,
покраснение и местное повышение температуры в точке максимальной болезненности.
• Боль вызвана тендинитом
мышц разгибателей кисти.
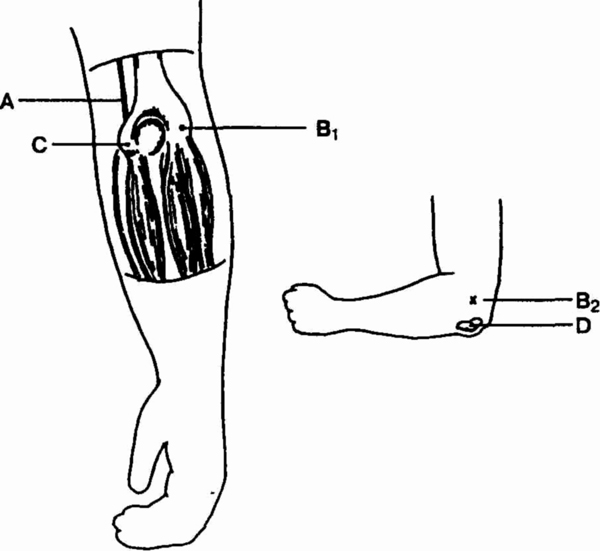
Анатомия области локтевого сустава.
А — локтевой нерв; В, и В2 — латеральный надмыщелок; С — медиальный
надмыщелок; D — сумка локтевого отростка
17. Перечислите клинические
признаки внутреннего эпикондилита.
• Боль по внутренней поверхности
локтя.
• Боль усиливается при сгибании
кисти, особенно при сопротивлении сгибанию.
• Возникновение боли при
пальпации места прикрепления мышц-сгибателей кисти (см. рисунок).
• Могут отмечаться отек,
покраснение и местное повышение температуры в точке максимальной болезненности.
• Боль вызвана тендинитом
мышц-сгибателей кисти.
18. Опишите клинические
признаки бурсита локтевого отростка.
• Боль, отек, повышение температуры
кожи над областью сумки локтевого отростка на разгибательной поверхности
предплечья (см. рисунок).
• Могут наблюдаться "наполненность"
и флюктуация.
• Пока сумка не станет напряженной
из-за скапливающейся жидкости, отмечается нормальная амплитуда движений
в локтевом суставе.
• Бурсит локтевого отростка
вторичен по отношению к травме, ревматоидному артриту, кристаллическим
артропатиям (подагра, болезнь накопления пиро-фосфата кальция), гемодиализу
или инфекции, особенно если повреждена кожа, окружающая локтевой отросток.
19. Что такое теносиновит
де Курвена (deQuervain)?
• Тендинит, поражающий сухожилия
т.
abductor pollicis longus и т. extensor pollicis brevis.
• Чаще всего описывают
как боль в основании большого пальца кисти.
• Сухожилия т. abductor
pollicis longus и т. extensor pollicis brevis формируют ладонную
стенку "анатомической табакерки".
20. Что такое прием Финкелынтейна?
Боль в основании большого
пальца кисти при проведении приема Финкельштейна свидетельствует о наличии
теносиновита де Курвена. Больной должен коснуться кончиком большого пальца
основания пятого пальца той же кисти, затем охватить остальными пальцами
первый палец и отвести кисть (движение в локтевую сторону).
21. Как клинически выглядит
вертельный бурсит?
Пациент жалуется на "боли
в бедре". Когда его просят точно указать локализацию боли, он показывает
на боковую поверхность таза, обычно с областью максимальной болезненности
над вертелами бедренной кости. Боль усиливается в положении лежа на пораженном
боку, при ходьбе, подъеме по лестнице и наружной ротации бедра.
22. Что такое "сидение
портного"?
• Так называют седалищный
бурсит (седалищно-ягодичный бурсит).
• Сумка расположена более
поверхностно по отношению к седалищному бугру.
• Развивается вторично при
сидении на твердой поверхности, особенно у худых людей.
23. Дайте разговорное
название бурсита надколенника.
Колено домохозяйки.
24. Что такое бурсит надколенника?
• Боль, отек и местное повышение
температуры в сумке надколенника.
• Расположена поверхностнее
надколенника.
• Вызывается повторной травмой
или нагрузкой, как при стоянии на коленях.
• Может инфицироваться, особенно
при повреждении кожи.
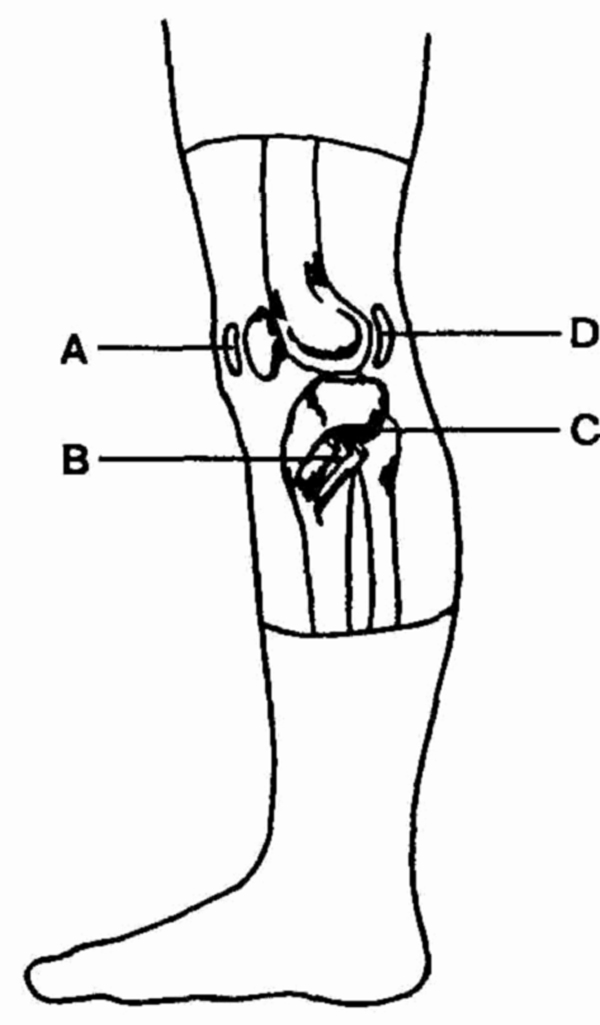
Анатомия области коленного сустава.
А— надколенниковая сумка; В — соединенные сухожилия; С — "гусиная" сумка;
D — задняя ямка (где можно пропальпировать кисту Бейкера)
25. Где искать pes
anserinusl
Pes anserinus переводится
как "гусиная лапка". Это анатомическое место, где располагаются соединенные
сухожилия портняжной, грациозной и полусухожильной мышц (см. рисунок).
Гусиная сумка, которая может воспаляться, лежит между этими сухожилиями
и медиальной коллатеральной связкой коленного сустава.
26. Что такое бурсит гусиной
сумки?
Воспаление гусиной сумки,
которая располагается по медиальной поверхности ноги приблизительно на
5 см ниже линии коленного сустава (см. рисунок). Описывается как боль в
коленном суставе, когда пациент лежит на боку с коленями в положении оппозиции.
Наиболее часто это состояние встречается у тучных больных. Боль также возникает
при пальпации сумки и иногда сопровождается покраснением кожи этой области
и повышением местной температуры.
27. Что такое киста Бейкера
(Baker)?
Еще ее называют подколенной
кистой. Это отек и "заполненность" подколенной ямки с небольшой болезненностью
(см. рисунок). У некоторых людей она возникает из-за наличия сообщения
между полуперепончатой/икроножной сумкой и полостью коленного сустава.
Некоторые исследователи считают, что имеется клапан, пропускающий синовиальную
жидкость в одну сторону из полости коленного сустава в сумку. Киста Бейкера
обнаруживается как вторичное образование при любом процессе, сопровождающимся
продукцией синовиальной жидкости (наиболее часто ревматоидный артрит, остеоартрит
или травма). Поврежденная киста изредка разделяет на две части икроножную
область и может быть ошибочно принята за тромбоз глубоких вен. Диагноз
ставится при ультразвуковом исследовании и артрографии.
28. Назовите пять причин
болей в пятке.
1. Тендинит ахиллова сухожилия.
2. Энтезит ахиллова сухожилия.
3. Ахиллов или позадипяточный
бурсит.
4. Пяточная шпора.
5. Фасциит стопы.
29. Что такое энтезит?
Энтезис — это место прикрепления
сухожилия или связки к кости. Эта зона воспаляется при спондилоартропатиях,
таких как синдром Рейтера (Reiter), или анкилози-рующем спондилите. Энтезит
ахиллова сухожилия является одной из причин болей в пятке и характеризуется
отеком, гиперемией, местным повышением температуры и болью в том участке,
где ахиллово сухожилие прикрепляется к пяточной кости.
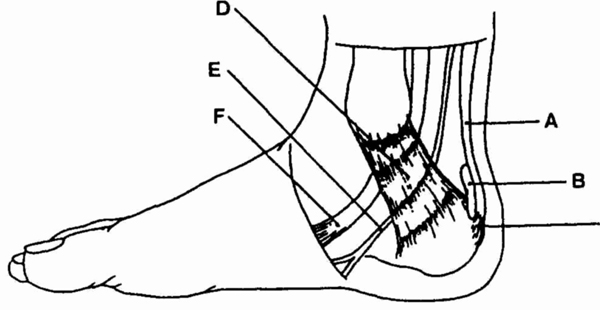
Анатомия области медиальной лодыжки
и стопы. А — ахиллово сухожилие; В — ахиллова сумка; С — ахиллов энтезис;
D — удерживающая связка сгибателей (retinaculum flexorum); E — задний
берцовый нерв; F — сухожилие задней берцовой мышцы
30. Опишите клиническую картину
воспаления ахиллова сухожилия.
• Боль в пятке, иногда описываемая
как боль по задней поверхности ноги.
• Дорсальное и подошвенное
сгибание стопы усиливает боль.
• Область наибольшей болезненности
находится на 2-3 см проксимальнее места соединения сухожилия с пяточной
костью (см. рисунок).
• Сухожилие может быть отечно
и утолщено, особенно в вышеописанной области.
• Может случиться спонтанный
разрыв:
— внезапное возникновение
сильной боли во время дорсального сгибания;
— слышимый ухом щелчок или
другой звук;
— положительный тест Томпсона
(Thompson).
31. Как провести тест Томпсона?
Пациент стоит в кресле на
коленях и стопы его свисают с края кресла. Если осматривающий сожмет икроножную
мышцу и будет двигать ее к коленному суставу, то в норме он увидит подошвенное
сгибание стопы, при разрыве ахиллова сухожилия этого не происходит.
32. Как клинически выражается
ахиллов, или позадипяточный, бурсит?
• Боль в пятке.
• Выполненность или отек
области чуть проксимальнее места внедрения сухожилия в пяточную кость (см.
рисунок).
• Боль при пальпации сумки.
33. Что такое тендинит
задней большеберцовой мышцы?
Воспаление сухожилия задней
большеберцовой мышцы и его влагалища. Место наибольшей болезненности располагается
на медиальной поверхности голеностопного сустава. Боль и отек отмечаются
по ходу сухожилия задней большеберцовой мышцы. Боль усиливается при подворачивании
стопы внутрь (инверсия).
34. Каковы клинические
признаки дисфункции или разрыва сухожилия задней
большеберцовой мышцы?
Приобретеннаяpesplanus
(плоская
стопа), при
которой нормальный свод стопы становится плоским.
Признак "слишком много
пальцев"
вызван вальгусной деформацией задней части стопы и отведением передней
части. Если смотреть на стопу сзади со стороны пятки, то сбоку на пораженной
стопе видно большее количество пальцев, чем при таком же осмотре другой
ноги.
Симптом "поднятой пятки"
—
неспособность встать на мяч пораженной ногой при оторванной от пола второй
ноге.
35. Опишите клинические
признаки подошвенного фасциита.
Некоторые больные описывают
боль в пятке, но при выраженном процессе жалуются на боли по всей подошвенной
поверхности стопы. Боль усиливается при давлении на низ стопы (при ходьбе,
беге, пальпации), и она сильнее при первых шагах, которые больной делает
утром после вставания с постели.
36. Какое значение имеет
пяточная шпора?
Многие люди жалуются на боль
в пятке. Часто это — вторичное явление вследствие раздражения подкожных
тканей, лежащих под толстой кожей на пятке. Боль усиливается при давлении
на низ стопы (при ходьбе, беге, пальпации). На рентгенограмме отмечают
остеофиты, растущие из пяточной кости, которые раздражают прилежащие ткани
и вызывают боль. К сожалению, часто такие боли не вызваны пяточной шпорой,
и в то же время больные, имеющие ее, не предъявляют жалоб.
37. Каковы причины локальной
припухлости первого полюсне-фалангового сустава?
Латеральное отклонение первого
пальца стопы (hallux valgus); вызывает отек, покраснение и боль
в области сумки на медиальной поверхности первого плюснефа-лангового сустава.
Bunion часто связан с остеоартритом первого плюснефалангового сустава.
Предрасполагающими факторами являются тучность и ношение обуви с высоким
подъемом и узким носком.
38. Как лечить регионарные
заболевания опорно-двигательного аппарата?
1. Избегать движений и действий
провоцирующих их появление: бурситы и тенди-ниты часто возникают из-за
повторяющихся движений (например, тендинит двуглавой мышцы плеча обусловлен
ежедневным ношением тяжелого портфеля).
2 Давать отдых пораженным
областям, но необходимо периодически выполнять определенный объем движений,
чтобы не возникла контрактура сустава или его "замораживание"
3 Назначать противовоспалительные
и аналгетические препараты первые возможно более важны, чем вторые
4 Иммобилизировать пораженные
области (бинтование эластичным бинтом предплечья при эпикондилите)
5 Местно вводить кортикостероидные
средства
6 Применять тепло и холод
поверхностно
7 Глубокое согревание (УВЧ)
8 Упражнения на увеличение
объема движений/гибкости
9 Упражнения на повышение
прочности сустава
10 Использовать вспомогательные
приспособления для ходьбы (трость, костыли или "ходунки")
11 Провести хирургические
вмешательства (бурсэктомия, теносиновэктомия, сшивание поврежденного сухожилия)
Благодарим за прекрасные
иллюстрации Дебру Вогелъгесанг
Избранная литература
BlandJ H.MernttJ A.BousheyD
R The painful shoulder Semm Arthritis Rheum , 7 21-47 1977
Ege Rasmussen К J , Fano
N Trochantenc bursitis Treatment by corticosteroid injection Scand J Rheumatol,
14 417-420,1985
FureyJ G F Plantar fascntis
J Bone Joint Surg, 57 A 672-673,1975
Hulstyn M J , Weiss A P С
Adhesive capsuhtis of the shoulder Orthop Rev, (Apr) 425-433 1993
Hunter S C.PooleR M The chronically
inflamed tendon Clm Sports Med, 6 371-388,1987
McAfeeJ H , Smith D L Olecranon
and prepatellar bursitis Diagnosis and treatment West J Med , 149 607-610,1988
NeerC S II Impingement lesions
Clm Orthop, 173 70-77 1983
NirschiR P Elbow tendmosis/tennis
elbow Clm Sports Med 11 851-870 1992
ReillyJ P.NicholasJ A The
chronically inflamed bursa Clm Sports Med , 6 345-370,1987
Smith D L, Campbell S M Painful
shoulder syndromes Diagnosis and management J Gen Intern Med , 7 328-339,1992
Supple К M, Hanft J R, Murphy
В J et al Posterior tibial tendon dysfunction Semm Arthritis Rheum, 22
106-113,1992
ГЛАВА 67. СПОРТИВНАЯ
МЕДИЦИНА И ПРОФЕССИОНАЛЬНЫЕ
ПОВРЕЖДЕНИЯ
John A Reister, M D
1. В чем различие между
растяжением связки и растяжением мышцы? Растяжение связки — острое
травматическое поражение связки Существуют три степени тяжести этого
состояния
Первая степень — небольшая
боль из-за разрыва нескольких волокон связки Вторая степень — умеренная
боль, отек и нетрудоспособность Третья степень — сильная боль из-за разрыва
связки и последующая нестабильность сустава
Растяжение мышцы —
острое травматическое повреждение соединения мышцы и сухожилия Обычно
это состояние называется растяжением Растяжение мышцы также классифицируется
по трем степеням тяжести Первая степень — умеренная
Вторая степень — средняя
степень повреждения, связана со слабостью пораженной мышцы и ее болезненным
сокращением
Третья степень — полный разрыв
соединения мышцы и сухожилия, проявляющийся сильной болью и невозможностью
сокращения поврежденной мышцы
2. Как различить повреждения
мышц из-за перенапряжения, растяжение сухожилия и растяжение мышцы?
Растяжение сухожилия и растяжение
мышцы — это острые и травматические по причине повреждения, а перенапряжение
— это не острое, повторяющееся поражение мягкотканных структур вследствие
постоянно случающихся микротравм Перенап ряжение — это повреждение сухожилий
или соединений мышцы и ее сухожилия При микроскопии отмечают нарушение
структуры местных тканей с их лизисом, лейкоцитарной инфильтрацией и экстравазацией
крови
Повреждения из-за перенапряжения
(перетренировки) отмечаются у 30-50 % спортсменов и подразделяются на четыре
степени тяжести
I степень — боль только после
физической активности,
II степень — боль во время
и после физической нагрузки, не влияющая на спортивный результат,
III степень — боль во время
и после физической нагрузки, влияющая на спортивный результат,
IV степень — постоянная боль,
нарушающая ежедневную физическую активность
3. Перечислите наиболее
часто встречающиеся виды повреждений у спортсменов из-за перетренировки
связок и сухожилий.
|
|
|
|
|
СВЯЗКИ
|
СУХОЖИЛИЯ
|
|
|
"Локоть
юного бейсболиста" "Колено пловца" Синдром илиотибиального тракта 'Колено
прыгуна" Подошвенный фасциит
|
Тендинит
ахиллова сухожилия Верхненадколенниковый тендинит Тендинит задней болыиеберцовой
мышцы Теносиновитде Курвена Латеральный эпикондилит ("локоть теннисиста")
Тендинит надостной мышцы (вращающей манжеты) Тендинит двуглавой мышцы плеча
|
|
|
|
|
|
4. Различаются ли понятия
"тендинит", "тендиноз" и "теносиновит"? Тендинит возникает из-за травмы
сухожилия и связанных с нею разрушения сосудов и острого, подострого или
хронического воспаления.
Тендиноз — это невоспалительной
природы атрофия и дегенерация волокон внутри сухожилия, часто связанная
с хроническим тендинитом. Тендиноз может привести к частичному или полному
разрыву сухожилия.
Теносиновит — это
воспаление паратендона, который является наружным влагалищем некоторых
сухожилий и выстлан синовиальной мембраной (например поражение сухожилия
разгибателей большого пальца кисти при теносиновите де Кур-вена).
5. Что такое "локоть теннисиста"?
"Локоть теннисиста" (лучше
называть латеральным эпикондилитом) — это синдром, возникающий вследствие
перетренировки, который проявляется болью по латеральной поверхности локтевого
сустава. Данный синдром наблюдается у некоторых пациентов, которые связывают
его появление с игрой в теннис. Дифференциальная диагностика болей по латеральной
поверхности локтевого сустава включает местные заболевания, артрит локтевого
сустава, инородные тела локтевого сустава, ущемление лучевого или заднего
межкостного нервов и шейный спондилез с радикулитом.
На сегодняшний день латеральный
эпикондилит считается воспалительным заболеванием и/или микроразрывом в
месте прикрепления короткого лучевого разгибателя кисти (т. extensor
carpi brevis). Провоцирующее движение — форсированное разгибание среднего
пальца кисти против сопротивления — вызывает боль, так как эта мышца прикрепляется
к основанию пясти среднего пальца. Лечение консервативное — наложение повязки
на больной локоть (повязка Чопа [Chopat]), стягивающей проксимальные мышцы
предплечья и разгружающей их в месте прикрепления во время физических упражнений;
повязку носят 9-12 мес. Также применяют пероральные НПВС, местные инъекции
кортикостероидов и физиотерапию.
6. "Локоть игрока в гольф"
и "локоть юного бейсболиста" — повреждения механические, подобные "локтю
теннисиста". Так ли это?
"Локоть игрока в гольф"
(лучше
называть медиальным эпикондилитом) возникает при повреждении от
перетренировки сухожилий мышц пронаторов и сгибателей предплечья в месте
их прикрепления к медиальному надмыщелку. Эта область подвергается вальгусно
направленному воздействию на вершине замаха, и это воздействие продолжается
до контакта клюшки с мячом. Боль отмечается над медиальным надмыщелком
и усиливается при сгибании и пронировании предплечья на фоне сопротивления.
Лечение включает покой, лед, НПВС и иммобилизацию. Инъекции стероидов и
хирургические вмешательства требуются редко.
"Локоть юного бейсболиста"
(воспаление медиального апофиза) наблюдается главным образом у юных
питчеров (игрок, вбрасывающий мяч, в американском бейсболе) в возрасте
от 9 до 12 лет. Заболевание возникает из-за вальгусно направленной силы
при частом движении руки по кривой броска мяча. У пострадавшего отмечают
микроразрывы сухожилий мышц пронаторов и сгибателей и, в тяжелых случаях,
отрыв и раздробление медиального апофиза. Лечение — 2-3 нед отдыха конечности,
не бросать мяч в течение 6-12 нед, а при смещении медиального апофиза —
хирургическое вмешательство. , ,,
7. Какой клинический тест
используется для диагностики разрыва вращающей манжеты плеча?
Диагностика проводится с
учетом данных анамнеза, физикального осмотра и рентгенологического и других
исследований (МРИ, УЗИ и др.) Разрыв вращающей манжеты отмечается как единственная
находка после травмы (дислокация плечевой кости у больного после 40 лет)
или как результат синдрома сдавления. Если разрыв значительный и вращательная
манжета не выполняет свою механическую функцию, можно обнаружить положительный
"тест падающей руки". Тест проводится следующим образом, больного просят
отвести руку максимально в сторону до угла 90°. После чего ему велят отпустить
руку, которая самостоятельно падает и прижимается вдоль туловища. В норме
боль не возникает.
Если разрыв манжеты небольшой,
как при III стадии синдрома сдавления, и она способна выполнять свою функцию,
"тест падающей руки" будет отрицательным; но у некоторых пациентов боль
может появляться вторично. Когда боль проходит, остается слабость мышц.
Поэтому при диагностике вводят лидокаин в субакромиальную сумку для анестезии
вращающей манжеты. Затем определяют силу мышц после отведения руки до 90°.
При незначительном разрыве обычно отмечается небольшая слабость мышц по
сравнению с другой стороной тела.
8. Как диагностировать разрыв
вращающей манжеты (РВМ) рентгенологически?
Визуализирующие исследования
полезны для диагностики РВМ. На обзорной рентгенограмме плеча выявляется
приближение головки плечевой кости к акромиону. Дистанция между акромионом
и головкой плеча менее 7 мм свидетельствует о наличии РВМ. Это происходит
из-за потери вращающей манжетой своей механической функции — оттягивания
головки плеча вниз. Ультразвуковое исследование также используется для
диагностики РВМ, но результаты этого метода зависят от опытности врача.
Магнито-резонансная томография — широко используемый метод, с помощью которого
можно увидеть полный разрыв по всей толщине, тендинит и, иногда, частичный
разрыв вращающей манжеты. Однако "золотым стандартом" в диагностике является
проведение артрографии, когда контрастное вещество вводится в полость сустава.
У больных с РВМ оно распространяется поперек вращающей манжеты в субакромиальную/поддельтовидную
сумку.
Разрыв вращающей манжеты плечевого
сустава и контраст, распространяющийся в субакромиальную (короткая стрелка)
и
поддельтовидную (длинная стрелка) сумки
9. Опишите повреждение,
называемое стингером.
Это повреждение распространено
среди игроков в американский футбол. Оно является результатом форсированного
смещения шеи в сторону и аналогичного смещения ипсилатерального плеча вниз.
Травма возникает, когда игроки проводят захват противника, при блокировке
и падении, в том числе на игровое поле. В результате возникают тракционное
повреждение плечевого сплетения и преимущественное поражение верхней конечности.
Игроки жалуются на боли в плечевом суставе и руке по всей латеральной поверхности,
иногда только на боли в плече. Часто отмечают также слабость мышц, иннервируемых
двигательными корешками С5- и С6-сегментов спинного
мозга. Лечение включает отдых для пораженной конечности и освобождение
от тренировок до восстановления нормальной силы мышц.
10. Что такое hip pointer
(повреждение бедра у атакующего защитника)?
Это контузия крыла подвздошной
кости в результате прямого удара в контактных видах спорта (например американский
футбол). Спортсмены жалуются на локальную сильную боль и на слышимый хруст
или щелчок во время травмы. Часто после травмы игрок не может ходить. При
физикальном осмотре отмечается болезненность, отек и нередко экхимозы,
перемещающиеся вниз по ноге. Лечение включает наложение льда на область
травмы, аналгетики и выполнение упражнений на растяжение.
11. "Щелкающее бедро"
— это то же самое, что и синдром трения илиотибиального
тракта, или нет?
"Щелкающее бедро" характеризуется
появлением звука или ощущения щелчка внутри тазобедренного сустава при
сгибании и разгибании тела, при этом илиотиби-альный тракт проходит над
большим вертелом. Обычно пациенты не жалуются на боли, если нет сопутствующего
вертельного бурсита. Как правило, данное состояние возникает из-за тугого
илиотибиального тракта (часть широкой фасции бедра) или дисбаланса мышц
тазового пояса.
При синдроме трения илиотибиального
тракта (СТИТ) отмечается боль по латеральной поверхности коленного
сустава вследствие раздражения и воспаления ди-стальной части илиотибиального
тракта, когда он проходит над латеральным мыщелком бедренной кости. Боль
усиливается при пальпации дистальной части тракта в момент разгибания ноги
в коленном суставе. Как правило, у пациента отмечают положительный тест
Обера, который проводится следующим образом: в положении пациента на
боку поврежденную ногу располагают сверху над здоровой, сгибают в коленном
суставе до 90° и полностью отводят. В норме нога отводится свободно. Возникновение
боли или сопротивления при отведении свидетельствует о положительном тесте
Обера.
СТИТ возникает при чрезмерном
интенсивном беге, беге по пересеченной местности. Лечение включает растяжение
илиотибиального тракта, холод, физиотерапию, НПВС, улучшение тренировочного
процесса и, редко, инъекции кортикостеро-идов.
12. Чем отличаются "колено
пловца", "колено прыгуна" и "колено бегуна" друг от
друга?
"Колено пловца" ("колено
брассиста") — состояние, при котором боль в коленном суставе возникает
при вальгусно направленной на колено силе при резком отталкивании ногой
во время плавания брассом. Обычно это наблюдается при растяжении медиальной
коллатеральной связки коленного сустава, что и вызывает боли.
"Колено прыгуна" —
так называют тендинит надколенника. Часто встречается у прыгунов
в высоту, баскетболистов и волейболистов. Характеризуется болями в нижнем
полюсе надколенника, в месте прикрепления связки надколенника. Развивается
из-за постоянного повреждения данной области, когда не происходит восстановления
и заживления травмы.
"Колено бегуна" правильно
было бы называть бедренно-надколенниковым синдромом. Оно присуще
в основном бегунам и составляет до 30 % всех травм у этих спортсменов.
Боль возникает из-за сдавления нервных волокон подхрящевой кости надколенника
или синовита, но не вследствие хондромаляции надколенника.
13. Как поставить диагноз
хондромаляции надколенника?
При визуальном осмотре хрящевой
поверхности надколенника во время хирургической операции. Термином "хондромаляция
надколенника" обозначают дегенеративный процесс суставной поверхности надколенника,
начинающийся с размягчения хряща и далее через волокнистое изменение приводящий
к формированию трещины по всей толщине его до подхрящевой костной ткани.
Процесс разделяют на четыре стадии в соответствии с классификацией Аутебриджа
(Outerbridge), использующей вышеприведенное описание и размеры поражения.
14. Что входит в дифференциальную
диагностику болей передней поверхности колена?
Многие годы для определения
болей передней поверхности колена использовали термин "хондромаляция надколенника".
Применяли также термин "бедренно-надко-ленниковый синдром". Однако на настоящий
момент перечень заболеваний, входящих в дифференциальную диагностику болей
передней поверхности колена, весьма обширен.
Хондромаляция надколенника
Смещение надколенника Аномалии движения надколенника Тендинит т. quadriceps
femoris/
надколенника
Плотный илиотибиальный тракт
Патология менисков Болезненный двойной надколенник Тупая травма, скрытый
перелом Расслаивающий остеохондрит
(надколенника) Синдром Синдига-Ларсена-Йохансена
Симптоматическая складка
колена Синдром жировой подушки
(болезнь Хоффа [Hoffa]) Бурситы,
нижненадколенниковый/
пренадколенниковый Бурсит
"гусиной сумки" Ретинокулярная нейрома Жесткая латеральная связка Послеоперационная
нейрома Отраженная боль от бедра Корешковая боль из пояснично-крестцового
отдела позвоночника
15. Какие состояния чаще
всего провоцируют возникновение болей передней поверхности колена?
Нарушение движения надколенника
вследствие относительной слабости медиальной головки четырехглавого разгибателя.
При этом нарушении увеличивается давление на боковую грань надколенника
и возникает боль. Со временем развивается хондромаляция надколенника. Наиболее
часто встречается у молодых людей и хорошо купируется при тренировке четырехглавого
разгибателя и увеличении растяжимости сухожилий. Дополнительно назначают
НПВС внутрь и бинтование надколенника со смещением его к центру. Другие
нередкие поражения надколенника, которые сопровождаются болями по передней
поверхности колена,— истинное смещение надколенника и тендинит.
16. Какие приемы физикального
осмотра наиболее чувствительны и специфичны для диагностики повреждения
передней крестовидной связки (ПКС)?
Хорошо известен тест для
определения недостаточности ПКС, называемый симптомом "переднего выдвижного
ящика", с помощью которого субъективно измеряют переднее смещение в коленном
суставе.
Наиболее чувствителен тест
Лахмана (Lachman). Расслабленную ногу сгибают в коленном суставе под 20°,
дистальную часть бедренной кости врач стабилизирует одной рукой, а другой
смещает кпереди проксимальную часть болыпеберцовой кости. При недостаточности
ПКС отмечаются увеличение смещения и мягкость в конечной точке по сравнению
с противоположным неповрежденным коленом.
Наиболее специфичный тест
— это симптом смещения оси вращения. Врач осуществляет вальгусно направленное
движение с внутренней ротацией большеберцо-вой кости, при этом нога полностью
разогнута в коленном суставе и отведена на 10-20° в тазобедренном суставе.
Затем колено слегка сгибают. Когда колено сгибается до 20-30°, ощущается
щелчок большеберцовой ротации. Тест проводится на другой, неповрежденной,
ноге, и результаты сравниваются. Ощутимый щелчок возникает, если большеберцовая
кость аномально подвывихнута (повернута кпереди и внутрь вторично из-за
отсутствия ПКС) и встает в нормальную позицию при вторичном вправлении.
Результат теста сильно зависит от степени расслабления мышц пациента; не
рекомендуется его проведение без анестезии при острой травме коленного
сустава.
17. Что такое "страшная триад
а" повреждения колена?
Разрыв ПКС, разрыв медиальной
коллатеральной связки и разрыв медиального мениска. Эта комбинация повреждений
часто является результатом занятий спортом, особенно футболом (американским
футболом). Отмечается выраженный положительный симптом "переднего выдвижного
ящика", положительный тест Лахмана, смещения оси вращения и значительная
вальгусная деформация ноги при приложении вальгусно направленной силы на
колено при его полном разгибании. Коленный сустав будет стабилен при приложении
к нему варусно направленной силы, так как латеральная коллатеральная связка
и задняя крестовидная связка не повреждены. Выпот в полость сустава из-за
гемартроза может быть небольшим, вторичным по отношению к разрыву медиальной
капсулы. Этот разрыв позволяет оттекать крови из полости коленного сустава.
При подозрении на травму такой степени тяжести необходимо как можно быстрее
обратиться к хирургу-ортопеду.
18. Назовите два наиболее
частых повреждения сухожилий нижних конечностей у бегунов.
• Тендинит ахиллова сухожилия.
• Тендинит задней большеберцовой
мышцы.
19. Каков наилучший метод
лечения острого разрыва ахиллова сухожилия?
Острый разрыв ахиллова сухожилия
происходит в результате чрезмерного сокращения т. gastrocnemius против
сопротивления. Это наблюдается либо во время занятий спортом, либо при
падении. Данная патология возникает часто, и диагностика повреждения несложна.
У больного обычно отмечаются боль при ходьбе и слабость при отталкивании
ногой от земли.
Пока не предложено идеального
способа лечения. Рекомендуют применять следующие три способа. Первый —
"закрытое" лечение — длительная или непродолжительная иммобилизация гипсовой
повязкой в положении "конской стопы" (подо-
швейное сгибание под действием
силы тяжести). При чрескожном сшивании наблюдались хорошие результаты,
но имеется опасность повреждения п. suralis. Третий способ состоит
в открытом сшивании сухожилия.
При оценке эффективности
хирургического и нехирургического методов лечения установлено, что хорошее
восстановление функции отмечалось при всех способах. "Закрытые" способы
требуют больше времени и при их использовании отмечалось возникновение
более выраженной тугоподвижности в голеностопном суставе. Самое важное
различие состоит в частоте повторных разрывов. Повторный разрыв сухожилия
отмечают в 1-5 % случаев хирургического лечения и в 8-16 % при использовании
"закрытых" способов. Поэтому выбор метода должен быть индивидуализирован;
основными критериями являются возраст пациента, уровень его физической
активности, интересы больного и хирурга и опыт последнего. При повторном
разрыве сухожилия общепринятым и наилучшим способом является "открытое"
хирургическое восстановление целостности сухожилия.
20. Выявляется ли на боковой
рентгенограмме стопы связь между подошвенным фасциитом и пяточной шпорой?
Это terra incognita. Многие
годы пяточная шпора считалась важной причиной болей в пятке, а хирургическое
вмешательство — стандартным методом лечения. В настоящее время, после получения
новых данных анатомических и клинических исследований, наличие связи стало
еще менее понятным.
Анатомически шпора возникает
из места прикрепления короткого сгибателя пальцев, локализующегося по переднемедиальному
краю бугристости пяточной кости несколько глубже места прикрепления подошвенной
фасции. Перенапряжение одной из этих структур, как считается, приводит
к возникновению реактивной воспалительной продукции костной ткани или формированию
шпоры вторично из-за тракции этих структур. Однако неясно, какой из механизмов
ответственен за это. В любом случае, шпора вторична по отношению к перенапряжению
и лечение должно быть направлено на причину, а не на следствие.
21. Как различить "расколотую
голень" и стресс-перелом?
"Расколотая голень" —
это повреждение от "перетренировки", вызываемое хронической тракцией надкостницы
большеберцовой кости. При этом поражаются либо берцовые мышцы, либо т.
soleus, что характеризуется постепенно начинающейся болью по переднемедиальной
или заднемедиальной поверхности голени. Боль возникает у спортсмена на
старте забега, во время бега стихает и вновь усиливается после окончания
забега. При пальпации определяется болезненность по заднемедиальному краю
большеберцовой кости, обычно на границе средней и нижней трети. Боль усиливается
при дорсальном сгибании стопы против сопротивления. Рентгенограмма нормальная,
а при сканировании кости отмечается веретенообразное накопление контраста.
"Расколотую голень" часто еще называют медиальным болыпеберцовым стресс-синдромом.
Стресс-перелом — это
повреждение от "перетренировки", когда скорость под-надкостничной резорбции
превышает скорость формирования новой кости. У бегунов наиболее часто поражается
большеберцовая кость (30 %), но не исключена и другая локализация повреждения
в зависимости от вида спорта и активности. Стресс-перелом большеберцовой
кости вызывает боль у бегуна в течение не только всей дистанции, но и после
окончания бега. Отмечается локальная болезненность по всему переднему краю
большеберцовой кости. Боль усиливается, если к этой области
поднести звучащий камертон
В начале заболевания на рентгенограмме не обнаруживают патологии, однако
через 5 нед и более она выявляется При сканировании кости отмечают поглощение
препарата, а при компьютерной томографии и МРИ — патологию Для окончательного
заживления и предупреждения прогрессирования поражения вплоть до полного
перелома необходимо избегать физических нагрузок
22. Какие травмы кисти
отмечаются у спортсменов?
1 "Палец-колотушка". Отрыв
сухожилия разгибателя пальца с переломом или без него, поражающий дистальный
межфаланговый сустав Спортсмен не может разогнуть палец в этом суставе
2 Джерси-палец (джерси —
вязаная кофта, которую ранее носили игроки в регби) Отрыв сухожилия глубокого
сгибателя пальцев приводит к невозможности согнуть палец в ДМФ-суставе
Обычно возникает в момент захвата одежды противника (джерси) в американском
футболе
3 Большой палец охотника.
Разрыв
локтевой коллатеральной связки первого пя-стно-фалангового сустава
4 "Костяшки боксера".
Продольный
разрыв сухожилия общего разгибателя пальцев, лежащего на головках пястной
кости (обычно третий ПФ-сустав), что приводит к слабости разгибателей этого
пальца
23. Как часто встречаются
профессиональные повреждения от "переиспользования"?
Повторяющиеся движения во
время длительной работы приводят к возникновению повреждения от "переиспользования"
у людей некоторых профессий Приблизительно 10-20 % музыкантов, машинисток,
кассиров и рабочих конвейера жалуются на повторяющийся синдром растяжения
Наиболее частые заболевания — тендинит двуглавой мышцы плеча, туннельный
запястный синдром и тендинит де Курвена У больных с тендинитом следует
тщательно собирать профессиональный анамнез, чтобы определить, не является
ли профессия причиной заболевания
24. У людей каких профессий
чаще встречается остеоартрит?
Некоторые профессии являются
причиной перенапряжения и травмы сустава, что приводит к раннему остеоартриту
Чаще страдают суставы, уже поврежденные ранее, имеющие патологическую установку
оси (осей) или нестабильность из-за патологии связочного аппарата Например,
танцоры балета (голеностопный сустав, стопа), рудокопы, заклепщики или
сталевары (локтевой сустав), рабочие, пользующиеся отбойными молотками
(кисть, лучезапястный сустав) и шахтеры (коленный сустав)
25. Опишите принципы лечения
тендинитов и повреждений от "переиспользования".
Принципы лечения хорошо запоминаются
с помощью мнемоника PRICES (цены)
|
|
|
|
|
ПЕРВИЧНАЯ
ТЕРАПИЯ
|
ВТОРИЧНАЯ
ТЕРАПИЯ
|
|
|
Р — Protection
(защита от нагрузки)
R — Rest (отдых)
1 — Ice (лед)
С — Compression (давящая повязка)
Е — Elevation (возвышенное положение)
S — Support (поддержка повязкой)
|
Р — Physical
modalities (физиотерапия)
R — Rehabilitation (реабилитация)
1 — Injection (инъекции)
С — Cross-training (лечебная физкультура)
Е — Evaluation and re-evaluation (обследование
и повторное обследование)
S — Salicylates (салицилаты)
|
|
|
|
|
|
Основой лечения является
раннее обезболивание и противовоспалительная терапия травмы мягких тканей
Длительно текущее воспаление ухудшает процесс заживления мягких тканей,
что приводит к их детренированности и функциональной недостаточности При
активном воспалительном процессе важен относительный отдых для области
поражения Лед эффективен как противовоспалительный агент только в первые
часы после травмы, потом предпочтительнее использовать тепло Иммобилизация
шиной или повязкой может применяться для усиления защиты травмированной
конечности или части ее от нагрузки
26. Когда проводится лекарственная
терапия?
Часто используются НПВС,
которые примерно равноэффективны После острой травмы они действенны не
более 72 ч Длительное применение рекомендуется при хронических состояниях
"перетренировки"
Инъекции кортикостероидов
при хронических процессах не дают полного излечения, но их следует назначить,
чтобы ускорить процесс реабилитации Инъекции должны проводить специалисты,
знающие о побочных эффектах препаратов Кор-тикостероиды увеличивают скорость
деградации коллагена, снижают синтез нового коллагена, уменьшают прочность
сухожилия при растяжении, что приводит к его разрыву, если инъекции выполняются
неправильно или слишком часто Больному необходимо рекомендовать ограничивать
нагрузку на пораженную область в течение 2-3 нед после инъекции
Избранная литература
Crenshaw A H (ed ) Campbell's
Operative Orthopaedics, 8th ed Philadelphia, Mosby, 1992
FulkersonJ P Patellofemoral
pain disorders Evaluation and management JOAAOS, 2 124-132,1994
Graham С Е Painful heel syndrome
Foot Ankle, 3 261,1983
HadlerN Industrial rheumatology
Arthritis Rheum , 20 1019-1025,1977
JobeF W.CiccottiM G Lateraland
medial epicondyhtis of the elbow JOAAOS, 12 1-8,1994
McDermott F Repetition strain
injury A review of current understanding Med J Aust,14 196-200,1986
O'Connor F G.SobelJ R.NirschlR
P Five-step treatment for overuse injuries Phys Sports Med, 20(10) 128-142,1992
Pullman S , Mooar P Sports
and occupational injuries In SchumacherH R (ed ) Primer on the Rheumatic
Diseases, 10th ed Atlanta, Arthritis Foundation, 1993, 295-298
Renstom P , Johnson R J Overuse
injuries in sports A review Sports Med , 2 316-333,1985
Swam R A , Kaplan В К Practice
and pitfalls of corticosteroid injections Phys Sports Med , 23(3) 27-40,1995
Torg J S , Glasgow S G Criteria
for return to contact activities following cervical spine injury Clm J
Sports Med , 1 12-26,1991
ГЛАВА 68. НЕЙРОПАТИИ
ОТ С ДАВЛЕНИЯ (КОМПРЕССИОННЫЕ НЕЙРОПАТИИ)
David P. Finger, M.D.
1. Что такое компрессионные
нейропатии? Как они возникают?
Компрессионные нейропатии
возникают при сдавлении периферического нерва в узком анатомическом пространстве.
Сдавление может быть результатом повышения давления, натяжения, углового
искривления, ишемии или трения; если нервный ствол уже был поврежден, как
при алкоголизме или диабете, это делает его более уязвимым. Дисфункция
нерва характеризуется замедлением проведения импульса, де-миелинизацией
и ремиелинизацией. При осмотре пораженного нерва отмечается его отек проксимальнее
места сдавления.
2. Возникает ли компрессионная
нейропатия при ревматоидном артрите?
Воспаление и отек синовии,
синовиальных сумок, связок и сухожильных влагалищ могут приводить к сдавлению
близлежащих нервов. Нейропатии от сдавления встречаются приблизительно
у 50 % больных с хроническим РА в течение их жизни. Интересно, что не выявлено
наличие какой-либо корреляции с продолжительностью болезни, ревматоидным
фактором, уровнем реагентов острой фазы воспаления (скорость седиментации
крови), функциональным классом или внесуставным заболеванием Синдром карпального
канала встречается с частотой 23-69 % при РА.
3. Перечислите дифференциальные
диагнозы при нейропатии.
1 Полинейропатия.
1 Патология плечевого
сплетения.
1 Радикулопатия.
1 Феномен Рейно.
Рефлекторная симпатическая
дистрофия.
Васкулит.
Синдромы "перегрузки" (тендинит).
4. Как обычно диагностируют
компрессионные нейропатии?
Как правило, для постановки
диагноза достаточно обнаружения характерных симптомов в ходе проведения
провокационных приемов (симптом Тинеля [Tinel]). Электродиагностические
исследования (определение скорости проведения по нерву и электромиография)
часто выпоняются для подтверждения диагноза и определения места поражения.
5. Когда показано проведение
электродиагностических исследований?
• Когда диагноз неясен.
• Для исключения радикулопатии
и полинейропатии.
• Для контроля за течением
заболевания у больных, находящихся на консервативном лечении.
• Перед хирургическим вмешательством.
6. Опишите характерные
клинические признаки компрессионной нейропатии.
• Парестезии, которые определяются
в области сенсорной иннервации пораженного нерва.
• Жалобы пациента на наличие
жжения, зуда, боли или чувства "уколов булавками и иголками".
• Симптоматика не связана
с движением и выполнением работы.
• Болезненность пораженной
области не является признаком нейропатии.
• Симптоматика усиливается
ночью и во время отдыха.
• Мышечная слабость и атрофия
— поздно возникающие.
• Обычно односторонние, за
исключением идиопатического синдрома карпаль-ного канала.
• Отсутствуют отек и вазомоторные
аномалии.
7. Опишите признаки, выявляемые
при физикальном обследовании, которые свидетельствуют о наличии компрессионной
нейропатии.
Положительным признак Тинеля
считается в том случае, когда при постукивании в месте сдавления нерва
возникают боль и парестезии, иррадиирующие дистально в область сенсорной
иннервации нерва. При синдроме карпального канала данный признак обладает
чувствительностью 60 % и специфичностью 67 %. Проба Фалена проводится
для выявления синдрома карпального канала; положительной она считается
тогда, когда максимальное пассивное сгибание руки в лучезапястном суставе
в течение 1 мин вызывает или усиливает парестезии в зоне иннервации срединного
нерва. При синдроме карпального канала эта проба обладает чувствительностью
75 % и специфичностью 47 %. Недавно описанный признак — "волярный хот
дог" (отек в области лучезапястного сустава по локтевой стороне сухожилия
длинного сгибателя) был отмечен у 61 из 63 больных с синдромом карпального
канала.
8. Что такое синдром карпального
канала?
Синдром карпального канала
(СКК) — наиболее часто наблюдаемая компрессионная нейропатия. Встречаемость
— 0,2-1 %. СКК возникает, когда срединный нерв сдавливается связкой сгибателей
в области лучезапястного сустава, что вызывает характерные ночные парестезии,
которые иногда при отведении большого пальца прогрессируют до потери чувствительности
и мышечной слабости пальца (см. рисунок). У половины больных это заболевание
двустороннее и встречается чаще у людей с профессиями, требующими сильных
и повторных движений кистью (упаковщики мяса, обработчики моллюсков, музыканты).
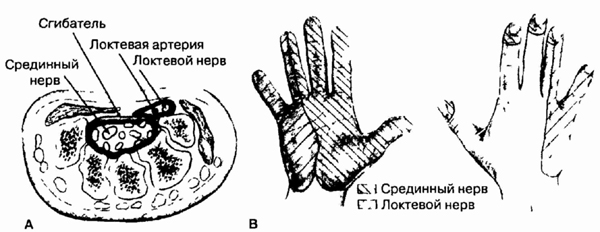
А. Анатомия области лучезапястного
сустава, показывающая путь срединного нерва через карпальный канал в непосредственной
близости от канала Гийона, где проходит локтевой нерв; В. Зоны иннервации
срединного и локтевого нервов
9. Перечислите некоторые
заболевания и состояния, связанные с синдромом кар-
пального канала. Используйте
мнемоник — PRAGMATIC.
Р — Pregnancy (20 %) — беременность;
R — Rheumatoid arthritis
— ревматоидный артрит;
А — Acromegaly — акромегалия;
G — Glucose (diabetes) —
глюкоза (диабет);
М — Mechanical — механические
повреждения (перегрузка, профессиональные
повреждения); А — Amyloid
— амилоид;
Т — Thyroid (myxedema) —
заболевание щитовидной железы (микседема); I — Infection — инфекции (туберкулез,
грибковые инфекции); С — Crystals — кристаллические нефропатии (подагра,
псевдоподагра).
10. Как лечить синдром
карпального канала?
Нехирургическое лечение заключается
в предотвращении повторяющихся движений в лучезапястном суставе, иммобилизации
лучезапястного сустава на ночь (и во время работы) вместе с приемом НПВС.
Быстрое облегчение дают инъекции корти-костероидов (80 %). Показаниями
к хирургическому лечению (рассечение поперечной запястной связки)
являются неэффективность консервативной терапии, жалобы на дискомфорт,
нарушающий нормальную жизнь больного, и мышечную слабость или атрофию.
У 90 % больных достигаются хорошие результаты.
11. Где еще может возникнуть
компрессионная нейропатия срединного нерва? Синдром переднего межкостного
нерва отмечается, когда этот нерв, чисто двигательная часть срединного
нерва, сдавливается на 6 см дистальнее латерального надмы-щелка. В результате
этого пациент не может согнуть первый и указательный пальцы в дистальных
суставах, что выражается в виде признака плоского щипка (невозможность
показать пальцами руки букву "О"). Синдром круглого пронатора отмечается
при сдавлении срединного нерва круглым пронатором на предплечье в проксималь-ной
его части. Сдавление усиливается при захвате кистью предметов и ее пронации.
12. Опишите различные
компрессионные синдромы локтевого нерва.
Сдавление локтевого нерва
в области локтевого сустава — вторая наиболее частая компрессионная нейропатия
верхней конечности — отмечается в случаях, когда приложенное снаружи давление
приходится на борозду локтевого нерва в области медиального надмыщелка
плечевой кости (синовит, остеофиты, длительное нахождение локтя на плоской
поверхности у больных во время общей анестезии), при смещении во время
сгибания в локтевом суставе и сдавлении под апоневрозом локтевого сгибателя
кисти. Локтевой туннельный синдром проявляется парестезиями в зоне
иннервации локтевого нерва, слабостью мышц при щипке и захвате и атрофией
гипотенара. Сдавление локтевого нерва часто усиливается при сгибании руки
в локтевом суставе. Лечение включает предотвращение длительного сгибания
локтя, местные инъекции кортикос-тероидов (при РА) и хирургическую декомпрессию
(в тяжелых случаях). Туннельный синдром локтевого нерва отмечается тогда,
когда локтевой нерв ущемляется в канале Гийона в области лучезапястного
сустава (см. предыдущий рисунок), что проявляется такой же симптоматикой,
как и при локтевом туннельном синдроме. Когда ущемление локтевого нерва
развивается постепенно с небольшими нарушениями чувствительности или дисэстезиями,
то это называется поздним параличом локтевого нерва.
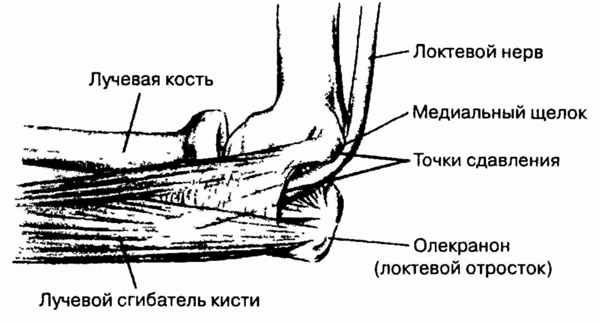
Анатомия локтевого нерва в области
локтевого сустава. Места частого ущемления нерва у медиального надмыщелка
и борозды локтевого нерва
13. Что такое синдром
выходного отверстия грудной клетки?
Этот редкий синдром встречается
в васкулопатической и/или нейрогенной формах. Сужение просвета подключичной
артерии выражается ишемическими симптомами, в то же время окклюзия вены
вызывает отек конечности, расширение поверхностных вен и тромбозы. Сдавление
плечевого сплетения происходит шейным ребром (35 %), фиброзной связкой,
лестничными мышцами или удлиненным поперечным отростком седьмого шейного
позвонка. Это выражается в слабости мускулатуры руки и потере чувствительности
в зоне иннервации локтевого нерва на кисти и предплечье. Прием Адсона
(Adson)
проводится следующим образом: врач пальпирует пульс на лучевой артерии,
при этом пациент глубоко дышит, разогнув шею и повернув голову в ипсилатеральную
сторону. Положительным прием Адсона считается при ослаблении пульса на
лучевой артерии и появлении жалоб. Прием гиперотведения — другой
провокационный тест для диагностики синдрома выходного отверстия грудной
клетки — проводится при отведении руки на 180° с наружной ротацией. Синдром
труден для диагностики, так как при электродиагностических исследованиях
патология не обнаруживается и многие здоровые люди имеют ложноположительные
пробы при физикальном обследовании. Лечение включает выполнение упражнений,
направленных на увеличение силы и амплитуды движений, улучшающих осанку
и предупреждающих гиперотведение руки; а также хирургическое вмешательство
при тяжелых и стойких к терапии симптомах (резекция шейного ребра или фиброзной
связки).
14. Когда возникает ущемление
лучевого нерва?
Неправильное положение пациента
во время анестезии или сна приводит к длительной компрессии лучевого нерва
в одноименной борозде плечевой кости. Клинически это выражается в виде
вялой кисти и называется паралич субботней ночи, так как это поражение
часто отмечается у пациентов, перенесших токсическую кому (алкогольную,
наркотическую). Задний межкостный нерв, двигательная ветвь лучевого
нерва, сдавливается в области локтя, что выражается в мышечной слабости
при разгибании пальца.
15. Что такое мералгия
парестетика (болезнь Рота-Бернгардта)?
Мералгия (греч. — "боль в
бедре") парестетика возникает при сдавлении паховой связкой латерального
кожного нерва бедра (чувствительный нерв) чуть медиальное передневерхней
ости подвздошной кости. Это выражается в жгучей боли и дизэсте-зии переднебоковой
поверхности бедра (см. рисунок). Наиболее частые причины этого состояния
— ожирение, беременность, травма, хирургическая операция (аппен-дэктомия
или паховая герниотомия), тесная одежда (пояса) и сахарный диабет. Синдром
часто проходит самостоятельно, лечение консервативное и включает похуда-ние,
отказ от обтягивающей одежды и, редко, инъекции кортикостероидов в место
сдавления.
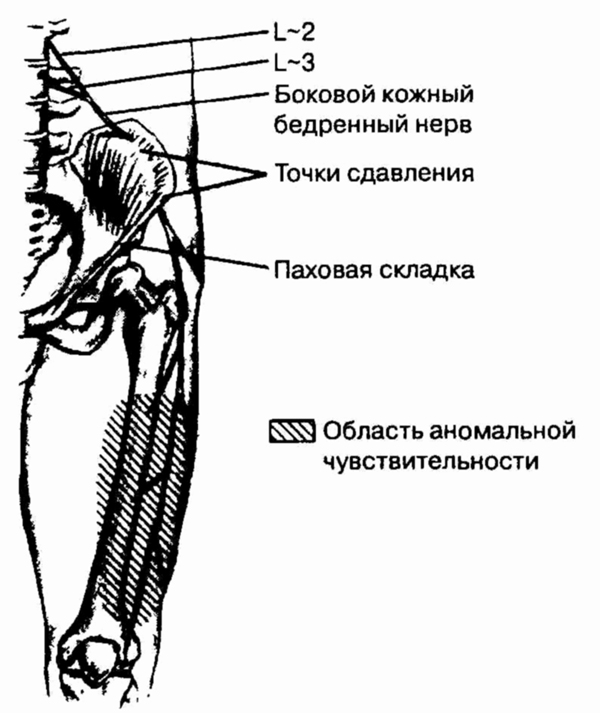
Анатомия латерального кожного нерва
бедра. Паховая складка и передневерхняя ость подвздошной кости — наиболее
вероятные места ущемления
16. Опишите синдром грушевидной
мышцы.
Этот спорный синдром, относящийся
к седалищному нерву, возникает из-за ущемления седалищного нерва грушевидной
мышцей. Больные жалуются на боль в ягодице с иррадиацией вниз по задней
поверхности ноги. Чаще всего этот синдром встречается у женщин, и ему предшествует
травма. При физикальном обследовании отмечаются боль и ишиас при наружной
ротации в тазобедренном суставе (иногда при внутренней ротации) вместе
с болезненностью грушевидной мышцы при ректальном или вагинальном исследованиях.
Хороший лечебный эффект отмечается при местных инъекциях кортикостероидов.
17. Женщина в возрасте
50 лет жалуется на боли и жжение в области между третьим и четвертым пальцами
стопы. Симптоматика усиливается при ходьбе по твердой поверхности и ношении
обуви на высоком каблуке. Область между третьей и четвертой головками плюсневых
костей стопы женщины болезненна при пальпации. Каков возможный диагноз?
Неврома Мортона (Morton)
возникает при ущемлении подошвенного межпальцевого нерва чаще всего поперечной
плюсневой связкой между головками третьей и чет-
вертой плюсневых костей.
Эта патология, как правило, наблюдается у женщин, которые носят узкую обувь.
Лечение включает ношение свободной обуви, стелек под головками плюсневых
костей, местное введение кортикостероидов.
18. Какой из нервов наиболее
часто ущемляется у пациентов с безболевой вялой стопой?
Общий малоберцовый нерв.
Парез
малоберцового нерва обычно возникает как результат его компрессии над
головкой малоберцовой кости при длительном сидении с перекрещенными ногами,
сидении на корточках, неудачном гипсовании и бинтова-нии. Отмечаются снижение
чувствительности по латеральному краю ноги, нарушение эверсии стопы (поверхностный
малоберцовый нерв) и дорсального сгибания (глубокий малоберцовый нерв).
Эти нарушения связаны с тем, что повреждение расположено проксимальнее
по ходу общего малоберцового нерва.
19. Пациент предъявляет
жалобы на жгучие дизэстезии в пальцах ноги и подошве, распространяющиеся
проксимально до медиальной лодыжки, которые усиливаются ночью, но частично
ослабевают при ходьбе. Какой синдром наиболее вероятен у этого пациента?
Синдром предплюсневого
канала, возникающий при сдавлении заднего болыпебер-цового нерва связкой
сгибателей, расположенной ниже и кзади от медиальной лодыжки (см. рисунок).
Признак
Тинеля (перкуссия кзади от медиальной лодыжки) и турникетный тест
(надавливание
на связку сгибателей) считаются положительными, когда при их проведении
пациент предъявляет описанные в вопросе жалобы. Заболевание встречается
чаще у женщин и связано с травмой, переломом, вальгусной деформацией, увеличением
амплитуды движений в голеностопном суставе, воспалительным артритом (наблюдается
более чем у 25 % больных ревматоидным артритом), диабетом и профессиональными
факторами. Лечение состоит в назначении НПВС, местных инъекций кортикостероидов
и ношении ортопедической обуви. Хирургическое вмешательство показано при
неэффективности консервативной терапии.
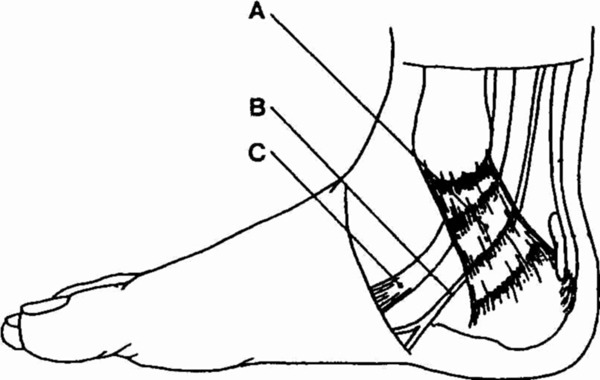
На рисунке показан ход заднего большеберцового
нерва (В) и сухожилия задней большеберцовой мышцы (С) ниже медиальной лодыжки
и под связкой сгибателей (А). (Иллюстрация Дебры Фогельгезанг.)
Избранная литература
Chang D. J., Paget S. A.
Neurologic complications of rheumatoid arthritis. Rheum. Dis. Clin. North
Am., 19: 955-973,1993.
Dawson D M Entrapment neuropathies
of the upper extremities N Engl J Med , 329 2013-2018,1993
Grabois M , Puentes J , Lidsky
M Tarsal tunnel syndrome m rheumatoid arthritis Arch Phys Med Rehabil,62
401-403,1981
Hadler N M Nerve entrapment
syndromes In McCarty D J , Koopman W J (eds) Arthritis and Allied Conditions,
12th ed Philadelphia, Lea & Febiger, 1993,1619-1624
Herbison G J , Teng С , Martin
J H et al Carpal tunnel syndrome m rheumatoid arthritis Am J Phys Med ,
52 68-74,1973
Katz J N , Larson M G , Sabra
A et al The carpal tunnel syndrome Diagnostic utility of the history and
physical examination findings Ann Intern Med, 112 321-327,1990
Nakano К К Entrapment neuropathies
and related disorders In Kelly W N, Harris E D Ruddy S , Sledge С В (eds)
Textbook of Rheumatology, 4th ed Philadelphia, W В Saunders, 1993,1712-1727
Nakano К К The entrapment
neuropathies of rheumatoid arthritis Orthop Clm North Am , 6 837-860,1975
Nashel D J Entrapment neuropathies
In KlippelJ H , Dieppe P A (eds) Rheumatology, 1st ed St Louis, Mosby,
5 191-1912,1994
Shuman S , Osterman L, Bora
F W Compression neuropathies Semm Neurol, 7 76-87,1987
ГЛАВА 69. СИНДРОМ
РЕФЛЕКТОРНОЙ СИМПАТИЧЕСКОЙ
ДИСТРОФИИ
David H. Collier, M D
1. Дайте определение рефлекторной
симпатической дистрофии (РСД).
Не существует общепринятого
определения Большинство определений включает четыре критерия
• Диффузная боль, обычно
неанатомического характера и часто довольно сильная
• Припухлость пораженной
конечности
• Нарушение функции в пораженной
области из-за боли и/или изменений в коже и костях
• Дисфункция вегетативной
нервной системы с признаками сосудодвигатель-ных реакций, включая снижение
или, реже, увеличение температуры кожи и влажность/потливость или сухость/шелушение
кожи
Некоторые определения включают
эффект снятия боли при симпатической блокаде Другие описывают РСД в контексте
симптомов и жалоб
2. Каковы классические
симптомы и жалобы при РСД?
• Боль и отечность конечности
•Трофические изменения на
той же конечности
— атрофия кожи или пигментные
изменения,
— гипертрихоз,
— гипергидроз,
— изменения ногтей
• Симптомы и жалобы, говорящие
о сосудистой дисфункции
• Боль и/или ограничение
амплитуды движений в плечевом суставе на ипсила-теральной стороне
• Наличие провоцирующих факторов,
например травмы, хирургического вмешательства, инфаркта миокарда, болезни
позвонковых дисков Боль часто описывается как жгучая и сильная Она обычно
распространяется на всю вовлеченную область, будь то кисть или стопа, хотя
может выявляться поражение любой другой части тела Как правило, отмечается
аллодиния, боль от слабых стимулов, таких как легкое касание или даже поглаживание
Также часто возникает гиперпатия — длительное ощущение боли после прекращения
болевой стимуляции Сосудодвигательная дисфункция обнаруживается появлением
синюшной и холодной на ощупь области (но изредка гиперемией и повышением
температуры кожи) вместе с необъяснимой потливостью (изредка сухостью и
шелушением) В процессе эволюции РСД могут развиться дистрофические изменения
кожи, такие как атрофия подкожной жировой клетчатки с блестящей, твердой,
лишенной волос кожей над ней На поздних стадиях заболевания можно отметить
появление контрактур на сги-бательной поверхности кисти, что приводит к
формированию "когтистой лапы" и нарушению функции кисти
3. Назовите некоторые
синонимы РСД.
|
|
|
|
|
Каузалгия
большая и малая Острая атрофия кости Атрофия Судека (Sudeck) Остеоатрофия
Судека Острый периферический топонейроз Травматический ангиоспазм Травматический
вазоспазм Посттравматический остеопороз Постинфарктная склеродактилия
|
Синдром
плеча-кисти Рефлекторная дистрофия Рефлекторная нейроваскулярная дистрофия
Рефлекторная симпатическая дистрофия Симпаталгия Алгодистрофия Алгонейродистрофия
Гиперпатическая боль Симпатически обусловленная боль Синдром сложной регионарной
боли
|
|
|
|
|
|
4. Кто такой Силас Вейр
Митчел (Silas Weir Mitchell)?
Сайлас Вейр Митчел был неврологом
и хирургом Армии США во время Гражданской войны Он работал в больнице Турнера
(Turner) в Филадельфии, куда поступали раненые с неврологическими повреждениями
В октябре 1864 г во время начала похода Шермана из Атланты к океану и осады
Гранта в Питерсбурге д-р Митчел и его двое коллег Джордж Морхаус (Morehouse)
и Уильям Кин (Keen) опубликовали ставший классическим труд "Огнестрельныеранения
и другие повреждения нервов" В этой книге содержится детальное описание
РСД Авторы считали, что возникновение синдрома связано с травмой даже при
отсутствии прямого повреждения нервного ствола и что данная патология имеет
суставную природу В 1867 г д-р Митчел ввел термин "каузалгия" (в переводе
с греч "жар" и "боль"), характеризующий этот синдром (опубликовано в журнале
"Записки санитарной комиссии США") Он считается "отцом" РСД в этой стране
5. Кто страдает РСД?
Мужчины и женщины подвержены
ему одинаково Если предрасполагающие факторы наблюдаются у лиц одного пола
чаще, чем у лиц другого пола (например, инфаркт миокарда у мужчин), то
это равенство нарушается Взрослые чаще болеют, чем дети
Самая высокая заболеваемость
зафиксирована среди 40-60-летних, при среднем возрасте пациентов 50 лет.
Статистики встречаемости у детей нет, так как заболевание остается у них
нераспознанным или расценивается как психическая патология. У детей РСД
протекает доброкачественно. В 75 % случаев существует явный предрасполагающий
фактор к развитию РСД.
6. Каковы факторы, предрасполагающие
к развитию РСД?
|
|
|
|
|
Провоцирующие
факторы
Травма Переломы Рваные раны
Краш-повреждения Контузии Растяжения сухожилия Иммобилизация (гипсовая)
Инфаркт миокарда Инсульты и другие повреждения ЦНС Плевро-легочные болезни
Хирургические вмешательства (особенно по поводу синдрома карпального канала
и невромы Мортона)
Предрасполагающие факторы
Сахарный диабет Гиперпаратиреоз
Гипертиреоз Множественный склероз
|
Химические
ожоги Электрические ожоги Постгерпетическая невралгия Патология шейного
отдела позвоночника Подкожные инъекции Лекарства (барбитураты) Злокачественные
новообразования Беременность Болезни периферических нервов Эмоциональный
стресс
Нейровегетативная дистония
Гипертриглицеридемия Алкоголизм Курение табака
|
|
|
|
|
|
7. Через какое время после
действия провоцирующего фактора, например травмы, у пациента может развиться
РСД?
РСД развивается в течение
дней или недель. Примерно в 80 % случаев заболевание проявляется в течение
3 мес от момента травмы, но во многих случаях РСД начинался спустя 6 мес.
8. Что такое синдром плечо-кисть?
Этот термин был введен д-ром
Отто Стейнброкером (Steinbrocker) в 1947 г. для описания сопутствующего
поражения плеча, наблюдаемого при РСД кисти. Отмечаются диффузная болезненность
ипсилатеральной кисти плечевого сустава, ограничение амплитуды движений
в нем во всех направлениях. Поражение иногда прогрессирует вплоть до адгезивного
капсулита.
9. Назовите стадии РСД.
Стейнброкер первым разделил
течение болезни на три стадии. Некоторые авторы
считают необходимым выделять
четвертую.
Стадия 1 (острая). Обычно
длится 3-6 мес после развития РСД и характеризуется:
— болью в конечности или
плече;
— припухлостью конечности;
— изменениями цвета конечности;
— болями при движении;
— ранним остеопорозом на
рентгенограмме.
Стадия 2 (дистрофическая).
Продолжается следующие 3-12 мес и характеризуется:
— болевым синдромом;
— переходом припухлости в
плотный отек;
— началом атрофии подкожной
клетчатки и мышц пораженной конечности;
— прогрессированием остеопороза.
Стадия 3 (атрофическая).
Классически ее начало описывается через 9-18 мес после возникновения РСД
и характеризуется следующими признаками:
— боль прежней интенсивности
или уменьшается;
— ткани конечности становятся
твердыми (жесткими);
— отечность трансформируется
в околосуставные утолщения;
— кожа становится гладкой,
глянцевой и как бы растянутой;
— появляется ломкость ногтей;
— остеопороз прогрессирует,
возникают патологические переломы. Стадия 4 (психологическая). У нелеченного
или неактивно леченного больного может развиться тяжелая депрессия, появиться
суицидные мысли и/или желание подвергнуться хирургическому лечению (что
приводит к усилению болей). Хотя разделение болезни на стадии полезно,
но иногда трудно классифицировать стадию у конкретного больного. Очень
часто 1-я и 2-я стадии сливаются или переходят одна в другую и обратно.
У некоторых пациентов болезнь может оставаться в одной стадии месяцы или
годы, в то время как у других быстро прогрессирует от 1-й до 4-й. Эффективность
лечения на ранних стадиях выше, чем на поздних.
10. Какие факторы могут поддерживать
течение заболевания через стадии? Ранние: дни-недели Промежуточные: месяцы
Поздние: годы
Анат. — анатомические факторы (повреждение,
с которым связано возникновение РСД); ПС — психологические факторы; Систем.
— системные факторы и сопутствующие заболевания, такие как сахарный диабет,
инсульт или инфаркт миокарда; Суд. — судебные факторы, подача иска за повреждение,
выплата компенсации работнику и другие формы получения вторичного дохода.
(Из: Amadio Р. С., Mackinnon S. E., Merrit W. H. et al. Reflex sympathetic
dystrophy syndrome: Consensus report of an ad hoc committee of American
Association for Hand Surgery on the definition of reflex sympathetic dystrophy
syndrome. Plast. Reconstr. Surg., 87: 371 -375, 1991; с разрешения.)
11. Опишите двустороннее
поражение при РСД.
Двустороннее поражение у
больных с РСД встречается, по данным разных авторов, в 18-100 % случаев
в зависимости от способа диагностики и используемых критериев. Применение
альгометра на пораженном суставе выявляет наличие патологии с обеих сторон
практически у всех больных, в то же время сцинтиграфия костей обнаруживает
двустороннее поражение только в 22 % случаев РСД. На стороне вторичного
поражения отмечается меньшее количество признаков и симптомов, чем на первично
пораженной стороне. Двустороннее поражение, как правило, симметрично, с
теми же вовлеченными областями, но на стороне вторичного поражения отмечается
неоднородный, пятнистый характер изменений
12. Имеются ли какие-нибудь
явные рентгенологические признаки РСД на рентгенограммах?
Характерная рентгенологическая
картина при РСД включает отек мягких тканей, пятнистое или крапчатое снижение
плотности кости (остеопения). Эти явления становятся очевидными при сравнении
рентгенограмм пораженной и контралатераль- \ ной сторон. Рентгенологическая
картина при РСД впервые была описана Судеком ' в 1900 г. и часто называется
атрофией
Судека.
Пятнистая остеопения облегчает по-1 становку диагноза, но она отмечается
менее чем у половины больных. ( Рентгенография с увеличением
помогает выявить пять видов резорбции кости
1. Истончение трабекулярной
зоны кости в области метафиза, что выглядит как лентовидный, пятнистый
или периартикулярный остеопороз.
2. Субпериостальная резорбция
кортикального слоя кости, выражающаяся неровностью, гофрированными краями
с наружной стороны диафиза.
3. Эндостальная резорбция
кости — неровные края эндооста и изменения толщи-, ны кортикального слоя
кости.
4. Внутрикортикальная резорбция
— чрезмерная исчерченность или наличие туннелей в кортикальном слое кости
параллельно ее продольной оси.
5. Субхондральные и околосуставные
эрозии, выявляемые как малые околосуставные участки снижения плотности
и внутрисуставные щели в субхондральной кости.
Рентгенография кистей рук РСД левой
руки Обратите внимание на периартикулярный остеопороз по сравнению с правой
рукой
43. Каковы признаки РСД
при проведении сцинтиграфии?
Результаты трехфазного сканирования
кости с использованием технеция-99т-пер-технетата отличаются в зависимости
от стадии болезни. На первой стадии отмечают возрастание скорости кровотока
и увеличение депонирования крови с ранней или задержанной гиперфиксацией
(в 80 % случаев обнаруживается патология). На второй стадии нормализуется
кровоток и депонирование крови, но сохраняется ранняя или задержанная гиперфиксация.
На этой стадии болезни обнаруживают патологию в 50 % случаев. На третьей
стадии болезни отмечают снижение кровотока и депонирования крови и у небольшого
числа пациентов имеется ранняя или задержанная гиперфиксация. Таким образом,
сцинтиграфия позволяет обнаружить патологию на ранних стадиях РСД, а с
прогрессированием болезни ее результаты становятся нормальными, что не
исключает диагноз РСД.
14. Как используется термография
для диагностики РСД?
Некоторые авторы считают,
что инфракрасная термография является наиболее чувствительным методом диагностики
РСД (90 % точности). Этот метод позволяет регистрировать изменения температуры
тела и малый температурный градиент различных участков кожи. Если при РСД
нарушается симпатическая иннервация, термограмма показывает теплые и холодные
участки, обычно по областям поражения. У большинства пациентов при РСД
отмечают снижение температуры подкожных тканей, хотя у некоторых бывает
и увеличение температуры. Другие авторы говорят о неспецифичности результатов
термографии. Сосудистые поражения, не относящиеся к аномалии симпатической
системы, также дают регионарную "холодность". Кроме того, гиперфункция
симпатической системы не является предпосылкой для постановки диагноза
РСД, и у больных может быть нормальный или субнормальный уровень симпатической
активности.
15. Обнаруживаются ли
при синовиальной биопсии типичные признаки РСД?
РСД — это артритическая проблема.
Пораженный сустав кажется более болезненным, чем окружающие его ткани.
Как было установлено, синовия при этом аномальна. К признакам РСД относят:
отек синовиальной ткани, пролиферацию и беспорядочное расположение синовиальных
выстилающих сустав клеток, пролиферацию капиллляров, фиброз глубоких синовиальных
слоев и, редко, инфильтрацию клетками хронического воспаления (главным
образом лимфоцитами).
16. Какова патофизиология
РСД? Спорный вопрос.
За прошедшие годы по-разному
объясняли причины специфических признаков РСД (например аллодинию, двустороннее
поражение). Симпатически обусловленную боль объясняли повреждением центрального
и периферического отделов симпатической нервной системы. Однако нет ни
одной общепринятой теории для описания РСД. В результате объединения различных
гипотез складывается следующая картина.
Афферентные нервы состоят
из А-волокон (а, (3, б) и С-волокон (полимодальные ноцицепторы).
А-волокна главным образом участвуют в проведении неболевой чувствительности
(за исключением А-6-волокон). С-волокна передают болевую им-пульсацию.
А-волокна миелинизированы, и сигнал, текущий по ним, движется значительно
быстрее, чем по немиелинизированным болевым волокнам.
Уолл и Мельцах (Wall, Melzach)
предложили теорию контрольных ворот, согласно которой клетки заднего
рога спинного мозга могут модулировать перенос сенсорной информации. Импульсы,
прошедшие через эти "ворота", определяют величину возбуждения "системы
действия", или спинальных вставочных нейронов. В определенных слоях (3
и 4) заднего рога содержатся различные типы волокон, которые проводят болевые
и неболевые стимулы к головному мозгу в зависимости от информации, поступающей
из периферической и центральной нервной системы. Считается, что стимулированные
А-волокна тормозят прохождение информации по
С-типу полигональных ноцицепторов,
до тех пор пока величина разрядов С-волокон не превысит порога проведения.
После этого болевая информация пройдет через "ворота" дальше. Данная система
функционирует таким образом, что обычное касание не воспринимается как
болевой раздражитель Под действием стимулов полигональные ноцицепторы выделяются
нейропептид (субстанция Р) вокруг рецептора в том месте, где началась болевая
стимуляция. Субстанция Р является противовоспалительным фактором и вызывает
высвобождение гистамина, миграцию нейтрофилов, вазодилатацию и повышение
проницаемости капилляров, выделение брадикинина, который, в свою очередь,
стимулирует выработку простагландинов. Таким образом, стимуляция болевых
волокон вызывает воспалительную реакцию
Повреждение афферентных нервов
может иметь два исхода. Миелинизирован-ные А-волокна не будут передавать
информацию в задний рог спинного мозга, не выполняя функцию тормозящего
нейрона. Немиелинизированные С-волокна ведут себя противоположным образом
Они спонтанно разряжаются импульсами, становясь чувствительными к определенным
химическим веществам, таким как норадре-налин симпатических волокон. Болевой
стимул проводится в задний рог Затем по проводящим путям болевые стимулы
проводятся в головной мозг Стимулируются симпатические волокна, высвобождающие
химические вещества, которые, в свою очередь, возбуждают полимодальные
ноцицепторы, что приводит к формированию РСД
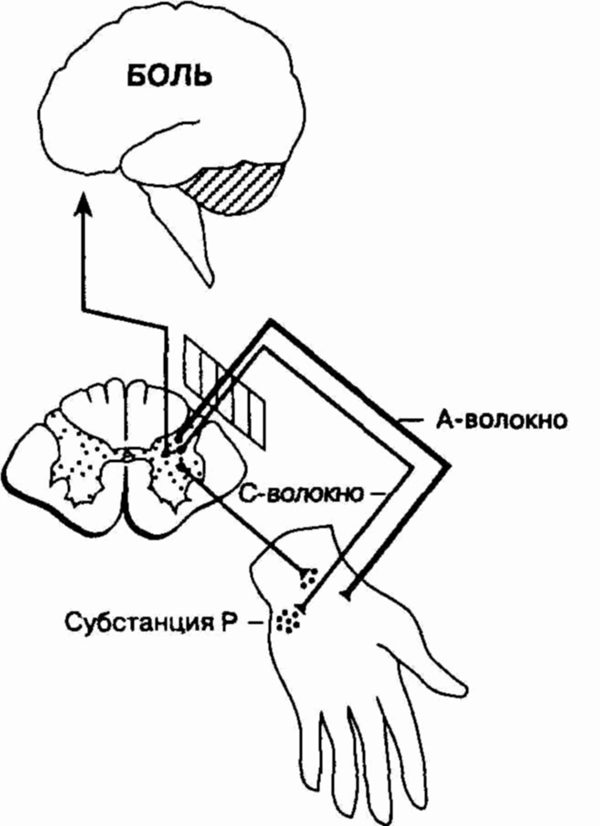
17. Опишите способы терапии
РСД.
Стимуляция тормозных нейронов
Физиотерапия
Массаж, отвлекающие средства
(горчичники) Ультразвук
Чрескожная стимуляция нервов
Стимулятор спинного мозга
Противовоспалительные средства
НПВС
Кеторолак при регионарной
внутривенной блокаде
Кортикостероиды Симпатическая
блокада
Лидокаин, мепивакаин, бупивакаин
и др. в симпатический ганглий
По Виру, в/в бретилиум, гуанетидин
или резерпин
Пероральные а- и р-адреноблокаторы
Празозин
Симпатэктомия Снижение концентрации
субстанции Р в периферических нервах
Капсаицин местно Другие средства
Трициклические антидепрессанты
Кальцитонин
Фенитоин
Карбамазепин
Блокаторы кальциевых каналов
Психологическая терапия
Эмоциональная поддержка
Оценка степени депрессии
и ее лечение психотерапией и лекарственными препаратами
Релаксация
Прекращение курения и употребления
алкоголя
Избранная литература
Amadio Р С , Mackmnon S Е
, Merntt W H et al Reflex sympathetic dystrophy syndrome Consensus report
of an ad hoc committee of the American Association for Hand Surgery on
the definition of reflex sympathetic dystrophy syndrome Plast Reconstr
Surg , 87 371-375,1991
Awerbuch M S Thermography
— Its current diagnostic status in musculoskeletal medicine Med J Aust,
154 441-444,1991
Demangeat J L, Constantmesco
A, Brunot В et al Three-phase bone scanning in reflex sympathetic dystrophy
of the hand J Nucl Med , 29 26-32, 1988
Genant H К, Kozm F, Bekerman
С et al The reflex sympathetic dystrophy syndrome A comprehensive analysis
using fine-detail radiography, photon absorptiometry, and bone and joint
scmtigraphy Radiology, 117 21-32,1975
Janig W , Stanton-Hicks M
(eds) Reflex Sympathetic Dystrophy A Reappraisal Seattle, IASP Press, 1996
Klemert H , Cole N M , Wayne
L et al Post-traumatic sympathetic dystrophy Orthop Clm North Am, 4 917-927,1973
KozmF Reflex sympathetic
dystrophy syndrome A review Clm Exp Rheumatol.lO 401-409, 1992
Kozm F, Genant H К, Bekerman
С, McCarty D J The reflex sympathetic dystrophy syndrome II Roentgenographic
and scmtigraphic evidence of bilaterahty and of penarticular accentuation
Am J Med , 60 332-338,1976
Kozm F, McCarty D J , Sims
J , Genant H The reflex sympathetic dystrophy syn лоте 1 Clinical and histologic
studies Evidence for bilaterality, response to corticosteroids and articular
involvement Am J Med , 60 321-331,1976
Kozm F , Ryan L M , Carerra
G F et al The reflex sympathetic dystrophy syndrome (RSDS) III Scintigraphic
studies, further evidence for the therapeutic efficacy of systemic corticosteroids,
and proposed diagnostic criteria Am J Med , 70 23-30, 1981
Pak Т J, Martin G M , MagnessJ
L, Kavanaugh G J Reflex sympathetic dystrophy Review of 140 cases Mmn Med
, 53 507-512,1970
Richards R L Causalgia A
centennial review Arch Neurol, 16 339-350, 1967
Silber Т J , Majd M Reflex
sympathetic dystrophy syndrome in children and adolescents Report of 18
cases and review of the literature Am J Dis Child, 142 1325-1330,1988
StembrockerO The shoulder-hand
syndrome Am J Med , 3 402-107,1947
Subbarao J , Stillwell G
К Reflex sympathetic dystrophy syndrome of the upper extremity Analysis
of total outcome of management of 125 cases Arch Phys Med Rehabil, 62 549-554,1981