ГЛАВА 39. КОЖНЫЕ ПРОЯВЛЕНИЯ СПИДа
1. Какое значение имеет появление
кожного заболевания в развитии ВИЧ- инфекции?
Кожные заболевания — частое
явление у ВИЧ-инфицированных пациентов. При обследовании 100 типичных амбулаторных
пациентов кожные заболевания были отмечены у 92 (92 %) человек.
Кожные заболевания могут быть также первым проявлением ВИЧ-инфекции и,
кроме того, указывать на ее присутствие своим необычно острым началом,
атипичной клинической картиной и повышенной резистентностью к лечению.
Помимо прочего, поражение кожи и слизистых может свидетельствовать о начальном
симптоме системного процесса, такого как инфекция или неоплазма у ВИЧ-инфицированных
пациентов.
2. Какие заболевания кожи чаще всего
сочетаются с ВИЧ-инфекцией?
Среди наиболее частых дерматозов,
обычно являющихся проявлением ВИЧ-инфекции, отмечаются себорейные дерматиты,
ксероз, бактериальные инфекции (например, вызванные золотистым стафилококком),
грибковые инфекции (например, кандидоз
кожи и слизистых (рта, глотки,
вульвы и влагалища), а также инфекции, вызванные дерматофитами (микоз стоп,
голеней, кистей рук, онихомикоз). Нередко обнаруживаются вирусные инфекции,
в т. ч. вызванные вирусами папилломы человека (остроконечная кондилома,
вульгарные и подошвенные бородавки), а также инфекции, вызванные вирусом
простого и опоясывающего лишая, контагиозного моллюска и вирусом Эпштейна-Барра
(волосатая лейкоплакия).
3. Обрисуйте спектр клинических заболеваний
кожи, связанных с ВИЧ-инфекцией. Кожные заболевания, наблюдаемые при ВИЧ-инфекции
Неопластические заболевания
Саркома Капоши
Лимфома
Плоскоклеточная карцинома
Базально-клеточная карцинома
Папулосквамозные заболевания
Себорейный дерматит
Ксероз/приобретенный ихтиоз
Вульгарный псориаз
Синдром Рейтера
Инфекции, вызванные вирусами
Вирусом папилломы человека
Контагиозный моллюск
Вирусом простого лишая
Вирусом опоясывающего лишая
Вирусом цитомегалии
Вирусом Эпштейна-Барра
Болезни, вызванные членистоногими
Чесотка
Инфекционные заболевания
Бактериальные
Инфекции, вызванные золотистым стафилококком
Сифилис
Бациллярный ангиоматоз
Грибковые
Кандидоз
Дерматомикоз
Криптококкоз
Гистоплазмоз
Разные
Эозинофильный фолликулит
Лекарственные сыпи
Гиперпигментация
Фотодерматиты
Зуд
4. Могут ли изменения кожи и слизистых
возникать в результате первичной ВИЧ-инфекции?
Да. Самое раннее кожное
проявление ВИЧ-инфекции — это экзантема, состоящая из отдельных эритематозных
пятен и папул, не превышающих 10 мм в диаметре. В основном они располагаются
на туловище, но могут локализоваться также на ладонях и ступнях. Поражения
иногда приобретают геморрагический характер. Экзантема при острой ВИЧ-инфекции
не отличается клинической или гистологической спецификой. Описанные изменения
на слизистой включают язвы в ротовой полости, области гениталий и анального
отверстия. Эти изменения сопровождаются острым лихорадочным состоянием.
5. Какой бактериальный возбудитель
наиболее часто встречается при ВИЧ-инфекции? Как он себя проявляет?
Staphylococcus aureus
—
наиболее частый возбудитель кожной инфекции у больных, пораженных ВИЧ.
Кожная инфекция, вызванная золотистым стафилококком, в большинстве случаев
представляет собой поверхностный фолликулит. Менее часто встречаются импетиго,
эктима, фурункулез, целлюлит, абсцессы и пиогенная гранулема. Кроме того,
S. aureus может инфицировать элементы первичных дерматозов, таких
как экзема, чесотка, герпетические язвы и саркому Капоши, или обсеменять
места введения внутривенных катетеров. Стафилококковая колонизация (носительство)
в носовой полости и промежностных и межпальцевых складках — известное явление
при ВИЧ-инфекции, что вполне может обусловливать повышение частоты кожных
инфекций.
6. Какое злокачественное заболевание
кожи наиболее характерно для ВИЧ-инфекции?
Саркома Капоши, или, точнее,
эпидемическая саркома Капоши. Ее частота снизилась с > 40 % у мужчин со
СПИДом в 1981 г. до < 20 % в 1989 г. Большинство случаев ее наблюдались
у мужчин-гомосексуалистов или бисексуалов с ВИЧ-инфекцией. Однако саркома
Капоши была отмечена и у мужчин-гомосексуалистов с отрицательной серологической
реакцией на ВИЧ.
7. Каковы клинические кожные проявления
эпидемической саркомы Капоши?
При эпидемической саркоме
Капоши наблюдаются широко распространенные симметрично расположенные и
быстро растущие пятна, узелки, бляшки и опухоли. Наиболее часто поражения
располагаются на туловище, конечностях, лице и в ротовой полости. Начальные
поражения состоят из эритематозных пятен или папул, которые иногда имеют
ореол, напоминающий кровоподтек. Поражения увеличиваются в различной степени
и приобретают овальную или удлиненную форму, в зависимости от направления
линий расщепления кожи. Поражения бывают разного цвета — от розового до
красного, пурпурного и коричневого и способны легко имитировать пурпуру,
гемангиомы, невусы, саркоидоз, вторичный сифилис, плоский лишай, базально-клеточную
карциному и меланому. Поражения могут характеризоваться изъязвлением, гиперкератозом
и геморрагией.
Вследствие отека не исключено
возникновение боли и изменение формы, особенно лица и нижних конечностей.
Также отмечается симптом Кебнера или формирование новых поражений на месте
травм. Иногда развивается и бактериальная инфекция. Элементы заболевания
по характеру проявления могут напоминать другие поражения (например, розовый
лишай), носить фолликулярную форму (см. рисунок) или располагаться в соответствии
с
дерматомами.
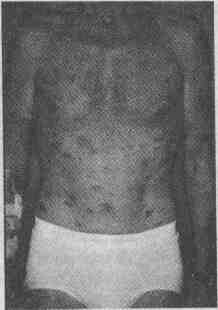
Саркома Капоши у пациента с положительными
тестами на ВИЧ. Множественные фиолетовые бляшки на теле располагаются по
направлению линий расщепления кожи и напоминают розовый лишай
8. Как лечить саркому Капоши?
Лечение локализованной саркомы
Капоши включает введение винбластина в очаг поражения, радиотерапию, криотерапию
жидким азотом и хирургическое удаление. Лечение более распространенной
формы заболевания состоит в применении а-интерферона, моно- или сочетанной
химиотерапии винбластином, винкристином, блеомицином или доксорубицином
(адриамицин).
9. Меняется ли течение сифилиса у
ВИЧ-инфицированных?
Хотя течение сифилиса у
большинства ВИЧ-инфицированных пациентов не отличается от обычного, иногда
оно имеет некоторые особенности:
• Изменение клинических
проявлений сифилиса, в т. ч. появление болезненности при обычно безболезненном
шанкре, обусловленное вторичной бактериальной инфекцией. У таких больных
может встречаться злокачественный сифилис (весьма редкое проявление вторичного
сифилиса) с полиморфными кожными поражениями (пустулы, узелки и язвы с
некротизирующим васкулитом)
• Изменения серологических
тестов на сифилис, связанные с уменьшением или отсутствием реакций на антитела,
включая неоднократные негативные результаты реагиновых проб и тестов на
трепонемальные антитела. Имеются также сообщения о серонегативном вторичном
сифилисе и об усилении образования антител. Указывалось и на утрату позитивной
реакции на антитела к бледной трепонеме
• Сочетанная инфекция с
другой болезнью, переданной половым путем
• Уменьшение латентного
периода с ускоренным развитием третичного сифилиса в течение нескольких
месяцев или лет
• Отсутствие реакции на
антибиотикотерапию с развитием рецидивов
10. Что такое волосатая лейкоплакия
ротовой полости?
Волосатая лейкоплакия ротовой
полости, являющаяся обычно предвестником развития СПИДа, как правило, наблюдается
у ВИЧ-инфицированных пациентов, но изредка встречается у неинфицированных
пациентов с подавленным иммунитетом после пересадки органов. Возникновение
ее обусловлено репликацией вируса Эпштейна-Барра в месте клинического поражения.
Волосатая лейкоплакия ротовой полости появляется в первую очередь на боковых
поверхностях языка в виде параллельных, вертикально ориентированных белых
бляшек, производящих впечатление сморщенных (см. рисунок). Иногда в процесс
вовлекаются нижняя и верхняя поверхности языка, слизистые щек и губ, а
также верхнего нёба. Налет этот не стирается при поскабливании (как при
кандидозе) и обычно не дает симптомов. Гистологически определяются паракератоз,
акантоз и баллонные клетки (койлоциты). Гибридизация in situ ДНК
вируса Эпштейна-Барра из соскобов с поражений или срезов ткани показывает
позитивное окрашивание ядер внутри эпителиальных клеток. Поражения лечатся
ацикловиром, зидовудином, подофиллином, третиноином или иссечением, но
не поддаются лечению препаратами против кандидоза.
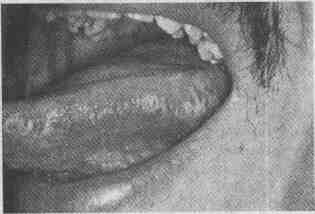
Волосатая лейкоплакия полости рта.
Вертикально ориентированные бляшки, производящие впечатление сморщенных,
на боковых поверхностях языка у ВИЧ-инфицированного пациента
11. Каким образом сифилис
увеличивает риск заражения ВИЧ?
Сифилитический шанкр сам
по себе служит источником передачи ВИЧ у ВИЧ-инфицированного человека.
Не инфицированный вирусом больной с язвой в области гениталий (например,
при первичном сифилисе) подвержен высокому риску заразиться ВИЧ при половом
контакте с инфицированным партнером.
12. Назовите 4 формы
кандидоза слизистых рта и глотки, наблюдаемые при ВИЧ-инфекции.
Кандидоз рта и глотки, указывающий
на прогрессирование СПИДа, проявляется в 4-х клинических формах:
Псевдомембранозная (молочница)
Эритематозная (атрофическая)
Гиперпластическая
Ангулярный хейлит (заеда)
Псевдомембранозный кандидоз
проявляется
в виде беловатого, похожего на крем или прессованный творог, налета в любом
месте полости рта и глотки. Пленки удаляются при соскабливании, оставляя
красноватую поверхность.
Эритематозный кандидоз
проявляется
в виде хорошо очерченных пятен эритемы на нёбе или верхней стороне языка.
Элементы эритематозного кандидоза на языке могут выглядеть гладкими, лишенными
сосочков.
Гиперпластический кандидоз
проявляется
в виде белого пленочного покрытия на спинке языка.
Ангулярный хейлит состоит
из эритемы, трещин и складок в углах рта. Одновременно могут существовать
две и более формы кандидоза.
13. Что собой представляет
развивающийся при ВИЧ-инфекции эозинофильный фолликулит?
Наблюдаемый при ВИЧ-инфекции
эозинофильный фолликулит — это хронический зудящий дерматоз неизвестной
этиологии, характеризующийся отдельными эритематозными, фолликулярными,
уртикарными папулами на голове, шее, туловище и верхних частях конечностей.
Посевы на бактериальную культуру безрезультатны, а сыпь не поддается лечению
противостафилококковыми препаратами. Он сопровождается эози-нофилией в
периферической крови, повышением уровня IgE и утяжелением ВИЧ-инфекции
(показатель CD4 < 250 клеток/мм3).
Гистопатологические находки
включают периваскулярный и перифолликулярный смешанный инфильтрат с меняющимся
количеством эозинофилов и межклеточным отеком устья фолликула или сальную
железу со смешанным инфильтратом. Лечение состоит в местном применении
сильнодействующих кортикостероидов, приеме антигистаминных препаратов и
итраконазола, БУ Ф-облучении.
14. Увеличивается ли
при ВИЧ-инфекции частота высыпаний, вызванных лекарствами?
Определенно, и особенно
при применении сульфаниламидов и амоксициллина клавуланата. Примерно у
половины ВИЧ-инфицированных больных с пневмониями, вызванными Pnevmocystis
carinii, в течение нескольких недель с момента начала лечения внутривенным
введением триметоприм-сульфаметоксазола, появлялась распространенная сыпь
в виде эритематозных пятнышек и папул. При ВИЧ-инфекции сульфаниламиды
обычно используются для профилактики и лечения пневмонии, вызванной P.
carinii, и токсоплазмоза ЦНС. Имеются сообщения и о более тяжелых реакциях
на лекарства в виде синдрома Стивенса-Джонсона и токсического эпидермального
некролиза.
15. Опишите клинические
признаки контагиозного моллюска у ВИЧ-инфицированных людей.
Контагиозный моллюск — инфекция,
вызванная поксовирусом,— наблюдается примерно у 8-18 % пациентов с симптомами
ВИЧ-инфекции и СПИДом. Хотя поражения, обусловленные контагиозным моллюском,
обычно представляют собой куполообразные телесного цвета вдавленные в центре
папулы, они также могут иметь необычный вид, поражать нетипичные места
и захватывать большую площадь. При ВИЧ-инфекции эти поражения появляются
преимущественно на лице, туловище, в складках и на ягодицах, а также в
области гениталий (см. рисунок). Нередко наблюдаются поражения и на нижней
части лица, где их распространению, вероятнее всего, способствует бритье.
Поражения могут быть большими (гигантский моллюск), напоминать рак кожи,
обычные бородавки и кератоакантомы и сливаться. Иногда центральное поражение
окружено хроническим дерматитом (Molluscum dermatitis). С усугублением
иммунных нарушений число поражений увеличивается, и они становятся диффузными.
Диссеминированный криптококкоз, гистоплазмоз и инфекция, вызванная Penicillium
mameffei, напоминают поражения кожи лица, вызванные контагиозным моллюском.
16. Как лечить контагиозный
моллюск?
Лечение включает криотерапию
жидким азотом, кюретаж, применение трихлоруксусной кислоты и третиноина,
местных средств против бородавок, удаление с помощью лазера. Лечение широко
распространенных поражений при далеко зашедшей ВИЧ-инфекции затруднено
по причине их многочисленности и склонности к рецидивам.
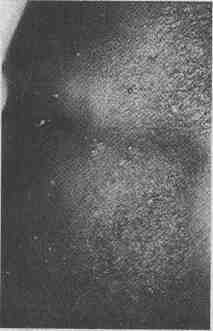
Контагиозный моллюск. Множественные
телесного цвета с вдавлениями в центре папулы на лице ВИЧ-инфицированного
больного
17. Увеличивается ли частота обычных
и остроконечных бородавок при ВИЧ-инфекции?
Частота инфекций, вызванных
вирусом папилломы человека, в т. ч. обычных бородавок и остроконечных кондилом,
увеличивается у зараженных ВИЧ. При утяжелении иммунодефицита поражения
становятся многочисленными, большими, сливающимися и резистентными к обычному
лечению. Остроконечные кондиломы появляются на гениталиях и в области анального
отверстия у пассивных гомосексуалистов. При ВИЧ-инфекции повышается частота
интраэпителиальной неоплазии в области ануса (у гомосексуалистов) и шейки
матки, связанной с заражением вирусом папилломы человека.
18. Что вызывает бациллярный ангиоматоз?
Бациллярный ангиоматоз вызывается
грамотрицательным возбудителем рода Bartonella (штаммы В. henselae
и
В. quintana) и по характеру напоминает риккетсиоз. Болезнь поражает
не только кожу, но и печень, селезенку, лимфатические узлы и кости. Кожные
поражения состоят из одиночных или множественных папул цветом от красного
до фиолетового, выглядящих как сосудистые образования, и узелков, напоминающих
гемангиому, пиогенную гранулему или саркому Капоши. Возбудитель обнаруживается
в биоптате при обработке его краской Уортина-Старри. Замечена связь между
развитием бациллярного ангиоматоза у людей и повреждениями кожи кошками,
у которых в крови присутствует R. henselae. Лечение проводится эритромицином
и доксициклином.
19. Как у ВИЧ-инфицированных людей
протекает инфекция, вызванная вирусом ветряной оспы?
Первичная инфекция, вызванная
вирусом ветряной оспы, у таких пациентов может сопровождаться осложнениями
в виде воспаления легких, энцефалита, гепатита, обильных высыпаний и даже
приводить к смерти. Кроме того, у ВИЧ-инфицированных чаще наблюдается пробуждение
скрытой инфекции, вызванной возбудителем опоясывающего лишая, которая проявляется
типичным высыпанием на отдельном участке в зоне иннервации, а в случаях
выраженного угнетения иммунитета захватывает несколько зон иннервации или
становится диссеминированной. Высыпания могут быть везикулобуллезными,
геморрагическими, некротическими, напоминать оспенные и сильно болеть.
Не исключено возникновение хронических, бородавчатых и экхимозных поражений,
проявляющихся в виде бородавчатых узлов с явлениями гиперкератоза и некротическими
изъязвлениями.
20. Наблюдаются ли у ВИЧ-инфицированных
дерматозы, обусловленные повышенной светочувствительностью?
Были описаны различные виды
таких дерматозов у ВИЧ-инфицированных. Они включали позднюю кожную порфирию,
хронический актинический дерматит и реакцию на свет в виде лихеноидных
высыпаний. Повышенная светочувствительность может быть первым признаком
ВИЧ-инфекции.
В большинстве случаев поздняя
кожная порфирия при ВИЧ-инфекции является приобретенной и часто связана
с перенесенными гепатитами В и С (по данным анамнеза или серологических
реакций), повышенным уровнем трансаминаз и злоупотреблением алкоголем.
Болезнь проявляется пузырями, эрозиями, расчесами, образованием корок и
повышенной ранимостью кожи на лице и тыльных поверхностях кистей. Лихеноидные
высыпания как реакция на свет при ВИЧ-инфекции чаще наблюдаются у чернокожих
больных в поздней стадии инфекции и, вероятно, связаны с применением фотосенсибилизирующих
лекарств. Вначале у пациентов появляются зудящие фиолетовые бляшки на лице,
шее, плечах, тыльных поверхностях кистей, которые иногда переходят и на
укрытые от солнца участки. Гистологическая картина напоминает лихеноидную
лекарственную сыпь или гипертрофический плоский лишай, а в ряде случаев
— блестящий лишай. Больной может получить облегчение или избавиться от
высыпаний, прекратив прием фотосенсибилизирующего лекарства и обеспечив
себе защиту от солнца.
Хронический актинический
дерматит был описан у пациентов с выраженным подавлением иммунитета. Он
представляет собой хронический зудящий и идиопатический экзематозный дерматит
открытых участков тела. Тесты на светочувствительность отмечают усиленную
реакцию на УФ-В. Гистологически отмечаются экзематозные, лимфомоподобные
и псориазиформные изменения.