ГЛАВА 4. БОЛИ В ГРУДНОЙ КЛЕТКЕ,
ВЫЗВАННЫЕ ЗАБОЛЕВАНИЯМИ ПИЩЕВОДА
1. В каких случаях врач
может заподозрить, что боли в грудной клетке вызваны заболеваниями пищевода?
В развитых странах ишемическая
болезнь сердца является очень распространенным заболеванием. В США ежегодно
у 1,5 млн человек развивается инфаркт миокарда, на долю которого приходится
25 % всех смертельных исходов. Болезни пищевода также распространены достаточно
широко. Однако боли в грудной клетке, обусловленные заболеваниями пищевода,
редко являются опасными для жизни и не требуют немедленной диагностики.
Поэтому в первую очередь у пациентов с болями в груди необходимо исключить
ишемическую болезнь сердца.
Отсутствие изменений на
электрокардиограмме во время болевого приступа может в какой-то мере успокоить
врача. Но в случае тяжелых болевых приступов пациента необходимо госпитализировать.
В стационаре ему проводят серийные записи ЭКГ и определяют уровень кардиоспецифических
ферментов. Дальнейшие исследования, назначаемые по окончании острого периода,
включают тест с физической нагрузкой, тест с физической нагрузкой с таллием
или коронарографию. Поскольку тест с физической нагрузкой дает ложноположительные
результаты в 34 % случаев, лишь два последних метода позволяют с уверенностью
исключить ишемическую болезнь сердца. На данной стадии обследования можно
связать боль в грудной клетке с заболеваниями пищевода. Концепция пищеводного
генеза болей в грудной клетке не нова. 100 лет назад Уильям Ослер (William
Osier) высказал предположение, что спазм пищевода — одна из причин возникновения
болей в грудной клетке у солдат во время войны.
2. Означает ли исключение ишемической
болезни сердца все заболевания сердца?
Конечно нет. У пациентов
с болями в грудной клетке могут выявляться поражения сердца, не связанные
с ишемической болезнью, например пролапс митрального клапана и стенокардия,
обусловленная микроциркуляторными нарушениями. Для исключения пролапса
митрального клапана требуется проведение эхокардиографии, в то время как
для исключения поражения микрососудов миокарда необходимо выполнить достаточно
сложное исследование, заключающееся в измерении сопротивления коронарных
артерий во время стимуляции эргоновином и быстрых сокращений предсердий.
Однако некоторые исследования
позволяют предположить, что болевой синдром возникает у пациентов с пролапсом
митрального клапана и поражением микроциркуляторного русла миокарда не
чаще, чем в остальной популяции; поэтому вопрос, является ли эта патология
причиной развития болей, остается открытым. Даже если эти заболевания и
приводят к возникновению болей в груди, механизм его не ясен. Более того,
прогноз при данных заболеваниях благоприятен, а смертность не превышает
таковую в остальной популяции. И наконец, сочетание вышеуказанной патологии
с нарушением двигательной функции пищевода предполагает наличие у этих
заболеваний общей причины — либо генерализованного дефекта гладкой мускулатуры,
либо повышения висцеральной ноцицепции. Вот почему целесообразно в первую
очередь проводить исследования, направленные на выявление заболеваний пищевода,
которые более широко распространены и лучше поддаются лечению.
3. Помогает ли сбор анамнеза в проведении
дифференциальной диагностики болей в грудной клетке, обусловленных заболеваниями
пищевода и сердца?
И да, и нет. Острая боль,
локализованная в одной точке — в пятом межреберье по среднеключичной линии,
возникающая у женщин старше 20 лет, вряд ли связана с ишемической болезнью
сердца. Некоторые особенности течения заболевания позволяют четко разграничить
причины болевого синдрома. Однако во многих исследованиях есть указания
на общность клинических проявлений при различных заболеваниях; поэтому
нельзя ставить диагноз, основываясь только на симптомах. Описание болевого
приступа некоторыми пациентами с установленным поражением пищевода и отсутствием
заболеваний сердца точно имитирует классическое описание приступа стенокардии,
включая боли при физической нагрузке. По результатам одного исследования
(Бельгия), у 25 % пациентов с диагнозом ишемическая болезнь сердца, поставленным
на основании клинической картины и наблюдавшихся у кардиологов, были обнаружены
абсолютно нормальные коронарограммы. У половины этих пациентов причиной
болей могут быть заболевания пищевода, которые необходимо диагностировать.
4. Назовите причины болей в грудной
клетке, не обусловленных заболеваниями сердца. Как часто они встречаются?
Желудочно-пищеводный рефлюкс
относится к наиболее частым причинам возникновения болей в грудной клетке,
связанных с поражением пищевода. (По данным большинства исследований, более
чем в 50 % случаев боли в грудной клетке неясного генеза обусловлены именно
желудочно-пищеводным рефлюксом.) Нарушение двигательной функции пищевода
диагностируется более чем у 25-30 % пациентов с болями в груди. Из оставшихся
20-30 % пациентов у одной трети до половины возникновение боли может быть
объяснено поражениями костно-мышечного аппарата, такими как остеохондрит
(синдром Тьетца [Tietze]), и патологией грудной стенки. Как будет указано
ниже, расстройства психики (как независимые или сопутствующие причины)
также следует учитывать в дифференциальной диагностике. В частности, в
качестве причины развития болевого синдрома могут выступать панические
состояния.

На диаграмме представлены различные
причины болей в грудной клетке неясного генеза и их процентное соотношение
5. Поскольку желудочно-пищеводный рефлюкс
является частой причиной болей в грудной клетке неясного генеза, следует
ли у таких пациентов проводить терапевтический тест, направленный на снижение
кислотности желудочного сока?
Данный терапевтический тест
относительно недорог, легко выполним и позволяет избежать дальнейших исследований.
Однако при этом необходимо применять адекватные дозы соответствующих препаратов.
В настоящее время рекомендуется назначать омепразол по 20 мг 2 раза в день
или лансопразол по 30 мг 2 раза в день в течение 4-8 недель. Тест может
давать как ложноположительные, так и ложноотрицательные результаты. В недавно
опубликованных работах описана невосприимчивость некоторых пациентов к
омепразолу, применяемому в рекомендованных дозах, что приводило к сокращению
секреции соляной кислоты. Высказывается предположение, что у таких пациентов
желудочно-пищеводный рефлюкс не является причиной болевого синдрома. Однако
окончательный вывод невозможен без проведения амбулаторного мониторирования
рН содержимого желудка и пищевода на фоне приема омепразола. Ложноположительный
результат может возникать при плацебо-эффекте, особенно у пациентов с болью
в грудной клетке неясного генеза. В одном исследовании плацебо-эффект был
отмечен у 36 % больных с предполагаемым пищеводным генезом болей.
6. Какое исследование пищевода наиболее
информативно?
Желудочно-пищеводный рефлюкс
— самая частая причина возникновения болей в грудной клетке неясного генеза,
поэтому данный диагноз следует предполагать в первую очередь. Мониторинговое
определение рН содержимого пищевода в амбулаторных условиях является наиболее
информативным исследованием в диагностике желудочно-пищеводного рефлюкса
и тестом, который чаще всего дает положительный результат у пациентов с
болями в грудной клетке неясного генеза. По указанным выше причинам проведение
данного исследования обосновано даже в том случае, когда тест с препаратами,
снижающими кислотность желудочного сока, оказался отрицательным.
Если при амбулаторном мониторировании
выявляется отклонение рН пищевода от нормы (в частности, снижение), выполняется
эзофагогастродуоденоскопия (ЭГДС), позволяющая исключить более тяжелые
последствия желудочно-пищеводного рефлюкса, такие как эзофагит и пищевод
Барретта. Выполнение ЭГДС показано в тех случаях, когда общая кислотность
в пищеводе за 24-часовой период превышает норму на 10 % или даже при небольшом
повышении уровня базальной секреции. Если амбулаторное мониторирование
рН содержимого пищевода дало отрицательный результат, проводится исследование,
направленное на выявление нарушений двигательной активности пищевода.
Боли в грудной клетке неясного
генеза > Исключение заболеваний сердца (поражения сосудов эпикарда) > Исследование
с препаратами, подавляющими секрецию соляной кислоты > Мониторирование
рН пищевода* > Базальная манометрия и провоцирующие тесты > (Бернстайна,
с эдрофонием, баллонная дилатация пищевода) > Обсуждение других возможных
причин
*Выполнение ЭГДС показано в случае обнаружения
признаков выраженного рефлюкса желудочного содержимого в пищевод при мониторировании
рН пищевода (см. текст).
Описаны и другие, более
редкие причины возникновения болей в грудной клетке, такие как заболевания
желчевыводящих путей и язвенная болезнь желудка или двенадцатиперстной
кишки. Поэтому необходимо проведение дальнейших исследований пищеварительного
тракта, включая ультразвуковое сканирование органов брюшной полости, особенно
если в анамнезе пациента имеются сведения, позволяющие предположить эти
диагнозы.
7. Каким образом проводится
мониторинговое исследование рН пищевода?
Мониторинговое исследование
рН пищевода проводится утром натощак. Уровень кислотности определяется
с помощью внутрипищеводного стеклянного или сурьмяного электрода. Обычно
электрод помещают на 5 см выше верхнего края нижнего пищеводного сфинктера
(как было ранее описано для манометрии пищевода). Сурьмяный электрод более
тонкий (его диаметр составляет 2 мм), однако требует применения эталонного
(контрольного) серебряного или из хлорида серебра электрода (так называемого
электрода сравнения), прикладываемого к грудной клетке пациента. Основной
электрод вводят интраназально. Уровень рН пищевода определяют как минимум
в течение 16 часов. Пациент может придерживаться обычного режима дня. Данные
исследования фиксируются в портативном датчике с "маркерными" кнопочками,
что позволяет пациенту отмечать время приема пищи, отдыха в положении лежа
и появления симптомов. В дневнике пациента также указывается время, когда
происходили те или иные события. Вся информация заносится на следующий
день в компьютер и анализируется как визуально, так и при помощи специальных
методов компьютерной обработки.
8. Какие изменения могут
обнаруживаться при мониторировании рН пищевода?
Анализ результатов исследования
включает в себя продолжительность кислотной экспозиции, т. е. контакта
слизистой оболочки пищевода с кислым желудочным содержимым (например, длительность
периода, когда рН пищевода < 4), и ее связь с возникновением
симптомов. Объективно диагноз желудочно-пищеводного рефлюкса ставят в тех
случаях, когда рН в нижних отделах пищевода снижен во время всего исследования
или если в положениях стоя и лежа кислотная экспозиция превышает 95 % от
нормальных величин. По данным нашего исследования, время, в течение которого
регистрируется рН < 4, не должно превышать 4,2 % от общего времени исследования,
6,3 % — от времени, проведенного в вертикальном положении, и 1,2 % — от
времени, проведенного в положении лежа.
Хотя известно, что при определенной
степени рефлюкса кислого желудочного содержимого в пищевод у пациента могут
появляться характерные клинические симптомы, они не являются доказательством
наличия желудочно-пищеводного рефлюкса. По этой причине оценка симптомов
во время проведения исследования далеко не однозначна. Если возникновение
всех клинических симптомов по времени соответствует эпизодам рефлюкса кислого
желудочного содержимого в пищевод, то диагноз желудочно-пищеводного рефлюкса
можно ставить даже в том случае, когда абсолютное значение кислотной экспозиции
не превышает 95 % от нормы. Отсутствие корреляции между эпизодами рефлюкса
и возникновением клинических симптомов свидетельствует не в пользу диагноза
желудочно-пищеводного рефлюкса. Ситуация представляется более сложной,
когда с эпизодами рефлюкса кислого желудочного содержимого в пищевод совпадают
по времени только некоторые клинические симптомы. Для количественной оценки
связи рефлюкса с возникновением симптомов используются различные так называемые
"индексы симптомов". Простейший индекс представляет собой соотношение общего
числа симптомов и симптомов, возникающих во время кислотного рефлюкса.
Индекс симптома = Число симптомов,
возникающих во время рефлюкса / Общее число симптомов во время мониторирования
рН пищевода
Если величина индекса составляет
50 % и более (т. е. если во время эпизода рефлюкса возникают два из четырех
симптомов), тест считается положительным. Подход к лечению рефлюксиндуцированной
боли в грудной клетке не отличается от такового при установленном желудочно-пищеводном
рефлюксе (см. гл. 2).
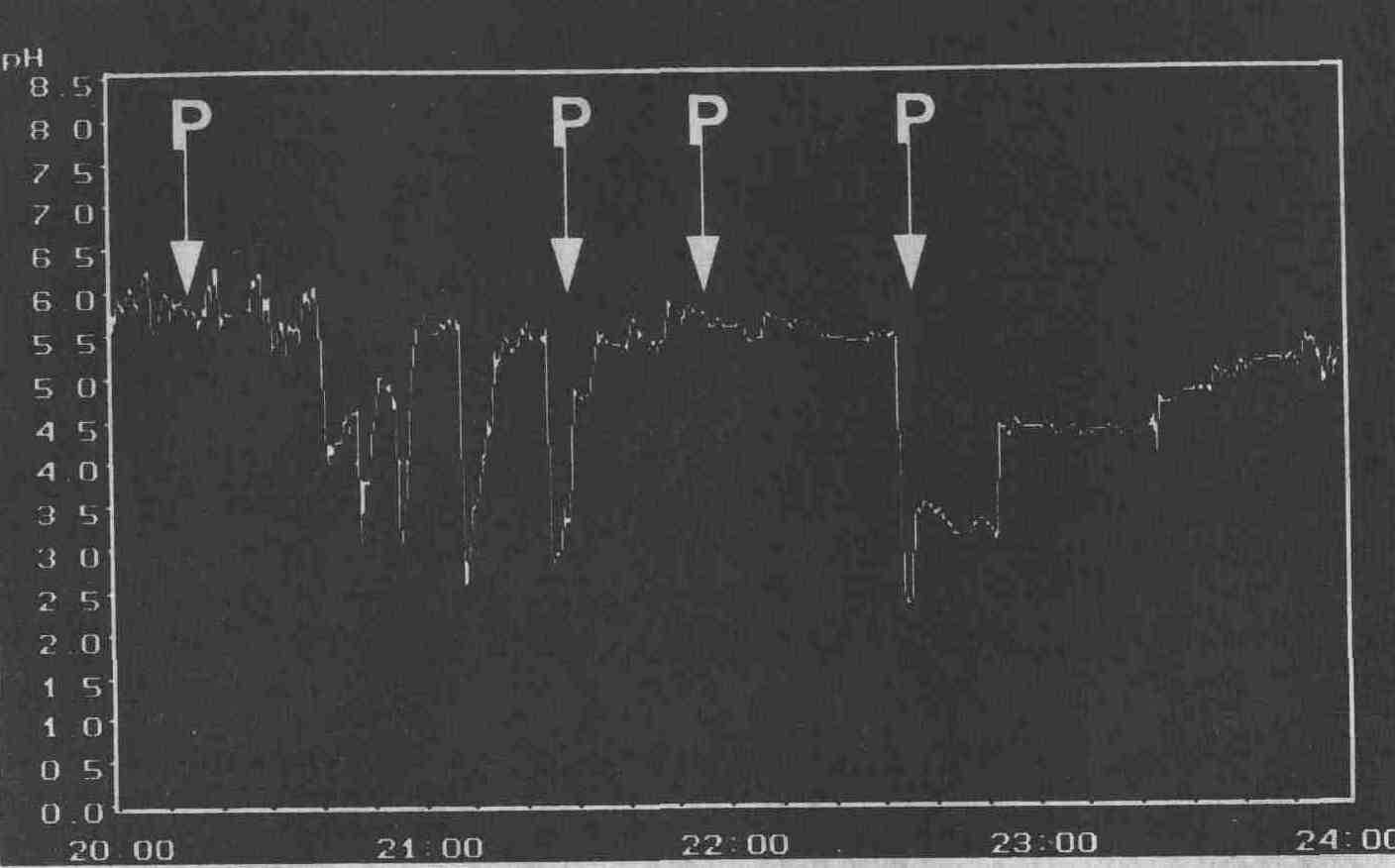
Результат, полученный при 4-часовом
мониторировании рН пищевода. В течение этого периода 2 из 4 симптомов (Р)
появлялись одновременно с эпизодами кислотного рефлюкса; индекс симптомов
составил 2/4, 50 %
9. Какие нарушения двигательной
функции пищевода выявляются у пациентов, страдающих от болей в грудной
клетке, в случае исключения диагноза желудочно-пищеводного рефлюкса?
Нарушения двигательной функции
пищевода являются причиной развития болевого синдрома у 25-30 % пациентов
с болями в грудной клетке неясного генеза. Их можно подразделить на следующие
типы:
Пищевод "щелкунчика"
— наиболее часто выявляемая патология при манометрии пищевода. Заболевание
получило столь своеобразное название в связи с тем, что во время перистальтики
пищевода давление в нем достигает очень высоких значений. Диагноз ставится
в том случае, если средняя амплитуда перистальтических волн в дистальных
отделах пищевода превышает 180 мм рт. ст. в течение 10 актов глотания (при
проглатывании жидкости). ,
Неспецифические нарушения
двигательной активности пищевода — это второе по частоте изменение,
выявляемое при манометрии пищевода. При данном заболевании у пациентов
регистрируются слабые перистальтические волны, плохо проталкивающие пищевой
комок в желудок.
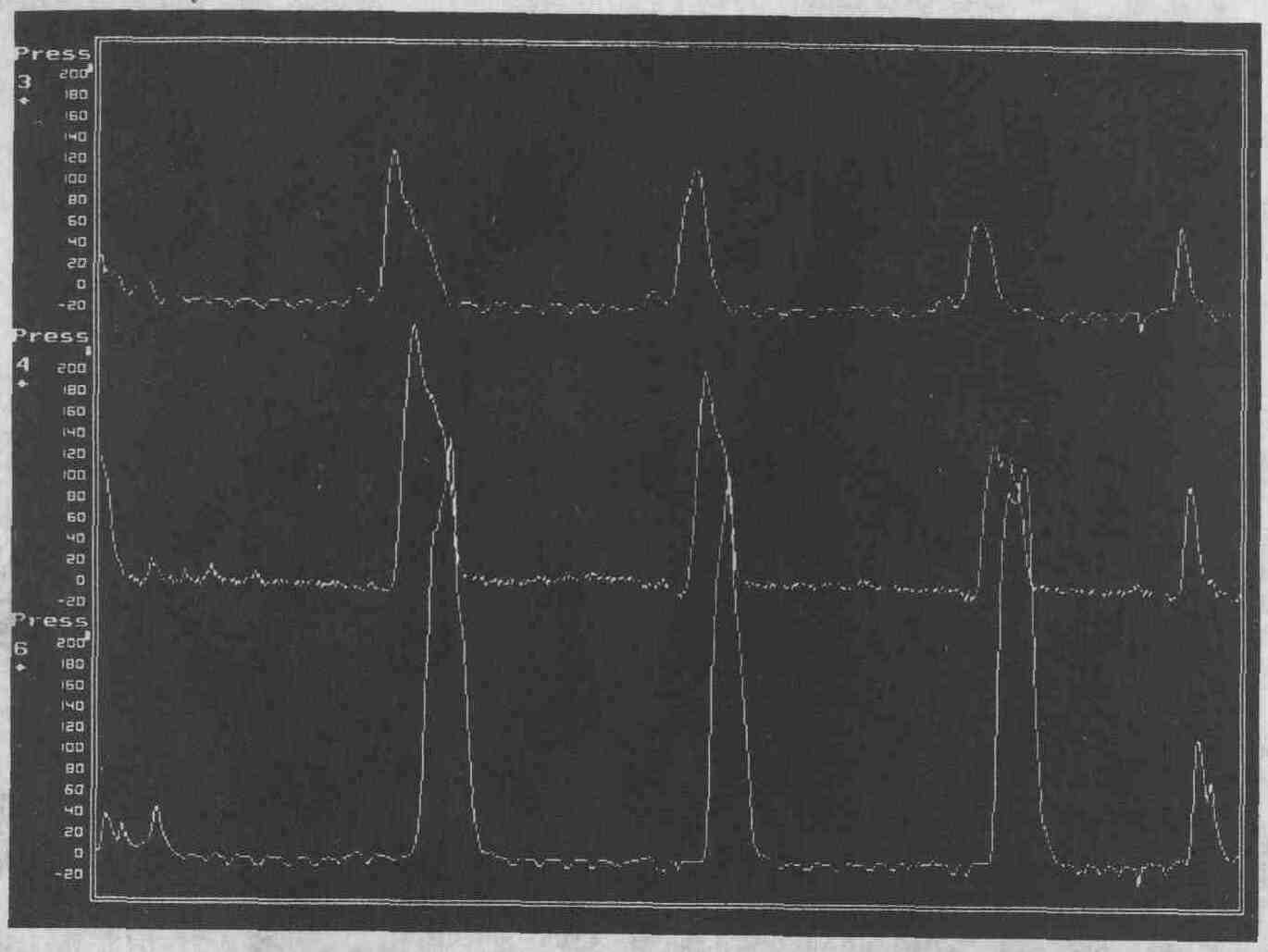
Пищевод "щелкунчика". Средняя величина
амплитуды перистальтических волн у данной пациентки составляет 250 мм рт.
ст. Она испытывает боль почти при каждом акте глотания
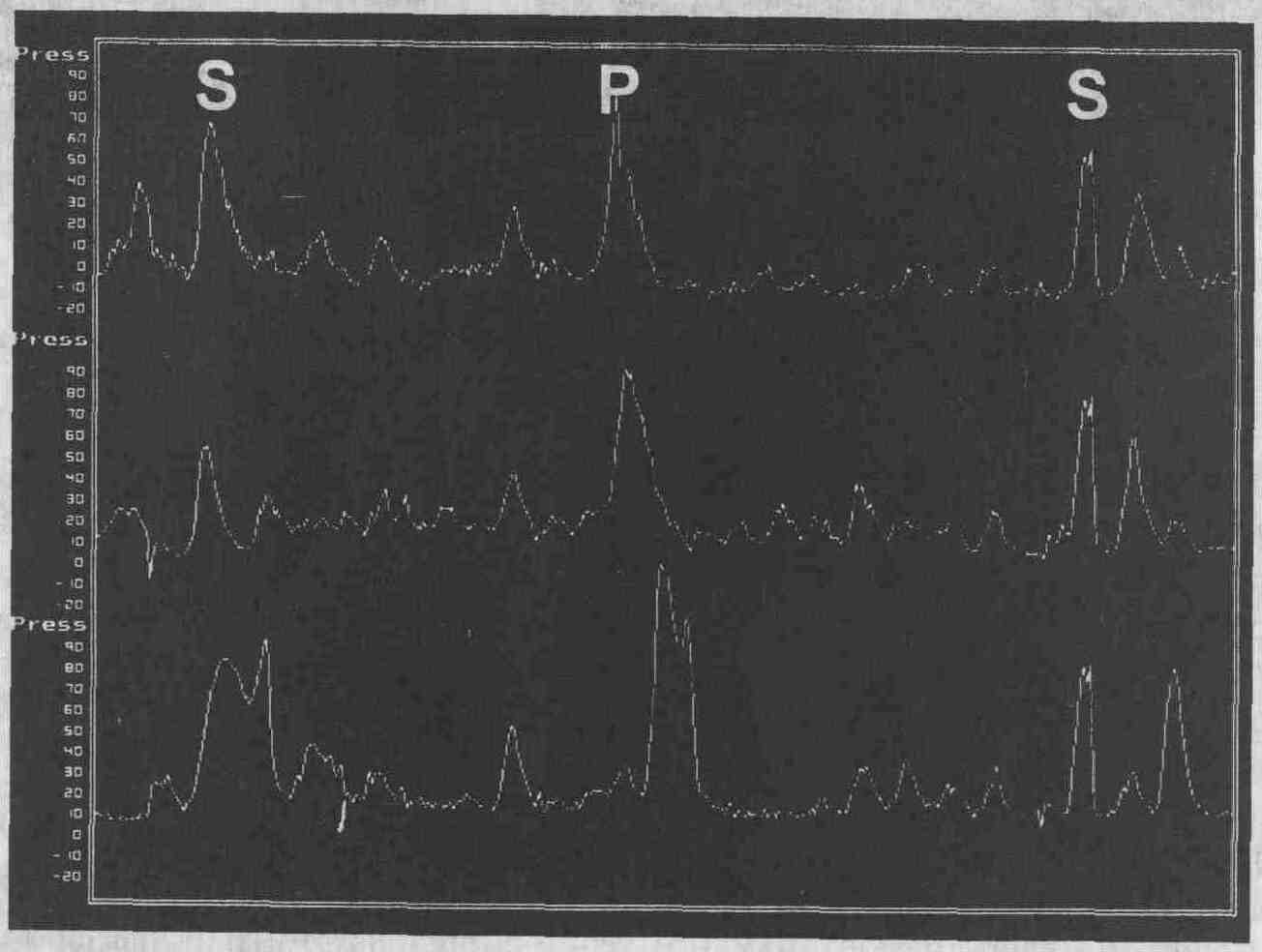
Диффузный спазм пищевода. В ответ на
глотание воды возникают как сочетанные (S), так и перистальтические (Р)
сокращения
Диффузный спазм пищевода
диагностируется в том случае, когда как минимум при 2-10 актах глотания
воды вместо нормальной перистальтики возникает одновременное сокращение
многих мышечных волокон. При этом иногда регистрируются и другие нарушения,
например множественные (многопиковые) или пролонгированные мышечные сокращения.
Данный механизм нарушения двигательной активности пищевода предполагается
часто, однако при манометрии пищевода регистрируется лишь у 10 % пациентов
с болями в грудной клетке.
Патологически высокий
уровень базального давления нижнего пищеводного сфинктера также может
быть связан с возникновением болей в грудной клетке. Ахалазия пищевода
иногда проявляется болями в грудной клетке. (См. об этом подробно в
гл. 5.) Относительная частота выявления всех вышеуказанных изменений проиллюстрирована
на диаграмме.
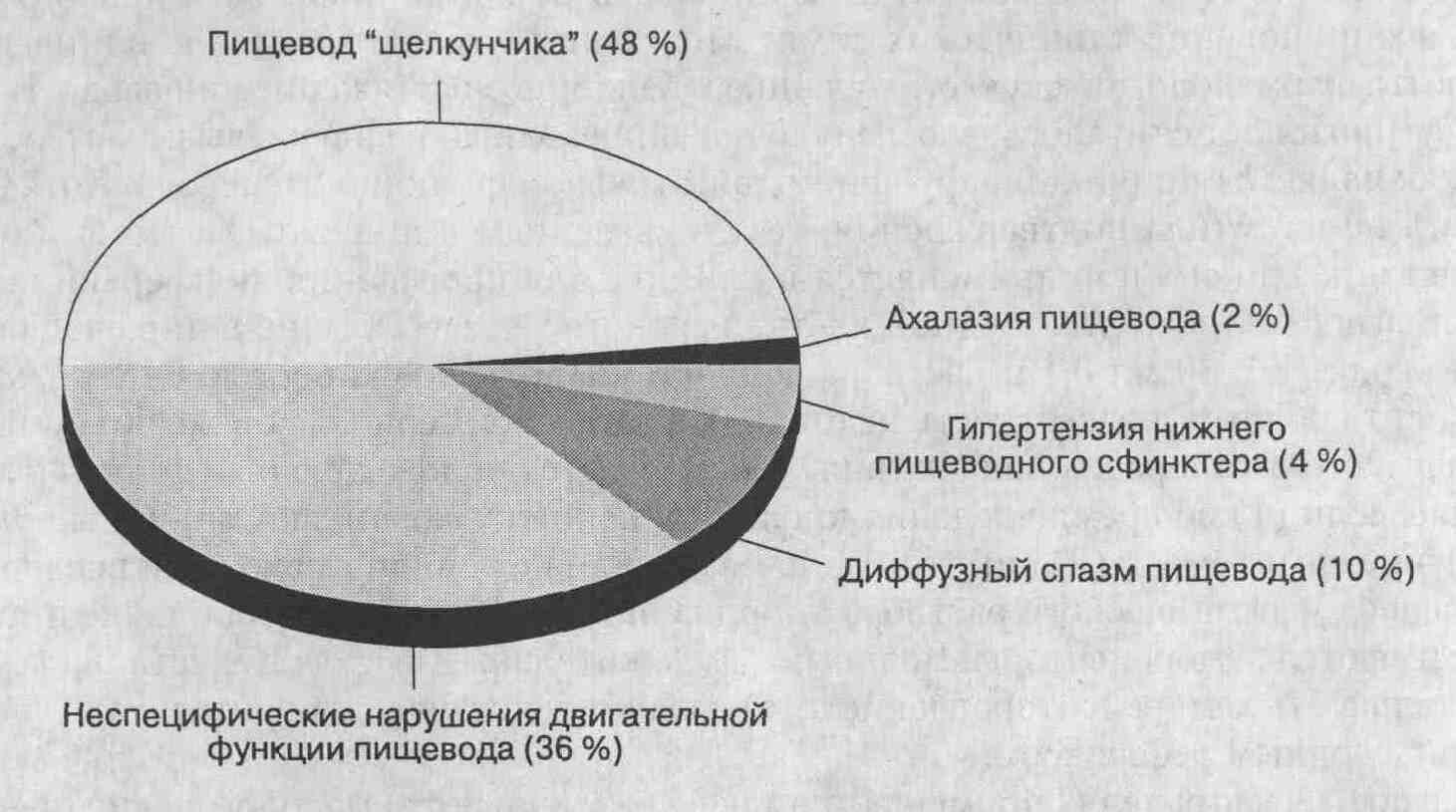
Возможные диагнозы у пациентов с нарушениями
двигательной функции пищевода, приводящие к возникновению болей в грудной
клетке.
10. Какова связь между
нарушениями двигательной функции пищевода и болями в грудной клетке?
Механизмы, которые приводят
к возникновению болей в грудной клетке при нарушениях двигательной функции
пищевода, в настоящее время недостаточно понятны. Доказано, что в слизистой
оболочке и подслизистом слое пищевода имеются специфические механорецепторы.
Патологические сокращения стенки пищевода способны раздражать эти рецепторы
и вызывать боль. Кроме того, стимуляция рецепторов может происходить при
растяжении стенок пищевода вследствие нарушения расслабления нижнего пищеводного
сфинктера или скопления пищевых масс в пищеводе. Еще одна возможная причина
возникновения болей — изменение порога чувствительности пищевода, которое
как бы "настраивает" пациента на изменение пищеводного давления. Последний
механизм заключается в том, что растяжение стенок пищевода неблагоприятно
отражается на его кровоснабжении, приводя к развитию ишемии мышц. Однако
пищевод хорошо кровоснабжается, и длительность его сокращений явно недостаточна
для развития ишемии. Возможно, нарушения двигательной активности пищевода
не являются причиной возникновения болевого синдрома. Можно предположить,
что имеет место эпифеномен — другое, неизвестное заболевание, которое и
вызывает боли в грудной клетке.
11. Что такое пищеводные провокационные
тесты?
При наличии желудочно-пищеводного
рефлюкса выявление нарушений двигательной активности пищевода вовсе не
доказывает, что именно они составляют причину болей. Иногда во время выполнения
плановой манометрии пищевода у пациентов наблюдаются боли, связанные с
патологическими сокращениями пищевода. Однако в большинстве случаев заболевание
никак клинически не проявляется. Существуют дополнительные меры, аналогичные
тесту с физической нагрузкой в кардиологии, которые позволяют стимулировать
функции пищевода и провоцировать возникновение клинических симптомов. Они
включают введение в пищевод кислоты, фармакологическую стимуляцию и баллонное
растяжение пищевода. В течение многих лет считалось, что желудочно-пищеводный
рефлюкс вызывает боль, так как является причиной нарушений двигательной
функции пищевода. Хотя эта теория не получила подтверждения, тест с введением
в пищевод кислоты (тест Бернстайна) до сих пор применяется в клинике для
проведения дифференциальной диагностики болей в грудной клетке неясного
генеза. Обычно в пищевод сначала вводят 60-80 мл 0,1 н раствора соляной
кислоты со скоростью 6-8 мл/мин (пациента об этом в известность не ставят),
а затем примерно такой же объем изотонического раствора хлорида натрия.
Тест считается положительным только в том случае, если (1) во время введения
кислоты у пациента возникают типичные клинические симптомы и (2) симптомы
исчезают или не рецидивируют при введении в пищевод изотонического раствора
хлорида натрия. В слизистой оболочке пищевода имеются хеморецепторы. Больных
с положительным тестом Бернстайна (чувствительность хеморецепторов к кислоте)
следует лечить как пациентов с желудочно-пищеводным рефлюксом.
В диагностических целях
применяются также различные фармакологичекие препараты, стимулирующие функции
гладких мышц пищевода. В настоящее время для этой цели используется ингибитор
холинэстеразы эдрофоний (80 мкг/кг внутривенно). После введения эдрофония
даже у совершенно здоровых людей развивается ответная реакция гладких мышц
стенки пищевода: резко увеличиваются амплитуда и продолжительность перистальтических
волн во время акта глотания. Тест считается положительным только в том
случае, если в момент его проведения у пациента развивается типичный болевой
приступ.
Внутрипищеводная баллонная
дилатация представляет собой дозированное растяжение стенок пищевода постепенно
увеличивающимся в размерах баллоном до момента появления болей или достижения
предполагаемого максимального объема. Тест специфичен; механизм возникновения
болей не отличается от такового при нарушении двигательной функции пищевода.
Тест считается положительным, если у пациента наблюдается типичный болевой
приступ при достижении такого объема баллона, который не вызывает неприятных
ощущений у здоровых людей. Баллонная дилатация пищевода — наиболее широко
используемый провокационный тест. Из трех перечисленных тестов введение
кислоты и эдрофония обычно ведет к появлению клинических симптомов в 20
% случаев, при баллонной дилатации пищевода этот показатель вдвое выше.
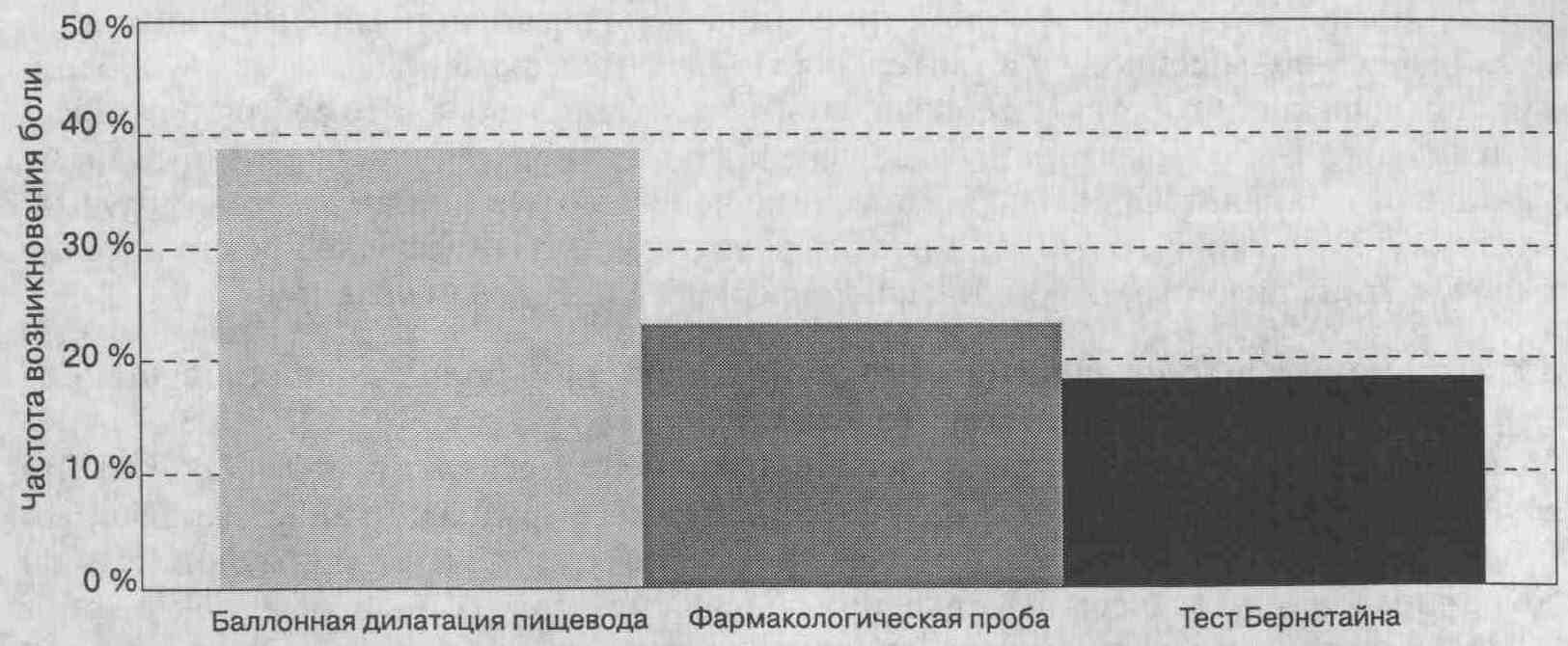
На диаграммах представлены данные семи
исследований, в которых определялась частота возникновения болевой реакции
в ответ на баллонную дилатацию пищевода, введение эдрофония и кислоты у
пациентов с болями в грудной клетке неясного генеза
12. Сравните эффективность
провокационных тестов с амбулаторным мониторированием двигательной активности
и рН пищевода.
Все пищеводные провокационные
тесты имеют один большой недостаток — они не физиологичны. Были предприняты
попытки проведения длительной манометрии пищевода, с тем чтобы зафиксировать
изменения его двигательной активности во время спонтанных приступов болей
в грудной клетке. Современные технические достижения позволяют осуществлять
манометрию пищевода в течение 24 ч и более с минимальным беспокойством
для больного.
Такие исследования дают
большой объем информации. На сегодняшний день, однако, не ясно, какой из
этих методов является наилучшим. К тому же, какой бы метод ни применялся,
всегда необходим сравнительный анализ результатов, полученных во время
симптоматического и бессимптомного периодов. Хотя посредством длительной
амбулаторной манометрии и исследования рН пищевода удалось установить физиологическую
связь между болевым синдромом и нарушениями двигательной активности пищевода,
эффективность этого метода не превышает таковой у провоцирующих тестов,
выполняемых во многих лабораториях. Врачи, имеющие большой опыт в проведении
амбулаторного мониторирования двигательной активности и рН пищевода, высказывают
предположение, что его следует применять для уточнения причины возникновения
болей в груди в том случае, если провоцирующие тесты дали положительные
результаты.
13. Что такое висцеральная
гиперчувствительность? Дайте определение понятию "раздраженный пищевод".
У многих пациентов с болями
в грудной клетке неясного генеза при проведении баллонной дилатации пищевода
регистрируется более низкий болевой порог, чем у здоровых людей. Считается,
что это связано с висцеральной гиперчувствительностью или повреждением
ноцицептивных механизмов. У некоторых больных такое состояние может быть
вызвано патологическими сокращениями пищевода, однако в большей степени
— нарушением рецепторного восприятия нормальных раздражителей, включая
мышечные перистальтические сокращения, кислотный рефлюкс в физиологических
пределах и растяжение стенки пищевода воздухом или пищей. Мониторирование
рН в сочетании с манометрией пищевода позволяет выявлять пациентов, обладающих
повышенной чувствительностью как к раздражению слизистой оболочки пищевода
кислотой, так и к сокращениям стенки пищевода. Это состояние описано в
литературе под названием "раздраженный пищевод". При обследовании таких
пациентов выявляется повышение потенциальной стимуляции пищевода импульсами,
поступающими из головного мозга, в связи с чем было высказано предположение
о нарушении как центральной, так и периферической болевой рецепции.
14. Играет ли психологический компонент
какую-либо роль в возникновении болей в грудной клетке неясного генеза?
Все заболевания имеют психологический
компонент, поскольку любая болезнь накладывается на личностное восприятие
пациента и его предшествующий жизненный опыт. Все это справедливо и в отношении
болей в грудной клетке неясного генеза. Различные психологические нарушения
обнаруживаются у 43-59 % пациентов с болями в грудной клетке, вызываемыми
описанными выше причинами. У пациентов с нарушениями двигательной функции
пищевода могут также выявляться различные психические расстройства (по
данным одного исследования — в 84 % случаев). По-этому при лечении болей
в грудной клетке неясного генеза необходимо учитывать психологические факторы.
Больные с неустойчивыми психологическими показателями (нервные, обладающие
повышенной лабильностью нервной системы) чувствительны к начальному плацебо-эффекту
большинства препаратов, но длительное лечение у них оказывается неэффективным;
таким пациентам показано проведение специфической психотропной терапии.
У пациентов с неустойчивыми психологическими показателями прогноз менее
благоприятный: заболевание постепенно приводит их к нетрудоспособности.
15. Каковы методы лечения болей в грудной
клетке пищеводного генеза, не связанных с желудочно-пищеводным рефлюксом?
Лечение заболеваний, не связанных
с ахалазией пищевода, направлено на ликвидацию нарушений двигательной активности
пищевода или висцеральной гиперчувствительности. При этом возможно также
назначение психотропных препаратов. При неэффективности медикаментозной
терапии у некоторых пациентов целесообразно применение более инвазивных
методов лечения.
Антагонисты кальция, нитраты
и антихолинергические препараты являются препаратами первого ряда при лечении
нарушений двигательной функции пищевода (например, для устранения спастического
компонента заболевания). Если боли возникают редко, показано сублингвальное
применение короткодействующих нитратов или антагонистов кальция (при необходимости).
У пациентов с частыми болевыми приступами оправдана постоянная терапия
препаратами длительного действия. Хотя перечисленные лекарственные препараты
могут значительно изменять величину внутрипищеводного давления, их эффективность
в отношении клинических проявлений заболевания часто бывает недостаточна.
Бензодиазепины способствуют расслаблению скелетных мышц, а также воздействуют
на чувствительную иннервацию. Однако их эффективность при нарушениях двигательной
активности пищевода невелика. Что касается других препаратов, используемых
для изменения чувствительной иннервации слизистой оболочки пищевода и ее
хеморецепторов, включая анксиолитики и антидепрессанты, недавно была доказана
высокая эффективность имипрамина. Этот препарат используется в низких дозах,
так как предполагается, что его выраженный клинический эффект не связан
с его антидепрессантными свойствами.
В нескольких исследованиях
изучалась эффективность различных методик психотерапии и коррекции поведения;
однако в настоящее время они недоступны для большинства врачей. В некоторых
случаях оказывается успешной терапия седативными препаратами; особенно
она показана пациентам с выраженным психологическим компонентом заболевания.
Объяснение пациенту механизмов возникновения болевого синдрома часто дает
положительные результаты. После проведения сеансов психотерапии уменьшается
частота как болевых приступов, так и визитов к врачу. Эффективность таких
методов, как эмпирическое бужирование и пневматическая дилатация (более
целенаправленного воздействия на нижний пищеводный сфинктер) пищевода,
ограничена и применяется только у некоторых пациентов. Миотомия эффективна
при диффузном спазме пищевода или пищеводе "щелкунчика". Однако при хирургических
вмешательствах возможно развитие осложнений, в связи с чем их следует проводить
только у пациентов с тяжелым течением заболевания. (О лечении ахалазии
пищевода см. в гл. 5.)
16. Могут ли патологическая отрыжка
и аэрофагия вызывать боли в грудной клетке?
Растяжение стенки пищевода,
наблюдающееся при рефлюксе желудочного содержимого, задержке пищевых масс
или пропитывании воздуха, может вызывать боли в грудной клетке. Доказано,
что иногда растяжение пищевода газом возникало вторично при патологической
отрыжке. В норме верхний пищеводный сфинктер расслабляется в ответ на растяжение
воздухом. Нарушение этой ответной реакции и приводит к появлению боли.
17. Каков прогноз у пациентов с болью
в грудной клетке неясного генеза?
Пациенты с болью в грудной
клетке неясного генеза имеют плохой функциональный прогноз. Им необходимы
консультации терапевта или обследования в отделении неотложной помощи в
среднем два раза в год. Госпитализировать в стационар их приходится в среднем
один раз в год. При необнаружении ишемической болезни сердца более благоприятный
диагноз поражения пищевода в значительной степени улучшает прогноз и уменьшает
частоту госпитализации и обследования таких пациентов. Несмотря на возрастающую
заболеваемость, уровень смертности пациентов с болью в грудной клетке неясного
генеза не отличается от такового в основной популяции (менее 1 %).